Nos doentes admitidos com síndrome coronária aguda (SCA), a presença de anemia é um fator predizente de prognóstico. Contudo, os diversos scores de risco após SCA não incluem este fator.
ObjetivosAvaliar se a presença de anemia na admissão em doentes com SCA tem valor acrescido relativamente ao score GRACE na predição de mortalidade a curto e médio prazo.
MétodosEntre janeiro 2005 e dezembro 2008, avaliaram-se os doentes admitidos consecutivamente na nossa Unidade de Cuidados Intensivos por SCA e incluídos no registo de SCA do centro. Em todos os doentes foram colhidos dados demográficos, antropométricos, fatores de risco para doença coronária, dados clínicos e laboratoriais da admissão, incluindo hemoglobina. Foram identificados os doentes com anemia (hemoglobina <12g/dL nas mulheres e <13g/dL nos homens). Os doentes foram divididos em risco baixo, intermédio e alto: <126, 126-154 e>154 para o score GRACE, respetivamente.
Analisou-se a ocorrência de morte intra-hospitalar, aos 30 dias e ao primeiro ano de seguimento.
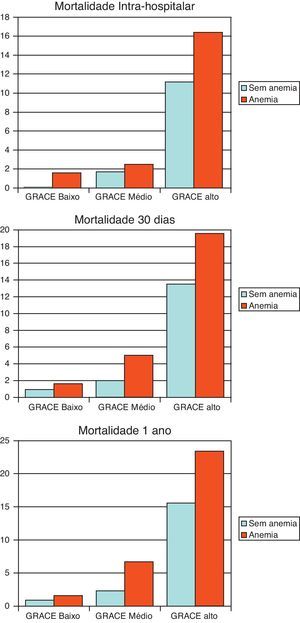
ResultadosIncluíram-se 1423 doentes, com idade média de 64±13 anos, 69% do sexo masculino, identificando-se a presença de anemia na admissão em 27,7% dos doentes. Estes doentes eram mais idosos, com predomínio do sexo feminino, mais hipertensos e diabéticos, maior número com história prévia de enfarte, com pior classe de Killip na admissão e score GRACE mais alto. Pelo contrário, eram menos fumadores, com menor apresentação como enfarte com supradesnivelamento ST e receberam menos bloqueadores beta, estatinas e angioplastia coronária. Tiveram também mais complicações hemorrágicas durante o internamento. A mortalidade intra-hospitalar (10 versus 4%), aos 30 dias (12 versus 5%) e ao primeiro ano (15 versus 6%) foram superiores no grupo com anemia (p<0,001). Na análise bivariada, a presença de anemia é fator predizente de mortalidade intra-hospitalar (OR 2,46, IC 95% 1,57-3,85, p<0,001), aos 30 dias (OR 2,47, IC 95% 1,65-3,69, p<0,001) e ao primeiro ano (OR 2,66, IC 95% 1,83-3,86, p<0,001), não se mantendo, contudo, esta associação após ajuste para outras variáveis. Associando a presença de anemia ao score GRACE, diferencia apenas para a mortalidade ao primeiro ano (com maior mortalidade) os grupos de risco intermédio e alto do score GRACE (6,7 versus 2,3%, p=0,024; 23,4 versus 15,6%, p=0,022, respetivamente), com uma tendência para diferenciar a mortalidade aos 30 dias no grupo de risco alto de score (19,6 versus 13,5%, p=0,056).
ConclusãoOs nossos dados confirmam que a anemia é um fator predizente importante de mortalidade a curto e médio prazo após SCA, contudo, não significativo quando ajustado ou incluído no score GRACE. Contudo, a sua combinação com o score GRACE pode melhorar a estratificação de risco, em particular no alto risco.
In patients admitted for acute coronary syndrome (ACS), the presence of anemia is a predictor of prognosis. However, risk scores used for prognostic stratification do not include this variable.
ObjectivesTo evaluate whether the presence of anemia on admission in patients with ACS has additional value over the GRACE risk score in the prediction of short- and medium-term mortality.
MethodsBetween January 2005 and December 2008, we assessed consecutive patients admitted to our intensive care unit for ACS and included in our single-center ACS registry. In all patients information was collected on demographic and anthropometric variables, risk factors for coronary artery disease, and clinical and laboratorial data on admission, including hemoglobin. Patients with anemia were identified (hemoglobin <12g/dl for women and <13g/dl for men). Patients were classified as low, intermediate or high risk on the GRACE risk score (<126, 126-154 and >154, respectively).
In-hospital, 30-day and one-year mortality were analyzed.
ResultsThe study population included 1423 patients with a mean age of 64±13 years, 69% male, anemia on admission being present in 27.7%. These patients were older and more often female, with a higher proportion of hypertensives and diabetics, and more often had a history of myocardial infarction, worse Killip class on admission and higher GRACE risk score. On the other hand, fewer were smokers, fewer presented ST-segment elevation myocardial infarction and they were less often treated with beta-blockers, statins and coronary angioplasty. They had more bleeding complications during hospital stay. In-hospital (10% vs. 4%), 30-day (12% vs. 5%) and one-year mortality (15% vs. 6%) were higher in the anemia group (p<0.001). In bivariate analysis, the presence of anemia was a predictor of in-hospital (OR 2.46, 95% CI 1.57-3.85, p<0.001), 30-day (OR 2.47, 95% CI 1.65-3.69, p<0.001) and one-year mortality (OR 2.66, 95% CI 1.83-3.86, p<0.001). However, after adjustment for other variables, this association was no longer significant. When we analyzed the presence or absence of anemia for each GRACE risk score group, there was only a difference in one-year mortality, which was higher in both the intermediate- and high-risk GRACE score groups (6.7% vs. 2.3%, p=0.024; 23.4% vs. 15.6%, p=0.022, respectively), with a trend for higher 30-day mortality in the high-risk group (19.6% vs. 13.5%, p=0.056).
ConclusionsOur data confirm that anemia is an important predictor of short- and medium-term mortality after ACS, but non-significant after adjustment or when included in the GRACE risk score. However, combining this variable with the GRACE risk score can improve risk stratification in high-risk groups, and it should be included in the prognostic evaluation of these patients.
O risco acrescido associado à presença de anemia tem sido largamente documentado em diversas patologias cardíacas1–4. Por outro lado, a presença de anemia é frequente em doentes admitidos por síndrome coronária aguda (SCA), em particular, em doentes mais idosos que têm constituído cada vez mais uma percentagem importante de doentes admitidos com SCA5,6. Neste contexto, estudos prévios demonstraram que a anemia é um fator predizente independente de mortalidade intra-hospitalar e aos 30 dias7. Atualmente, dispomos de diversos scores de estratificação de risco no contexto dos SCA, sendo o mais recente e o mais utilizado o score GRACE, dada a sua maior aproximação à realidade comparativamente com scores prévios, uma vez que foi obtido a partir do Global Registry of Acute Coronary Events (GRACE)8. Contudo, surpreendentemente, a anemia na admissão não é habitualmente incluída nos diversos modelos de predição de risco, incluindo no score GRACE.
Procurámos então avaliar o impacto da presença de anemia na mortalidade total a curto e médio prazo após SCA, assim como a importância da associação desta variável ao score GRACE.
População e métodosEstudo de 1423 doentes consecutivos admitidos na nossa unidade de cuidados intensivos por SCA e incluídos num registo unicêntrico de SCA desde janeiro de 2005 até dezembro de 2008.
Foram avaliadas as características demográficas dos doentes, fatores de risco para doença coronária, doença cardíaca prévia, dados laboratoriais da admissão, taxa de filtração glomerular estimada (pela fórmula de Cockcroft-Gault)9 e tratamento intra-hospitalar e a ocorrência de hemorragia major (definida com hemorragia associada a risco de vida ou que necessitou de suporte transfusional). A necessidade de suporte transfusional ficou ao critério do médico assistente. Utilizaram-se aparelhos automáticos para as medições hematológicas. A hemoglobina basal estava disponível em todos os doentes. Anemia foi definida de acordo com a Organização Mundial de Saúde (hemoglobina da admissão <13g/dL nos homens e <12g/dL nas mulheres)10. O seguimento foi efetuado em todos os doentes sobreviventes por contacto telefónico aos 30 dias e ao primeiro ano de seguimento. Avaliou-se a mortalidade total intra-hospitalar, aos 30 dias e ao primeiro ano de seguimento.
Os doentes foram divididos em grupos de risco de acordo com o score GRACE: baixo risco (GRACE <126, n=407); risco intermédio (GRACE entre 126-154, n=462); Alto risco (GRACE>154, n=554).
Análise estatísticaAs variáveis contínuas estão expressas como média ± desvio padrão e foram comparadas com o teste t de Student. Quando a distribuição das variáveis contínuas não foi normal, foram descritas como mediana e intervalo interquartil e comparadas pelo teste de Mann-Whitney. As variáveis contínuas com distribuição não normal (colesterol total, HDL-colesterol, triglicéridos, glicemia da admissão, taxa filtração glomerular estimada, CK máximo e NT-proBNP admissão) foram transformadas logaritmicamente de modo a melhorar a sua normalidade e utilizadas para a subsequente análise estatística. As variáveis categóricas estão expressas como frequências e percentagens e foram comparadas com o teste de qui-quadrado ou com o teste de Fisher (consoante apropriado). A associação entre as variáveis e a mortalidade foi avaliada por análise de regressão logística, incluindo todas as variáveis potencialmente relacionadas com mortalidade. Para avaliar o valor incremental da inclusão da anemia na informação fornecida pelo score GRACE, comparámos as modificações na adequação do modelo com o score de GRACE isoladamente e após inclusão de anemia. Para avaliação de adequação do modelo, utilizámos a C-statistic, que é uma medição de discriminação também designada por Area Under the Receiver Operator Characteristic curve (ROC). Testámos adicionalmente a estatística de Hosmer e Lemeshow para avaliar a calibração do modelo. Um valor de p<0,05 foi considerado estatisticamente significativo. A análise foi efetuada com o programa SPSS versão 12.0 (SPSS Inc., Chicago, Illinois, EE. UU).
ResultadosDurante o período entre janeiro de 2005 e dezembro de 2008 foram admitidos 1423 doentes na nossa unidade de cuidados intensivos com o diagnóstico final de SCA, tendo todos os sobreviventes um seguimento completo de 12 meses. Detetou-se a presença de anemia em 394 doentes (27,7%). As características basais dos doentes de acordo com a presença de anemia estão descritas na Tabela 1. Os doentes com anemia eram mais idosos, com maior prevalência no género feminino, menor Índice de Massa Corporal, tinham mais frequentemente história prévia de enfarte do miocárdio e tinham mais fatores de risco para doença coronária, com exceção de tabagismo, que era menos frequente. A função renal era sobreponível nos 2 grupos. Apresentaram-se com uma pressão arterial sistólica mais baixa, mas com classes de Killip mais avançadas e score GRACE mais elevado. Nos doentes com anemia, a forma de apresentação predominante foi o enfarte com elevação do segmento ST, mas menos frequente do que nos doentes sem anemia. Também receberam menos tratamentos de acordo com as recomendações internacionais (Tabela 2). Na população total ocorreu hemorragia intracraniana em 2 doentes, hemorragia retroperitoneal em 2 doentes, hemorragia do trato gastrointestinal em 16 doentes, do trato génito-urinário em 6 doentes, hemorragia intra-pulmonar em um doente, discrasia hemorrágica em um doente, hemorragia pelos locais de punção do procedimento invasivo em 9 doentes (alguns com síndrome compartimental associado) e, nos restantes 23 doentes, ocorrência de hemorragias em outras localizações que necessitaram de suporte transfusional. Em todos os casos relatados, houve necessidade de suporte transfusional. Como esperado, as hemorragias major ocorreram mais frequentemente no grupo com anemia (OR 4,08, IC 95% 2,39-6,95, p<0,001). Por sua vez, a hemorragia major foi fator predizente de mortalidade intra-hospitalar (OR 10,59, IC 95% 5,84-19,21, p<0,001), aos 30 dias (OR 8,42, IC 95% 4,73-14,99, p<0,001) e ao primeiro ano (OR 8,07, IC 95% 4,61-14,16, p<0,001). Nos doentes com anemia, a mortalidade total intra-hospitalar, aos 30 dias e ao primeiro ano de seguimento foi significativamente superior (Tabela 3).
Características clínicas basais dos grupos divididos pela presença ou ausência de anemia
| Anemia | Sem anemia | p | |
| n=394 | n=1029 | ||
| Idade, anos | 69±12 | 62±13 | <0,001 |
| Sexo masculino, % | 57 | 73 | <0,001 |
| Fatores de risco,% | |||
| Hipertensão | 71 | 64 | 0,005 |
| Dislipidémia | 48 | 51 | 0,329 |
| Diabetes | 36 | 21 | <0,001 |
| Tabagismo | 21 | 42 | <0,001 |
| História prévia, % | |||
| Enfarte prévio | 21 | 14 | 0,001 |
| ICP prévia | 12 | 11 | 0,504 |
| CABG prévia | 5 | 3 | 0,139 |
| IMC, kg/m2 | 26±4 | 27±4 | <0,001 |
| Admissão | |||
| Elevação ST,% | 54 | 62 | 0,003 |
| Classe Killip ≥2, % | 31 | 18 | <0,001 |
| FC, bpm | 80±22 | 78 ± 18 | 0,266 |
| TAS, mmHg | 130±29 | 136±28 | 0,001 |
| Fração Ejecção < 35%, % | 11 | 8 | 0,138 |
| Glicémia admissão, mg/dL | 176±94 | 161±78 | 0,005 |
| TFGe, ml/min/1,73 | 73±38 | 73±26 | 0,995 |
| Score GRACE | 161±37 | 141±35 | <0,001 |
| Medicação prévia, % | |||
| Ácido acetilsalícilico | 26 | 21 | 0,026 |
| Outro antiagregante plaquetário | 9 | 5 | 0,002 |
| IECA | 26 | 19 | 0,006 |
| Bloqueador beta | 17 | 14 | 0.178 |
| Estatina | 29 | 22 | 0,003 |
| Anticoagulação oral | 3 | 2 | 0,379 |
CABG: cirurgia de revascularização miocárdica; FC: frequência cardíaca;ICP: intervenção coronária percutânea; IECA: inibidor enzima conversão angiotensina; IMC: índice de massa corporal; TAS: tensão arterial sistólica; TFGe: taxa filtração glomerular estimada;
Tratamento intra-hospitalar de acordo com presença ou ausência de anemia
| Anemia | Sem anemia | p | |
| n=394 | n=1029 | ||
| Ácido acetilsalícilico, % | 96 | 98 | 0,005 |
| Clopidogrel, % | 86 | 94 | <0,001 |
| IECA, % | 83 | 86 | 0,158 |
| Bloqueador beta, % | 74 | 84 | <0,001 |
| Estatina, % | 89 | 94 | 0,002 |
| Angioplastia coronária, % | 63 | 77 | <0,001 |
IECA: inibidor enzima conversão da angiotensina.
Complicações e resultados por grupos
| Anemia | Sem anemia | p | |
| n=394 | n=1029 | ||
| Hemorragia major, % | 9 | 2 | <0,001 |
| AVC / AIT, % | 2 | 1 | 0,330 |
| Complicações mecânicas, % | 10 | 5 | 0,005 |
| Morte intra-hospitalar, % | 10 | 4 | <0,001 |
| Morte 30 dias, % | 12 | 5 | <0,001 |
| Morte 1 ano, % | 15 | 6 | <0,001 |
AVC / AIT: acidente vascular cerebral / isquémico transitório.
Na análise bivariada, a anemia aumenta o risco de mortalidade: intra-hospitalar - OR 2,46, IC 95% 1,57-3,85, p<0,001; aos 30 dias – OR 2,47, IC 95% 1,65-3,69, p<0,001; ao primeiro ano – OR 2,66, IC 95% 1,83 – 3,86, p<0,001. Contudo, após ajuste em análise multivariada para a idade, sexo, fatores de risco, condições da admissão e tratamento efetuado e hemorragia major, a anemia não é um fator predizente independente de mortalidade para nenhum dos outcomes considerados (Tabela 4).
Factores predizentes independentes de mortalidade intra-hospitalar, aos 30 dias e ao primeiro ano. Incluiu-se também anemia com o respectivo odds ratio ajustado
| OR | IC 95% | p | |
| Intra-hospitalar | |||
| Idade | 1,06 | 1,03-1,09 | <0,001 |
| Frequência cardíaca | 1,02 | 1,01-1,03 | 0,005 |
| TAS | 0,98 | 0,97-0,99 | <0,001 |
| BB | 0,27 | 0,15-0,47 | <0,001 |
| Log glicémia | 7,50 | 3,57-15,75 | <0,001 |
| Hemorragia major | 4,79 | 2,33-9,66 | <0,001 |
| Anemia | 1,00 | 0,57-1,77 | 0,998 |
| 30 dias | |||
| Idade | 1,06 | 1,03-1,09 | <0,001 |
| Frequência cardíaca | 1,02 | 1,01-1,03 | 0,005 |
| TAS | 0,99 | 0,98-0,99 | <0,001 |
| BB | 0,35 | 0,21-0,58 | <0,001 |
| Log glicémia | 4,06 | 2,21-7,46 | <0,001 |
| Hemorragia major | 5,29 | 2,67-10,49 | <0,001 |
| Anemia | 1,09 | 0,67-1,79 | 0,731 |
| Primeiro ano | |||
| Idade | 1,07 | 1,04-1,09 | <0,001 |
| Frequência cardíaca | 1,02 | 1,01-1,03 | <0,001 |
| TAS | 0,99 | 0,98-0,99 | 0,005 |
| BB | 0,38 | 0,24-0,61 | <0,001 |
| Log glicémia | 3,66 | 2,07-6,50 | <0,001 |
| Hemorragia major | 4,91 | 2,12-9,55 | <0,001 |
| Anemia | 1,18 | 0,74-1,86 | 0,490 |
Variáveis no modelo: Idade, género, intervenção coronária percutânea prévia, tabagismo, diabetes, frequência cardíaca, tensão arterial sistólica (TAS), classe Killip, elevação ST, inibidores enzima conversão angiotensina, estatinas, bloqueador beta, intervenção coronária percutânea, glicémia admissão, hemorragia major, anemia.
Quando analisada a influência de anemia na ocorrência de mortalidade nos 3 grupos de risco de acordo com o score GRACE, apenas para o grupo de alto risco para a mortalidade aos 30 dias (apenas com tendência) e nos grupos de risco intermédio e alto para mortalidade ao primeiro ano, se identificou benefício na separação dos doentes com anemia, onde se verificou maior ocorrência de mortalidade (Figura 1).
Quando incluída a anemia num modelo de predição baseado no score de risco GRACE, verificou-se uma melhoria muito discreta da capacidade discriminativa; contudo, não ocorreu melhoria da calibração do modelo, pelo que a anemia não trouxe benefícios em termos de avaliação prognóstica relativamente ao score GRACE (Tabela 5).
Avaliação de ajustamento do modelo de risco apenas com score GRACE e após inclusão de informação sobre anemia no modelo
| Mortalidade hospitalar | Mortalidade 30 dias | Mortalidade 12 meses | ||||
| Medições de ajustamento | Sem anemia | Com anemia | Sem anemia | Com anemia | Sem anemia | Com anemia |
| c-statistic | 0,871 | 0,872 | 0,834 | 0,837 | 0,831 | 0,847 |
| χ2 (H-L) | 11,43 | 10,57 | 4,54 | 9,52 | 2,02 | 3,07 |
| p (H-L) | 0,178 | 0,227 | 0,805 | 0,301 | 0,981 | 0,930 |
H-L: estatística de Hosmer e Lemeshow.
A presença de anemia na admissão por SCA foi previamente descrita como um fator independente de prognóstico7. Contudo, os scores desenvolvidos para estratificação de risco têm sistematicamente excluído esta variável8. A anemia conduz a redução do aporte de oxigénio ao miocárdio, que, no contexto do SCA, já está diminuído, agravando assim a sua apresentação e o prognóstico11. Por outro lado, a anemia está frequentemente associada ao aumento da idade e a outras comorbilidades que podem igualmente condicionar o prognóstico e também limitar a agressividade do tratamento. A associação a hemorragias major é frequente, assim como a insuficiência renal. Na nossa população confirmou-se a associação a hemorragia major. Relativamente ao tratamento, os doentes com anemia foram também insuficientemente tratados, tal como descrito em outras séries, com exceção da utilização de inibidores da enzima de conversão da angiotensina12. Esta redução verificou-se quer para os antiagregantes plaquetários quer para os diversos fármacos com provas dadas de benefício em termos de sobrevivência após SCA. Os riscos de nefropatia de contraste podem também ter limitado o uso de procedimentos invasivos, tal como mostrado em outros estudos13.
Surpreendentemente, os nossos dados não confirmaram os dados prévios que davam a anemia como fator predizente independente de prognóstico após ajuste para outras variáveis confundentes. Salientamos algumas diferenças da nossa população comparativamente a outros estudos, nomeadamente, o predomínio de enfarte com elevação do segmento ST, a idade mais baixa, a função renal menos comprometida e a maior utilização de bloqueadores beta, o que poderá, de algum modo, ter contribuído para os resultados díspares comparativamente com outros estudos. Também a mortalidade foi inferior ao anteriormente descrito no grupo com anemia, provavelmente como resultado das diferenças referidas anteriormente. Salientamos um estudo recente de Meneveu et al. com 1610 doentes de um registo francês. Este estudo mostrou que a associação da variável anemia ao score GRACE aumentou o valor preditivo para a mortalidade a curto prazo, embora este incremento tenha sido muito modesto14. Também um estudo de Maréchaux et al. mostrou a associação quer da anemia, quer da descida da hemoglobina com a ocorrência de eventos quando associado ao score GRACE. Contudo, este estudo excluiu doentes que tiveram eventos hemorrágicos ou que receberam suporte transfusional durante o internamento, pelo que a população não é idêntica à por nós estudada15.
Na nossa população, constatámos que a associação de anemia ao modelo preditivo com o score GRACE isolado fornece apenas um ligeiro benefício adicional para mortalidade intra-hospitalar mas sem valor preditivo incremental a médio prazo, o que consubstancia a não inclusão desta variável no score GRACE e provavelmente nos scores prévios. Assim, não consideramos útil a inclusão da anemia no score GRACE. Contudo, salientamos que nos grupos com risco intermédio e, particularmente, com alto risco pelo score GRACE, a presença de anemia permite identificar um grupo com risco particularmente elevado de mortalidade a curto e médio prazo quase 2 vezes superior, pelo que recomendamos a sua utilização como informação adicional à fornecida pelo score GRACE para estratificação de risco e não incluída no próprio modelo.
A definição utilizada para hemorragia major poderá ser também algo controversa. Com efeito, nos últimos anos tem havido alguma controvérsia relativamente às definições de hemorragia. Cada ensaio clínico de terapêutica antitrombótica tem utilizado uma definição diferente. Contudo, a maioria utiliza a classificação TIMI (Thrombolysis In Myocardial Infarction) e GUSTO (Global Use of Strategies fo Open Occluded Coronary Arteries)16,17. Esta questão é particularmente importante, uma vez que alguns estudos mostraram importantes disparidades na incidência registada de eventos hemorrágicos no mesmo ensaio clínico consoante a definição utilizada. Um exemplo é o estudo PURSUIT (Platelet Glycoprotein IIb/IIIa inhibitor in Unstable Angina: Receptor Supression Using Integrilin Therapy), no qual, pela classificação TIMI, a incidência de hemorragia major com eptifibatide foi de 3,0%, enquanto, na classificação GUSTO, esta foi de 1,1%18. Por outro lado, estas definições foram desenvolvidas para classificar complicações hemorrágicas da terapêutica trombolítica e são menos validadas no contexto de enfarte sem elevação do segmento ST e na terapêutica de reperfusão mecânica. Por esse motivo, têm sido propostas outras classificações. A classificação TIMI é uma escala essencialmente laboratorial, enquanto que a classificação GUSTO é uma escala essencialmente clínica. As novas classificações são uma mistura de ambas as escalas, uma vez que se concluiu que cada classificação identifica eventos hemorrágicos que não são identificados pela outra escala19. Também estudo prévios mostram que, após ajuste para transfusões de sangue ou quando ambas as escalas são incluídas num modelo, apenas a classificação GUSTO permanece como marcador de risco de eventos adversos, sugerindo que, em termos destes eventos, a avaliação de hemorragia por critério clínico é mais importante do que por critérios laboratoriais19. Assim, a classificação ideal deverá incluir a escala clínica GUSTO e a necessidade de transfusão. Em 2005, a International Society on Thrombosis and Haemostasis propôs uma classificação de hemorragia major em doentes não cirúrgicos, definindo-a como fatal, sintomática numa área crítica ou órgão (tais como intracraniana, intraespinal, retroperitoneal, pericárdica, intramuscular com síndrome comportamental, entre outras) ou hemorragia que causa descida de hemoglobina maior ou igual a 2g/dL ou necessidade de ≥2 unidades de concentrado eritrocitário20. Em 2007, também Serebruany et al. propuseram outra definição para hemorragias graves, que designaram por «alarmante», como sendo intracraniana, causando perigo de vida e necessidade de transfusão, fazendo parte de uma escala BleedScore21. A natureza retrospetiva do presente estudo colocou-nos o problema de não termos informação detalhada dirigida a eventos hemorrágicos na base de dados, tais como o número de unidades transfundidas. Também em relação aos dados laboratoriais, em alguns doentes não estava disponível o valor mínimo de hemoglobina, pelo que não seria possível avaliar a descida de hemoglobina. Assim, optámos por utilizar uma definição mais clínica e próxima do BleedScore.
A identificação destes doentes com anemia e, consequentemente, com maior risco de hemorragia, que é um importante fator predizente de mortalidade a curto e médio prazo, deverá conduzir a alterações da prática clínica que contribuam para redução das complicações hemorrágicas, tais como a utilização de acesso radial para a intervenção percutânea, o uso de cateteres de menor calibre, maior cuidado na dosagem dos regimes antitrombóticos, vigilância mais apertada dos parâmetros de coagulação, cuidados com proteção gástrica, entre outros. A escolha dos regimes antitrombóticos também poderá estar condicionada face à presença de anemia, bem como a realização de revascularização, mas, quando indicadas, estas terapêuticas não deverão ser condicionadas, devendo-se optar por uma estratégia preventiva das complicações, optando por alguns do cuidados referidos.
LimitaçõesOs resultados apresentados foram obtidos num único centro, tendo a população de estudo algumas características diferentes de outros centros, pelo que a generalização dos resultados deverá ser efetuada com algum cuidado. Por outro lado, o número de doentes incluído, apesar de amplo, poderia ser ainda mais alargado para maior consistência dos resultados.
Uma análise da descida da hemoglobina durante o internamento poderia ser também outra variável a analisar, uma vez que poderá trazer informação aditiva importante em relação ao score GRACE.
Os mecanismos responsáveis pela presença de anemia na admissão não foram analisados no presente estudo, dadas as limitações relacionadas com o fato de os dados terem sido obtidos a partir de uma base de dados.
Conflito de interessesOs autores declaram não haver conflito de interesses.