A angina refratária define‐se como a persistência de sintomas superior a três meses apesar da terapêutica médica otimizada e revascularização. É uma entidade em crescimento, resultado da melhoria do prognóstico da doença coronária com a terapêutica farmacológica e com as técnicas de revascularização contemporâneas. A mortalidade a longo prazo enquadra‐se no espetro prognóstico da doença estável assintomática, contudo interfere com a qualidade de vida do doente e tem um impacto significativo nos sistemas de saúde.
Múltiplos alvos terapêuticos têm sido investigados, contudo, a maioria com resultados dececionantes. Muitas das técnicas foram abandonadas por ausência de eficácia, problemas de segurança e limitações tanto logísticas como económicas à sua implantação.
Esta revisão incide essencialmente sobre o dispositivo de redução do seio coronário, cuja evidência, embora ainda escassa, é promissora relativamente à segurança e eficácia na redução dos sintomas anginosos e na melhoria da qualidade de vida. Para além do seu efeito terapêutico, é uma opção virtualmente acessível a todos os serviços de cardiologia de intervenção.
Refractory angina is defined as persistent angina (≥3 months) despite optimal medical and interventional therapies. It is increasing in frequency, due to the success of current medical and interventional therapies in improving the prognosis of coronary artery disease. Long‐term mortality is similar to that of patients with asymptomatic stable disease, but it affects patients’ quality of life, and has a significant impact on health care resources.
Several therapeutic targets have been investigated, most with disappointing results. Many of the techniques have been abandoned because of lack of efficacy, safety issues, or economic and logistic limitations to wider applicability.
The primary focus of this review is the coronary sinus Reducer, supporting evidence for which, although scarce, is promising regarding safety and efficacy in improving anginal symptoms and quality of life. It is also accessible to virtually all interventional cardiology departments.
A angina refratária é definida nas recomendações para o tratamento das síndromes coronárias crónicas da Sociedade Europeia de Cardiologia como a persistência de sintomas superior a três meses, na presença de isquemia e doença coronária obstrutiva, que não é controlável por terapêutica médica com fármacos antianginosos de segunda e terceira linha, cirurgia de revascularização ou intervenção percutânea, incluindo angioplastia de oclusões crónicas.1 Não obstante, esta classificação exclui os doentes com sintomas de longa duração e isquemia, sem doença obstrutiva, pelo que muitos investigadores adotam uma definição mais abrangente, baseada no conceito de insuficiência coronária, permitindo deste modo a inclusão dos doentes com angina microvascular.2,3
Pensa‐se que a incidência esteja a aumentar, em virtude do envelhecimento da população, aumento da complexidade da doença coronária e da convivência com múltiplas comorbilidades, que limitam as opções terapêuticas.1 Contudo, devido à grande variabilidade na definição, heterogeneidade clínica dos doentes afetados e constante evolução terapêutica, não existem estimativas contemporâneas exatas acerca da prevalência da angina refratária. A evidência existente deriva principalmente de registos de laboratórios de hemodinâmica do fim do século XX e início do século XXI, tendo‐se estimado uma prevalência entre 9,3% e 15% entre os doentes referenciados para angiografia,4–9 levando a que o grupo de estudo de estudo e tratamento da angina refratária da Sociedade Europeia de Cardiologia tenha estimado uma incidência de 30.000 a 50.000 novos casos por ano, na Europa.3
A mortalidade anual dos doentes com angina refratária num registro de consulta dedicada foi inferior a 4% ano, sendo 3,9% no primeiro ano e 17,5% aos 5 anos.10 Num registro francês de mundo real incluindo 4.184 doentes com doença coronária estável, observou‐se uma mortalidade aos cinco anos de aproximadamente 16%, o risco de morte variava entre menos de 2% em doentes com idade inferior a 65 anos sem história de insuficiência cardíaca e com fração de ejeção preservada para mais de 50% em doentes com mais de 65 anos, insuficiência cardíaca e fração de ejeção menor que 40%.11 Por sua vez, em estudos aleatorizados com populações altamente selecionadas de comparação de estratégias terapêuticas em contexto de doença coronária estável, a mortalidade foi de aproximadamente 7,9% aos 4,6 anos no estudo COURAGE;12 11,4% versus 13,9% aos cinco anos no grupo de revascularização cirúrgica versus grupo de revascularização percutânea no estudo SYNTAX;13 e 9% versus 8,3% aos cinco anos no estudo ISCHEMIA para estratégia invasiva e conservativa, respetivamente.14
A comparação entre o prognóstico da angina refratária com o da doença coronária estável assintomática está limitada pelas diferenças existentes nas características demográficas, no contexto clínico e nas comorbilidades das populações avaliadas.7 É expectável que o prognóstico dos doentes com angina refratária se enquadre no espetro prognóstico da doença estável, quando ajustado para outros fatores clinicamente relevantes.10 Por outro lado, estes doentes têm maior grau de incapacidade, pior qualidade de vida e maior consumo de recursos (internamentos, polimedicação, exames complementares de diagnóstico).15
Assim, a angina refratária configura‐se como um problema emergente que carece de terapêuticas eficazes para mitigar os sintomas, melhorar a qualidade de vida dos indivíduos e otimizar a utilização de recursos e dos custos associados para a sociedade.
Fenótipos dos doentes com angina refratáriaA angina é um diagnóstico clínico, tendo a investigação adicional o objetivo de confirmar a presença de doença coronária obstrutiva significativa ou de isquemia, não sendo a presença de ambas uma condição sine qua non.1
A doença coronária obstrutiva tem sido o alvo terapêutico mais reconhecido. Contudo, existem outros mecanismos potencialmente responsáveis, como a disfunção microvascular, o vasoespasmo e a componente neuro/psicogênica, que podem justificar os sintomas na ausência de doença obstrutiva ou após revascularização.
Atualmente a terapêutica médica e a revascularização aliviam os sintomas em cerca de 80% dos doentes, permanecendo ainda um grupo heterogéneo de doentes com queixas persistentes.16 Estes doentes devem ser categorizados como tendo síndrome de dor torácica crónica, que engloba um espectro que vai desde a dor torácica não cardíaca à angina refratária. A integração de dados clínicos (tipicidade das queixas), anatómicos (presença de doença obstrutiva) e funcionais (presença de isquemia) é fundamental para estabelecer a probabilidade de angina refratária17 (Tabela 1).
Probabilidade clínica de angina refratária. Probabilidade de angina refratária de acordo com variáveis clínicas, anatómicas e funcionais.17
| Angina típica | Angina atípica | Doença epicárdica presente (+) ou ausente (‐) | Documentação de isquemia | Etiologia provável | |
|---|---|---|---|---|---|
| Alta | ++ | ‐‐ | +‐ | ++ | Doença epicárdica± Doença microvascularDoença microvascular |
| Intermédia | +‐‐ | ‐++ | ++‐ | ‐++ | Doença epicárdica±doença microvascularDoença epicárdica±doença microvascularDoença microvascular |
| Baixa | +‐‐ | ‐++ | ‐+‐ | ‐‐‐ | Provavelmente dor não cardíacaProvavelmente dor não cardíacaProvavelmente dor não cardíaca |
Assim, a angina refratária é a manifestação clínica de uma variedade de entidades, incluindo doença coronária obstrutiva, doença microvascular, vasoespasmo, doenças do miocárdio e disfunção diastólica.17,18
Estão descritos quatro fenótipos angiográficos em doentes com angina refratária;2 1) ausência de doença coronária obstrutiva (síndrome X); 2) território circunscrito em risco; 3) aterosclerose coronária difusa filiforme; e 4) doença coronária obstrutiva terminal (Tabela 2).
Fenótipos angiográficos da angina refratária2
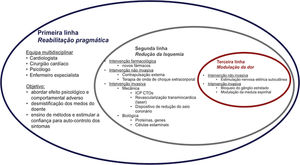
O paradigma do tratamento da angina baseia‐se no restabelecimento do equilíbrio entre oferta e a demanda de oxigénio.19 No entanto, nos doentes com angina refratária, os sintomas resultam da interação de múltiplos mecanismos, pelo que a abordagem deverá ser holística (Figura 1).
A primeira linha de intervenção em todos os doentes deverá ser a reabilitação pragmática com desmistificação dos receios do doente, estímulo de autoconfiança e ensino de métodos para controlo dos sintomas. A intervenção subsequente deverá ser individualizada de acordo com o principal mecanismo para as queixas e os recursos locais.
A segunda linha de intervenção consiste na redução de isquemia. Foram desenvolvidas técnicas não invasivas e invasivas. As técnicas não invasivas incluem contrapulsação externa20 e a terapia de onda de choque extracorporal.21 As técnicas invasivas dividem‐se em mecânicas, como a intervenção coronária percutânea de oclusões crónicas,22,23 a revascularização transmiocárdica com laser24,25 e a redução do seio coronário,26–32 e em biológicas, com terapia génica e celular.33,34
A terceira linha de intervenção passa pela modulação da dor, que pode ser não invasiva com estimulação nervosa elétrica subcutânea e invasiva com bloqueio do gânglio estrelado e modulação da medula espinhal.17,35–37 A Tabela 3 resume as principais características, os resultados e as limitações dos estudos das terapêuticas não farmacológicas para angina, apenas a terapia celular, a intervenção percutânea de oclusões crónicas e a redução do seio coronário apresentam evidência sugestiva de eficácia e segurança na redução da angina.
Terapias não farmacológicas para angina. ICP‐CTO, intervenção coronária percutânea de oclusão crónica; Cosira, COronary SInus Reducer for treatment of Refractory Angina; Decision‐CTO, Drug‐Eluting Stent Implantation versus Optimal Medical Treatment in Patients with Chronic Total Occlusion; Direct, Direct myocardial laser revascularization in Regeneration of Endomyocardial Channels Trial; Euro‐CTO, European Study on the Utilization of Revascularization vs. Optimal Medical Therapy for the Treatment of Chronic Total Coronary Occlusions; Mace, evento cardiovascular major; Rascal, Effectiveness and Cost‐Effectiveness of Spinal Cord Stimulation for Refractory Angina; Renew, Efficacy and Safety of Intramyocardial Autologous CD34+ Cell Administration inPatients With Refractory Angina; Startstim, Stimulation Therapy for Angina RefracTory to Standard Treatments, Interventions, and Medications
| População testada | Evidência | Redução de angina | Redução de MACE | Mortalidade | Limitações | |
|---|---|---|---|---|---|---|
| Intervenção coronária deoclusões crónicas | Angina>angina refratária | Aleatorizada (ICP‐CTO vs. TMO) — Euro‐CTO (22), Decision‐CTO (23) | + | ‐ | ‐ | • Taxa de sucesso < angioplastia convencional, sem excesso de risco |
| Contrapulsação externa | Angina>angina refratária | Aleatorizada (MUST‐EECP ‐ contrapulsação ativa vs. contrapulsação inativa) (20) | + | ‐ | ‐ | • Tratamento proposto de 35h ao longo de várias sessões durante 4 a 7 semanas,• Necessidade de infraestrutura física e profissionais habilitados• Desconhecimento de duração de eficácia e protocolo ideal de tratamento |
| Terapia de onda de choqueextracorporal | Angina>angina refratária | Aleatorizada (vários pequenos estudos sem grupo sham adequado) (21) | + | ‐ | ‐ | • Necessidade de estudos aleatorizados adequadamente dimensionados e com grupo sham bem definido• Necessidade de infraestrutura física e profissionais habilitados• Desconhecimento de duração de eficácia e protocolo ideal de tratamento |
| Estimulação nervosa elétricasubcutânea | Angina | Estudos observacionais de pequena dimensão | +/‐ | ‐ | ‐ | • Necessidade de estudos aleatorizados• Evidência para angina refratária escassa• Efeito temporário |
| Estimulação da medulaespinhal | Angina refratária> angina | Estudos aleatorizados de pequenas dimensões (maior estudo EARL) e meta‐análise destes estudos (35‐37) | + | ‐ | ‐ | • Estudos aleatorizados Rascal e Starstim (17) terminados precocemente• Ausência de sham |
| RevascularizaçãoTransmiocardica com laser(cirúrgica e percutânea) | Angina> angina refratária | Ensaios aleatorizados de pequena dimensão e meta‐análise (27‐29) | +cirúrgica+/‐percutânea | ‐ | ↑ | • Aumento de mortalidade com procedimento cirúrgico (19)• Estudo de fase II negativo (DIRECT (20)) para a técnica percutânea |
| Terapia celular | Angina refratária | Meta‐análises e estudos aleatorizados pequenos (33,34) | + | +/‐ | +/‐ | • Elevada heterogeneidade (tipo celular, protocolo de processamento celular, modo de entrega)• Ausência de shamÚnico estudo de fase III (RENEW (34)) terminado precocemente• Necessidade de equipa multidisciplinar diferenciada e de infraestrutura necessárias para o processamento celular• Necessidade de estudo aleatorizado com poder adequado para confirmar os resultados favoráveis de estudos mais pequenos e meta‐análises |
| Redução do seio coronário | Angina refratária | Múltiplos estudos observacionais e um estudo aleatorizado com sham procedure (26‐32) | + | ‐ | ‐ | • Evidência aleatorizada escassa (1 estudo fase II ‐ Cosira (24) incluindo 104 doentes)• Ausência de efeito em casos de isquemia confinada ao território da coronária direita |
A terapia com dispositivo de redução do seio coronário apresenta‐se, assim, como uma intervenção segura, potencialmente eficaz e implantável em qualquer laboratório de hemodinâmica.
Efeito antianginoso da redução do calibre do seio coronárioConceito de redução do seio coronárioNa década de 50 do século XX, numa era pré angiografia coronária,38 altura em que o tratamento não ia além do alívio empírico dos sintomas com nitratos, atropina, fenobarbital e narcóticos,39 Claude Beck investigava intensamente diferentes intervenções cirúrgicas para o tratamento da angina, categorizadas como: 1) intervenções de revascularização indireta, com intuito de estimular a neoangiogénese e a colateralidade, através de insultos mecânicos ao pericárdio e miocárdio e 2) pela redução cirúrgica do calibre do seio coronário.40 Destas, apenas a ligação do seio coronário com o intuito de reduzir o lúmen 60‐70% para aproximadamente 3mm revelou utilidade clínica. Um estudo comparativo incluindo 185 doentes demonstrou redução de mortalidade aos cinco anos (13% no grupo tratado versus 30% no grupo não tratado) e eficácia no alívio da angina, com 90% dos doentes tratados reportando alívio completo ou significativo da angina.41 Contudo, o interesse nesta intervenção veio a diminuir com os avanços e o sucesso tanto da terapêutica médica como da revascularização cirúrgica direta no tratamento da doença coronária estável.
Na década de 80, ressurgiu o interesse na utilidade da redução/oclusão percutânea intermitente do seio coronário em contexto de síndrome coronária aguda42 e cirurgia de revascularização miocárdica.43 Esta técnica foi progressivamente refinada e investigada no início do século XXI. Contudo, a pesar do benefício demonstrado na redução da extensão de enfarte e na recuperação funcional miocárdica,44 nunca se firmou na prática clínica quotidiana.
Mais recentemente, como consequência da população crescente de doentes com angina refratária; dos resultados subótimos das opções terapêuticas alternativas contemporâneas; e dos resultados positivos dos estudos pioneiros, renovou‐se o interesse neste potencial alvo terapêutico. Foi desenvolvido e investigado um dispositivo de implantação percutânea intraluminal para redução persistente do seio coronário à semelhança da ligação externa cirúrgica realizada por Beck.
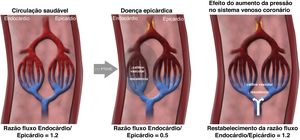
Possíveis mecanismos de açãoNo coração sem patologia, durante o exercício ocorre uma vasoconstrição simpático‐mediada dos vasos subepicárdicos, que favorece um fluxo preferencial para a camada subendocárdica.45–47 Na presença de doença obstrutiva epicárdica ou de doença microvascular, os mecanismos reguladores estão desajustados. A distribuição da perfusão não favorece a camada subendocárdica, promovendo isquemia desta região, diminuindo a contractilidade, que por sua vez contribui para o aumento das pressões de enchimento do ventrículo esquerdo e desequilíbrio adicional da razão entre a perfusão subendocárdica e a perfusão subepicárdica, sendo responsável pelos sintomas de angor e dispneia de esforço.45,46 Embora o mecanismo de ação do dispositivo de redução do seio coronário não esteja inequivocamente definido, especula‐se que uma elevação da pressão no nível da extremidade venosa da circulação coronária poderá resultar numa dilatação ligeira das arteríolas, que consequentemente leva a aumento significativo da área de secção deste leito vascular e, assim, a uma diminuição significativa da resistência ao nível da camada subendocárdica. Deste modo há uma redistribuição do fluxo das regiões subepicárdicas para as regiões isquemicas subendocárdicas, equilibrando a razão entre a perfusão subendocárdica e perfusão subepicárdica que contribuirá para o alívio dos sintomas48 (Figura 2).
Mecanismo de ação da redução do seio coronário (PTDVE ‐ pressão telediastólica do ventrículo esquerdo)46.
Outros autores sugerem que o aumento de pressão ao nível do sistema venoso coronário promove a neoangiogénese e que este fenómeno é o responsável pela melhoria da perfusão subendocárdica e dos sintomas.49
DispositivoO único dispositivo de redução do seio coronário disponível e aprovado para uso clínico
é o Reducer® (Neovasc, Richmond, Canada). O dispositivo consiste numa malha de aço inoxidável, montada num balão em forma de ampulheta, que após insuflação configura a malha metálica na forma de um tubo com as extremidades proximal e distal de diferentes dimensões de modo a se adaptarem ao calibre crescente do seio coronário em direção ao óstio e com um estreitamento central que após endotelização (processo que cursa ao longo de quatro a seis semanas) é responsável por criar um gradiente de pressão entre a circulação venosa correspondente ao território da artéria coronária esquerda e a aurícula direita. O balão é semicomplacente e está apenas disponível em tamanho único, estando os calibres finais das extremidades dependentes da pressão de insuflação, permitindo adaptar‐se à anatomia do seio coronário da maioria dos doentes (calibres a variar 9‐14mm) mantendo sempre o diâmetro de 3mm ao nível do estreitamento central (Figura 3).
A implantação é realizada com uma sobre‐expansão intencional de 10‐20% relativamente ao calibre do seio coronário em ambas a extremidades, de modo a ancorar adequadamente o dispositivo e promover lesão vascular indutora de regeneração tecidular e endotelização.
O dispositivo in‐situ poderá ser sempre expandido com balão, não obviando intervenções adicionais através do seio coronário, caso necessário.
EvidênciaNos últimos 15 anos, desde o início da sua utilização em humanos, mais de 1000 dispositivos de redução do seio coronário foram implantados mundialmente, sem que tenham sido relatadas complicações a longo prazo.
O desempenho do dispositivo foi inicialmente testado em modelos animais e posteriormente passou para a avaliação clínica em pequenos estudos de prova de conceito, registos e um estudo aleatorizado. Todos os estudos em humanos incluíram exclusivamente doentes com angina refratária sob terapêutica médica otimizada, não candidatos a revascularização.
Estudos pré‐clínicosA exequibilidade, eficácia e segurança foram inicialmente testadas em modelos suínos.50 Foram criados dois braços, um de avaliação de exequibilidade/segurança e outro de eficácia. No global, o sucesso de implantação foi 100% em 32 animais, sem complicações imediatas associadas ao procedimento. No braço de segurança (n=26), o exame histológico dos dispositivos recolhidos entre o 1.° e o 6.° mês após implantação demonstrou reparação tecidular favorável. A porção central demonstrou ao longo do tempo endotelização progressiva e em continuidade com o restante lúmen do vaso. Não se observaram complicações (migração, trombose, estenose, oclusão e erosão) associadas ao dispositivo, à data do sacrifício dos animais. No braço de avaliação de eficácia, 22 animais foram submetidos a constrição artificial da circunflexa proximal, oito destes apresentaram alterações segmentares deste território em ecocardiografia com stress farmacológico com dobutamina e alterações de perfusão por ecocardiografia com ecocontraste. Posteriormente, quatro implantaram Reducer e outros quatro não, no grupo de implantação verificou‐se redução de 50% da isquemia aos seis meses em comparação com ausência de melhoria no grupo não tratado. No grupo não tratado, três dos quatro animais morreram prematuramente comparativamente com nenhuma morte no grupo tratado.
Estudos clínicosO primeiro estudo de exequibilidade e segurança em humanos, incluiu 15 doentes com angina refratária e evidência de isquemia por cintigrafia de perfusão miocárdica ou ecocardiografia de stress.26 A implantação foi bem‐sucedida em todos os doentes. Aos seis meses: todos os dispositivos estavam patentes por angiotomografia computadorizada, a classe de angina pela Canadian Cardiovascular Society (CCS) melhorou em 12 doentes, de 3 (valor médio) pré‐implantação para 1,6 aos seis meses, documentou‐se redução da extensão e gravidade de isquemia por cintigrafia de perfusão miocárdica e ecocardiografia de stress. A patência e localização do dispositivo foi reavaliada por angiotomografia computadorizada ao três anos, sem registo de nenhuma oclusão ou migração.51Tabela 4.
Estudos clínicos de avaliação do dispositivo de redução do seio coronário em doentes com angina refratária
| Estudo | Ano | N | Desenho do estudo | Critérios de inclusão | Endpoints | Resultados |
|---|---|---|---|---|---|---|
| Banai S. et al (26) | 2007 | 15 | Prospetivo, multicêntrico, sem ocultação, primeiro estudo de exequibilidade e segurança em humanos | Doença epicárdica não passível de CABG ou ICP, angina refratária (CCS II‐IV) sob TMO | Primário (segurança): ausência de complicações associadas ao procedimento.Secundário (sucesso técnico): entrada e implantação bem‐sucedida no seio coronário | Segurança: sem eventos adversos reportados; melhoria da angina em 12 dos 14 doentes, redução média CCS de 3,07 basal para 1,64 (p <0,0001)Redução da depressão do segmento ST induzido por esforço em 6 de 9 doentesRedução da extensão e gravidade da isquemia por ecocardiografia com dobutamina (p=0,004) e por cintigrafia de perfusão miocárdica (p=0.042) |
| Konigstein M., etal. (27) | 2014 | 23 | Multicêntrico, observacional | Doentes com angina refratária (CCS II‐IV) sob TMO não passível de CABG ou ICP, evidência objetiva de isquemia e Fej> 25% | Avaliação objetiva de isquemia aos 6 meses | A implantação foi bem‐sucedida em 21 doentes (2 falências por anatomia do seio coronário desfavorável), sem efeitos adversos.80% dos doentes tiveram uma redução de pelos menos 1 classe CCS e 45% 2 classes CCS. Redução CCS basal de 3,3±0,6 para 2,0±1,0 (p <0.001).Aumento do tempo de exercício 3:16±1:48 vs.. 5:16±1:14min (p=0,17) e do tempo até depressão de ST (1:47±1:12 vs.. 3:57±2min, p=0,17).Melhoria do WMSI durante ecocardiografia de stress (1,9±0,4 vs. 1,4±0,4, p=0,046). |
| Verheye S., et al.Cosira Trial(28) | 2015 | 104 | Multicêntrico, aleatorizado, dupla ocultação comparando procedimento terapêutico com sham procedure | Doentes com angina refratária (CCS III‐IV) sob TMO não passível de CABG ou ICP, evidência objetiva de isquemia e Fej> 25% | Primário: redução de pelo menos 2 classes CCS aos 6 mesesSecundário: redução de pelo menos 1 classe CCS aos 6 meses | Melhoria de pelo menos duas classes ocorreu em 35% dos doentes do grupo de tratamento vs. 15% dos doentes do grupo controlo (p=0,02)Melhoria de 1 classe funcional em 71% dos doentes do grupo tratado vs. 42% do grupo controlo (p=0,003)A classificação do SAQ QoL melhorou (numa escala de 100) no grupo tratado comparativamente ao controlo 17,6 pontos vs. 7,6 pontos (p=0.001) |
| Abawi M., et al.(29) | 2016 | 23 | Registo retrospetivo de centro‐único | Doentes com angina refratária (CCS II‐IV) sob TMO não passível de CABG ou ICP, evidência objetiva de isquemia | Segurança: ausência de complicações associadas ao procedimento.Eficácia: qualquer redução na classe CCS, sobrevivência livre de revascularização | Sem eventos adversos reportadosRedução da classe CCS de 3,4±0,6 basal para 2,1±1,0, co redução de pelo menos 1 classe CCS em 74% dos doentes (p=0,001) e 2 classes 30% (p=0,001) |
| Giannini, F., et al.(31) | 2018 | 141 | Prospetivo, observacional, multicêntrico | Doentes com angina refratária (CCS II‐IV) sob TMO não passível de CABG ou ICP, evidência objetiva de isquemia e Fej> 35% | Segurança: sucesso do procedimento e ausência de complicações associadas ao procedimento.Eficácia: redução da classe CCS, melhoria da qualidade de vida pelo SAQ | Sucesso de implantação 98,6% (2 falências por anatomia do seio coronário desfavorável), sem efeitos adversos associados.81% dos doentes tiveram uma redução de pelos menos 1 classe CCS e 45% 2 classes CCS, com uma redução de 3,05±0,53 para 1,63±0,98 (p <0,001)Todos os items do SAQ melhoraram (p <0,001)Redução significativa do número médio de fármacos antianginosos prescritos 2,37±0,97 vs. 2,17±0,9 |
| Giannini, F., et al.(32) | 2018 | 50 | Prospetivo, observacional, centro único | Doentes com angina refratária (CCS II‐IV) sob TMO não passível de CABG ou ICP, evidência objetiva de isquemia e Fej> 35% | Segurança: sucesso do procedimento e ausência de complicações associadas ao procedimento.Eficácia: redução da classe CCS, melhoria da qualidade de vida pelo SAQ, tolerância ao exercício (teste da marcha 6 minutos) e redução de fármacos antianginosos aos 4 e 12 meses | Sucesso de implantação 100%, sem efeitos adversos associados.80% dos doentes tiveram uma redução de pelos menos 1 classe CCS e 20% 2 classes CCS, com uma redução de 2,98±0,5 para 1,67±0,8 (p <0,001)Todos os items do SAQ melhoraram (p <0,001)Aumento da distância percorrida em 6 minutos de 287±139 para 389±120 m (p=0,004)32% reduziram pelo menos 1 fármaco antianginoso |
Para destrinçar o efeito mecanicista antianginoso do efeito placebo habitualmente atribuído às intervenções na angina,52,53 os mesmos investigadores desenharam um estudo aleatorizado, multicêntrico, de dupla ocultação e com grupo controlo submetido a sham‐procedure – o ensaio COSIRA.28 Cento e quatro doentes com angina refratária (CCS III‐IV) e evidência de isquemia foram incluídos ao longo de 38 meses, refletindo em parte a baixa prevalência relativa da angina refratária no universo da doença coronária estável e o carácter restritivo dos critérios de inclusão. Observou‐se uma melhoria de pelo menos uma classe CCS em 42% dos doentes do grupo submetido a sham‐procedure e de 71% no grupo que recebeu dispositivo (p=0,003). O endpoint primário (redução de dois valores da classe CCS) foi atingido em 35% dos doentes que receberam dispositivo versus 15% grupo controlo (p=0,024). A qualidade de vida avaliada pelo Seattle Angina Questionnaire (SAQ) apresentou uma melhoria significativamente superior no grupo tratado versus grupo controlo (17,6 versus 7,6 pontos, p=0,03). Não se observaram diferenças estatisticamente significativas entre os grupos no tempo de exercício e na extensão da isquemia determinada pelo wall‐motion index (WMI). No entanto, a duração média do exercício melhorou 59 segundos (13%) no grupo de tratamento e apenas um segundo (1%) no grupo controlo (p=0,07), que do ponto de vista clínico pode traduzir um benefício significativo. Relativamente à extensão e gravidade da isquemia, na análise incluindo apenas os 11 segmentos dependentes da coronária esquerda (WMI modificado), verificou‐se uma melhoria em 13% no grupo tratado versus 3% no grupo controlo (p=0,06), que, apesar de não ser estatisticamente significativa, demonstra uma clara tendência para redução da isquemia. Não houve diferença entre os grupos, na taxa de efeitos adversos associados ao procedimento ou durante o primeiro ano de seguimento.
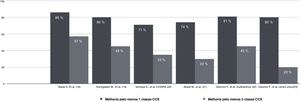
Múltiplos estudos observacionais e registos pós‐entrada no mercado demonstram consistentemente uma melhoria de pelo menos uma classe CCS em 70‐80% dos doentes com uma percentagem de não respondedores constante à volta de 20‐30%.29,31,32,54Figura 4.
Apesar da maioria dos doentes incluídos nos estudos e registos apresentar doença coronária obstrutiva e de os doentes com doença microvascular estarem sub‐representados, não se tem observado diferença do efeito terapêutico entre estes fenótipos de doentes com angina refratária. Um pequeno estudo de dois centros italianos selecionou (de um pool de doentes referenciados para coronariografia) oito doentes com angina refratária (CCS III e IV), evidência não invasiva de isquemia e ausência de doença obstrutiva, para implantação compassionate de Reducer. O valor médio da classe CCS diminuiu de 3 para 1,5 (p=0,014), os índices do SAQ melhoraram, 40% dos doentes descontinuaram pelo menos um fármaco antianginoso e a distância percorrida no teste de marcha dos seis minutos aumentou. Três dos doentes realizaram ressonância cardíaca pré e pós‐implantação de Reducer, o índice de reserva de perfusão miocárdica aumentou em todos.55 Estes resultados sugerem um beneficio da redução do seio coronário potencialmente extensível aos doentes com doença microvascular.
Não obstante a redução de sintomas e melhoria da qualidade de vida observada nos estudos observacionais estar em linha com os resultados do braço de tratamento do estudo COSIRA, a interpretação destes resultados têm que ter em linha de conta o enorme peso do efeito placebo nos doentes submetidos a esta intervenção. Estudos aleatorizados com dupla‐ocultação controlados com sham procedure devidamente potenciados para identificar diferenças em medidas objetivas de isquemia poderão permitir esclarecer em que medida a melhoria sintomática se correlaciona com a diminuição da isquemia.
Com base na evidência apresentada, que embora consistente é ainda escassa (apenas um ensaio aleatorizado de pequenas dimensões e evidência não aleatorizada limitada pela reconhecida amplificação do efeito placebo associada a intervenções para o tratamento de angina24,53), a Sociedade Europeia de Cardiologia atribuiu pela primeira vez uma indicação II b para o uso do dispositivo de redução do seio coronário no tratamento da angina refratária.1
Para reforçar a evidência existente sobre o potencial beneficio terapêutico do Reducer, está planeada a realização de um segundo estudo aleatorizado – COSIRA II – que apresenta um desenho idêntico ao Cosira I, visando incluir 380 doentes em 35 centros dos Estados Unidos da América e do Canadá.
Não respondedoresCerca de 20 a 25% dos doentes não apresentam melhoria sintomática, a razão para tal não está completamente esclarecida. Poderá estar relacionada com a natureza heterogénea da circulação venosa cardíaca, em que a presença de sistemas de drenagem venosa alternativos ao seio coronário diminuiria hipoteticamente o benefício da redução do seio coronário. Outros fatores potencialmente associados à ausência de resposta são a isquemia proveniente do território da coronária direita, cardiopatias concomitantes que elevem a pressão da aurícula direita (> 15mmHg), pressões de enchimento do ventrículo esquerdo muito elevadas em doentes com insuficiência cardíaca, endotelização incompleta da malha metálica com gradiente de pressão inadequado e a possibilidade da dor não ser anginosa.56,57
Custo‐eficáciaUm estudo de coorte retrospetivo, multicêntrico, incluindo 215 doentes com angina refratária que implantaram dispositivo de redução do seio coronário na Bélgica, Holanda e Itália, avaliou os custos associados do ponto de vista do sistema de saúde de cada país.58 Compararam o período pré‐implantação de Reducer (como standard of care) com período o pós‐implantação (seguimento um ano) e verificaram uma redução significativa dos internamentos motivados por angina, consultas, coronariografias e intervenções coronárias percutâneas por doente‐ano, o que se traduziu em rácios de custo‐efetividade incremental (ICER) 55.356 €/QALY, 34.948 €/QALY e 63.146 €/QALY para a Bélgica, Holanda e Itália, respetivamente, abaixo dos limiares de custo‐efetividade definidos pela OMS (ICER menor três vezes o produto interno bruto per capita do respetivo país)59 em 99,9%, 100% e 93,3% dos doentes de cada país, respetivamente.
A interpretação deste estudo está condicionada pela ausência de um grupo controlo formal, curto período de seguimento e não contabilização dos custos associados à terapêutica farmacológica e custos indiretos. Contudo, atendendo ao cariz crónico dos sintomas, à história natural progressiva da doença coronária e ao benefício clínico do dispositivo de redução do seio coronário, os resultados são sugestivos de custo efetividade nestes países. O limiar de custo efetividade em Portugal de acordo com os últimos dados do produto interno bruto per capita disponíveis,60 pela definição da OMS, é de 65.040 €/QALY, acima dos ICERs determinados para as realidades belga, holandesa e italiana, sendo previsível que na realidade portuguesa o dispositivo de redução do seio coronário seja custo efetivo.
ConclusãoO dispositivo de redução do seio coronário é uma alternativa terapêutica promissora na redução dos sintomas e na melhoria da qualidade de vida, em doentes selecionados com angina refratária. Carece ainda de validação adicional por ensaios clínicos devidamente desenhados e dimensionados.