A insuficiência cardíaca (IC) é um problema crescente de saúde pública. Este estudo estima os custos atuais e futuros da IC em Portugal Continental.
MétodosA estimativa dos custos foi realizada na ótica da prevalência e na perspetiva da sociedade. Os custos anuais da IC incluíram os custos diretos (consumos de recursos) e indiretos (impacto na produtividade da população). Utilizaram‐se maioritariamente dados da Base de Dados de Morbilidade Hospitalar, dados da prática clínica real relativamente aos consumos nos cuidados primários e opiniões de peritos. Estimaram‐se os custos para 2014 e, tendo em conta o envelhecimento da população, a evolução dos mesmos até 2036.
ResultadosOs custos diretos em 2014 totalizaram €299 milhões (39% por internamentos, 24% por medicamentos, 17% por meios complementares de diagnóstico e terapêutica, 16% por consultas e o restante por outras rubricas como urgências e cuidados continuados). Os custos indiretos totalizaram €106 milhões (16% por absenteísmo e 84% por redução de emprego). Entre 2014 e 2036, por efeitos demográficos, os custos totais passarão de €405 para €503 milhões. O aumento nos custos por habitante será de 34%, um aumento superior ao dos custos totais (+ 24%) dada a redução prevista da população residente.
ConclusõesA IC tem um importante impacto económico atual (2,6% do total das despesas públicas em saúde) e previsivelmente maior no futuro, o qual deve ser tido em consideração pelos responsáveis pelas políticas de saúde por forma a adequar a gestão de recursos atual e futura e minimizar o impacto desta doença.
Heart failure (HF) is a growing public health problem. This study estimates the current and future costs of HF in mainland Portugal.
MethodsCosts were estimated based on prevalence and from a societal perspective. The annual costs of HF included direct costs (resource consumption) and indirect costs (productivity losses). Estimates were mostly based on data from the Diagnosis‐Related Groups database, real‐world data from primary care, and the opinions of an expert panel. Costs were estimated for 2014 and, taking population aging into account, changes were forecast up to 2036.
ResultsDirect costs in 2014 were €299 million (39% for hospitalizations, 24% for medicines, 17% for exams and tests, 16% for consultations, and the rest for other needs, including emergencies and long‐term care). Indirect costs were €106 million (16% for absenteeism and 84% for reduced employment). Between 2014 and 2036, due to demographic dynamics, total costs will increase from €405 to €503 million. Per capita costs are estimated to rise by 34%, which is higher than the increase in total costs (+24%), due to the expected reduction in the resident population.
ConclusionsHF currently has a significant economic impact, representing around 2.6% of total public health expenditure, and this is expected to increase in the future. This should be taken into account by health policy makers, alerting them to the need for resource management in order to mitigate the impact of this disease.
A insuficiência cardíaca (IC) é uma síndrome clínica caracterizada por sintomas típicos que podem ser acompanhados de sinais (por exemplo, elevação da pressão venosa jugular, fervores de estase na auscultação pulmonar e edema periférico) causados por uma anomalia na estrutura ou na função cardíaca que resulta numa redução do débito cardíaco e/ou elevação das pressões intracardíacas em repouso ou durante esforço1.
Os sintomas mais comuns na IC (dispneia e fadiga) interferem negativamente, e de forma significativa, na capacidade funcional e na qualidade de vida2–4. O agravamento dos sintomas e sinais traduz‐se em episódios de descompensação da IC que, não raras vezes, conduzem ao internamento destes doentes5.
A IC é um reconhecido problema de saúde pública a nível mundial, com relevância crescente e com taxas de prevalência mais elevadas em idades mais avançadas6. De facto, estima‐se que mais de 37 milhões de pessoas em todo o mundo tenham IC6, sendo que a prevalência da IC tem aumentado nas últimas décadas7–9. Este aumento pode refletir um aumento da taxa de incidência padronizada, o envelhecimento da população ou o aumento da sobrevivência dos doentes pela melhoria no tratamento da doença cardiovascular em geral e da IC em particular (incluindo os fatores de risco, como a hipertensão e a diabetes, e as complicações), ou uma combinação destes fatores10.
Não obstante a relevância da IC para a pessoa e para a sociedade, não se conhece, para a realidade portuguesa, quais os custos associados a esta doença. O presente estudo tem como objetivo estimar os custos da IC em Portugal Continental, com base em dados relativos ao ano de 2014, assim como a evolução previsível destes custos até 2036, por forma a quantificar o impacto económico presente e futuro da IC em Portugal.
MétodosA estimativa dos custos foi realizada na ótica da prevalência da doença, ou seja, foram estimados os custos associados à IC durante um ano. Foi adotada a perspetiva da sociedade, ou seja, foram incluídos os custos diretos (consumos de recursos) e os custos indiretos (impacto na produtividade da população) associados à doença.
O estudo incluiu duas fases: numa primeira fase foram estimados os custos no ano base (2014); numa segunda fase foi estimada a evolução dos custos até 2036 considerando o impacto das mudanças demográficas previsíveis (i.e., o envelhecimento da população).
A população em análise foi a população residente em Portugal Continental com idade igual ou superior a 25 anos.
Estimativas dos custos atuaisPrevalênciaA prevalência da IC em Portugal Continental e em 2014 por sexo, grupo etário e classificação funcional da New York Heart Association (NYHA) foi estimada a partir dos microdados do estudo de prevalência português EPICA11. O EPICA é um inquérito epidemiológico na comunidade conduzido em 1998‐2000 que envolveu 5434 utentes de centros de saúde com 25 ou mais anos. Não há estudos de campo mais recentes, pelo que se adotou a estratégia de atualizar os dados do EPICA, ou seja, de recalcular as taxas de prevalência tendo em conta as alterações da composição demográfica da população. Não tendo informações sobre a epidemiologia da IC em Portugal na população com menos de 25 anos, assumiu‐se uma prevalência nula nesta população. Adicionalmente assumiu‐se que os doentes na classe NYHA I não geram custos, uma vez que não apresentam limitações na atividade física. Nestes doentes, a atividade física normal não provoca sintomas1 e, por conseguinte, tenderão a utilizar poucos recursos e cuidados de saúde atribuíveis incrementalmente à IC.
Custos diretosOs custos diretos considerados incluíram os custos de: 1) internamento; 2) ambulatório hospitalar gerando episódios na Base de Dados de Morbilidade Hospitalar; 3) outro ambulatório hospitalar; 4) Serviço de Urgência, 5) Hospital de Dia; 6) cuidados de saúde primários (CSP); 7) medicamentos; 8) transporte urgente e não urgente; 9) utilização da Rede Nacional de Cuidados Continuados Integrados (RNCCI).
Estimativas de consumo de recursosPara estimar o consumo dos recursos gerados pela IC em internamento e em ambulatório hospitalar com GDH recorremos aos microdados Base de Dados de Morbilidade Hospitalar para o ano de 201412.
A identificação dos episódios de internamento foi realizada com recurso à Classificação Internacional das Doenças (International Classification of Diseases 9, Clinical Modification), ICD 9‐CM. Para o presente estudo consideraram‐se os episódios que apresentassem:
- a)
Diagnóstico de IC como diagnóstico principal13–15;
- b)
Diagnóstico secundário de IC desde que na presença de uma doença do sistema circulatório no diagnóstico principal;
- c)
Procedimento de substituição cardíaca, terapêutica de ressincronização cardíaca (CRT) ou sistema de assistência ventricular, independentemente dos diagnósticos associados.
De salientar que ao utilizar os critérios acima para identificar os episódios de internamento por IC, todos os procedimentos de implantação de Cardioversores‐Desfibrilhadores Implantáveis (CDI) e outras intervenções cirúrgicas que ocorreram nos episódios identificados pelos critérios a) ou b), contribuíram para os custos da IC em internamento.
Os códigos ICD 9‐CM utilizados estão resumidos no Quadro S1, Material Suplementar.
Para os episódios de internamento com transplantes cardíacos foram também considerados os custos das verbas adicionais (incentivos) distribuídas pelas unidades de saúde associadas à realização de um transplante (Despacho n.° 7215/2015 de 1 de julho).
Para a estimativa dos outros consumos de cuidados em ambulatório hospitalar que não geram episódios na Base de dados de Morbilidade Hospitalar, não existe uma base de dados única e convenientemente codificada na qual se possam encontrar todos os consumos relevantes. Para ultrapassar esta lacuna, a estimativa dos padrões de consumo dos outros recursos em ambulatório hospitalar recorreu a diferentes fontes de informações, entre as quais um painel de sete peritos, geograficamente representativo.
Para a utilização do Serviço de Urgência, sem internamento subsequente, partiu‐se da proporção de doentes que recorre ao Serviço de Urgência por IC e tem como destino o internamento hospitalar (36% de acordo com os dados do Serviço de Urgência do Hospital de Braga no ano de 2013 [estudo não publicado]). Este valor está em linha com o obtido através da consulta ao painel de peritos. Através desta proporção e do número de episódios de internamento com o diagnóstico principal de IC com admissão urgente, obtido por consulta da Base de Dados de Morbilidade Hospitalar, foi possível estimar o número de episódios de urgência sem internamento.
Para a estimativa da utilização do Hospital de Dia partiu‐se da proporção de doentes com IC, acompanhados nas consultas externas (de cardiologia e medicina interna) do Centro Hospitalar de Lisboa Ocidental, que utiliza o Hospital de Dia (1,5%). Esta proporção foi ajustada para 1% para ter em conta que alguns hospitais não preveem Hospital de Dia para doentes com IC, uma informação proveniente do painel de peritos.
Para a estimativa do consumo de recursos por doente com IC acompanhado nos CSP, foi especificamente realizado um estudo transversal, por consulta do Sistema de Informação16 da Administração Regional de Saúde (SIARS) de Lisboa e Vale do Tejo, I.P. Foram incluídos para análise todos os utentes inscritos com: 1) idade igual ou superior a 25 anos; 2) registo de pelo menos uma consulta em 2014; e 3) registo da codificação para IC (K77, de acordo com a Classificação Internacional das Doenças para os Cuidados Primários, 2.ª edição (ICPC2)). Num universo de cerca de 1,8 milhão de utentes inscritos na ARS LVT, foram identificados 25 316 utentes com os critérios acima listados. A consulta do SIARS permitiu estimar o custo dos utentes seguidos nos CSP, incluindo a medicação faturada à ARS LVT independentemente do local de prescrição. O custo da medicação dos utentes seguidos nos CSP da ARS LVT foi considerado representativo de todos os doentes nacionais com IC seguidos em ambulatório (incluindo ambulatório hospitalar).
No presente estudo foram incluídos os custos diretos não médicos associados ao transporte, nomeadamente os decorrentes das deslocações ao Serviço de Urgência e às consultas nos CSP e no ambulatório hospitalar.
Relativamente ao consumo de recursos da RNCCI, consideraram‐se os dados disponibilizados pela ARS LVT em 2013, em conjunto com os dados presentes no relatório Monitorização da RNCCI 201417. Estimaram‐se dois custos: o dos doentes no domicílio e o dos doentes internados em unidades da RNCCI (para mais detalhes, Quadro S2, Material Suplementar).
Neste estudo, optou‐se conservadoramente pela não inclusão dos custos associados a programas de reabilitação cardíaca. De facto, verificou‐se que, de acordo com o inquérito de 2013‐2014 sobre reabilitação cardíaca18, o número de doentes com IC incluídos em programas de reabilitação cardíaca de fase 2 (extra‐hospitalar precoce) em centros públicos e privados é de apenas 245 indivíduosa. Adicionalmente, não se encontram publicadas estimativas do custo associado a estas intervenções. Neste contexto, optou‐se conservadoramente pela não inclusão desta rubrica no presente custeio.
Por fim, assumiu‐se que os doentes acompanhados nos CSP não são acompanhados no ambulatório hospitalar e vice‐versa. Por outras palavras, de forma conservadora, considerámos que nenhum doente seria seguido nos dois locais em simultâneo. A proporção de doentes com IC nas consultas externas de Cardiologia e Medicina Interna realizadas em 2014, bem como o número médio anual de consultas por doente com IC, foi estimada pelo painel de peritos. Esta informação foi coligida com a informação sobre o número total de consultas de Cardiologia e Medicina Interna realizadas em 201419 tendo sido assim estimado o número de doentes com IC nas classes II a IV acompanhados no ambulatório hospitalar. Assumiu‐se que os restantes doentes com IC (classes II a IV) são acompanhados nos CSP.
Custos unitáriosOs custos unitários dos episódios de internamento, urgências sem internamento, consultas e meios complementares de diagnóstico e terapêutica (MCDT) foram estimados com base nos preços da Portaria n° 234/2015 de 7 de agosto. O custo do episódio de urgência foi estimado como média ponderada do preço da urgência polivalente (112,07 €) e urgência médico‐cirúrgica (85,91 €). A ponderação reflete a frequência relativa do número de episódios por tipo de urgência (médico‐cirúrgica e polivalente), de acordo com o Relatório anual sobre o acesso a cuidados de saúde nos estabelecimentos do SNS e entidades convencionadas (2014)20.
Para o custo unitário do transporte urgente e não urgente considerou‐se a média ponderada do custo unitário associado aos diferentes meios de transporte disponíveis. O Quadro S3, Material Suplementar, apresenta os custos unitários dos transportes considerados para análise.
Custos indiretosOs custos indiretos considerados na análise corresponderam à produtividade perdida por redução das taxas de emprego (reformas precoces por incapacidade de longo prazo ou desemprego adicional face às taxas de desemprego da população em geral) e por absenteísmo devido à doença (consultas, realização de exames e idas ao Serviço de Urgência, internamentos e respetivos períodos de convalescença). De forma conservadora, assumimos que apenas os doentes com menos de 65 anos geram custos indiretos.
Considerámos que as consequências da doença sobre a capacidade de trabalhar são diferentes dependendo da classe funcional NYHA. Conforme referido anteriormente, a prevalência global foi estimada por grupo etário e classe NYHA com base nos microdados do estudo EPICA11. Na classe NYHA IV não se encontraram doentes com menos de 65 anos, pelo que se considerou que doentes nesta classe não geram custos indiretos. No caso dos doentes com IC classe NYHA III, considerou‐se que a participação no mercado de trabalho seria semelhante à dos doentes com história de Enfarte Agudo do Miocárdio (EAM). A taxa de emprego, por grupo etário e sexo, das pessoas entre os 25 e os 64 anos, com e sem EAM, foi estimada a partir dos microdados do Inquérito Nacional de Saúde (INS) 201421. A diferença entre estas taxas (‐48,4% nas mulheres e ‐34,3% nos homens) foi considerada um proxy da redução das taxas de emprego associada à IC. No caso dos doentes com IC classe II da NYHA, de forma conservadora, considerou‐se que a participação no mercado de trabalho é igual à da população em geral (64,5% para as mulheres e 73,5% para os homens, de acordo com o INS 2014). Estes doentes geram apenas custos indiretos por absenteísmo.
Assumiu‐se que, por cada consulta (independentemente da especialidade), MCDT ou ida ao Serviço de Urgência (sem internamento), o doente perde, respetivamente, metade, um quarto ou um dia completo de trabalho. No que diz respeito ao tempo perdido por internamento/convalescença por doente, considerou‐se que o tempo de convalescença era de igual duração ao período de internamento.
A produtividade média dos trabalhadores foi estimada a partir dos encargos das empresas com os trabalhadores, seguindo a teoria do Capital Humano22. O salário mensal foi estimado em 1246,2 € para os homens e 977,6 € para as mulheres com base em fontes oficiais23. Consideraram‐se 14 pagamentos por ano e adicionaram‐se as contribuições sociais do empregador (à taxa 23,75%). A informação utilizada para o cálculo dos custos indiretos é resumida no Material Suplementar, Quadro S4.
Estimativas dos custos futurosPara cada tipo de custo direto e indireto considerado na análise, estimámos um custo médio por sexo e grupo etário. No caso dos custos estimados com base na opinião do painel de peritos (estimados para um doente médio), assumimos que a distribuição dos consumos por sexo e grupo etário é semelhante à distribuição dos consumos por internamento. No caso dos custos da RNCCI, estimou‐se a proporção dos custos totais que é atribuível à RNCCI em 2014 e assumiu‐se que a sua contribuição proporcional para os custos totais será constante ao longo do tempo. Para estimar a evolução previsível dos custos, assumimos que todas as variáveis e parâmetros que determinam os custos são constantes, com exceção da composição demográfica da população. Por outras palavras, consideramos que o custo médio por doente e as taxas de prevalência da IC por sexo e por grupo etário não variam ao longo do horizonte temporal considerado.
As projeções demográficas da população, por sexo e grupo etário, utilizadas na análise são as projeções publicadas pelo Instituto Nacional de Estatística24.
ResultadosEstimativas atuaisPrevalênciaA taxa de prevalência global de IC na população com idade superior ou igual a 25 anos em Portugal Continental, estimada para 2014, foi de 5,2% (IC 95%: 4,5 a 5,8%), correspondendo a 383 043 doentes (Quadro S5, Material Suplementar). A taxa de prevalência de IC que gera custos (NYHA II‐IV) foi estimada em 3,4% (IC 95%: 2,9% a 4,0%), correspondendo a 249.592 doentes (Tabela 1).
Distribuição da prevalência de insuficiência cardíaca NYHA II‐IV, por sexo e grupo etário, em Portugal Continental (ano de 2014)
| Grupo etário (anos) | Homens | Mulheres | Total | |||
|---|---|---|---|---|---|---|
| N | Taxa | N | Taxa | N | Taxa | |
| 25‐49 | 18.038 | 1,1% | 10.958 | 0,6% | 28.996 | 0,9% |
| 50‐59 | 8.924 | 1,4% | 16.839 | 2,3% | 25.763 | 1,9% |
| 60‐69 | 22.261 | 5,2% | 32.874 | 5,2% | 55.135 | 4,7% |
| 70‐79 | 35.541 | 8,1% | 41.060 | 8,1% | 76.601 | 8,6% |
| 80+ | 23.163 | 10,7% | 39.934 | 10,7% | 63.097 | 10,9% |
| Total (25+) | 107.926 | 3,1% | 141.666 | 3.36 | 249.592 | 3,4% |
A distribuição da prevalência por grupo etário e por classe NYHA é apresentada no Quadro S6, Material Suplementar.
Custos diretosNa Base de Dados de Morbilidade Hospitalar foram identificados 35.924 episódios de internamento, entre os quais 39 episódios de transplante cardíaco. Em média, cada doente internado teve 1,44 episódio de internamento por IC por ano.
Em Portugal Continental em 2014, o custo total relacionado com os internamentos por IC (incluindo as verbas a atribuir aos estabelecimentos públicos ou privados autorizados a realizarem atos de colheita e transplante) foi estimado em 117 489 267 €.
A mesma fonte de informação permitiu a identificação de 628 episódios de ambulatório hospitalar, cujo custo total em 2014 foi estimado em 853 354 €.
Os custos anuais médios em ambulatório hospitalar por MCDTs e consultas foram estimados, considerando os padrões de consumo definidos pelo painel de peritos e os seus preços unitários, em 534,30 € por doente.
Em 2014, o número de episódios de urgência por IC sem internamento foi estimado em 53 075, gerando um custo médico direto de 5 117 997 €. O número de episódios de hospital de dia foi estimado em 3 701, gerando um custo total de 114 734 €.
Os custos anuais médios por MCDTs e consultas dos doentes seguidos nos CSP foram estimados, com base no SIARS, em 249,94 € por doente. Partindo do SIARS, estimou‐se que o custo médio anual com medicação de um doente com IC é de 287,49 € (independentemente de ser seguido no ambulatório hospitalar ou nos cuidados de saúde primários). O custo da medicação não inclui IVA, uma vez que o estudo adota a perspetiva da sociedade.
Os custos totais da IC relacionados com os transportes (urgentes e não urgentes) e com a RNCCI (domiciliares e de internamento) foram estimados em 7 362 882 € e 1 786 786 €, respetivamente.
Os custos médios por doente apresentados no Tabela 2 foram estimados tendo em conta que 55% e 45% dos doentes são seguidos no ambulatório hospitalar e nos cuidados de saúde primários, respetivamente. Os custos diretos com a IC em Portugal Continental no ano de 2014 totalizaram €299 milhões.
Custos diretos por doente com insuficiência cardíaca NYHA II‐IV em Portugal Continental (ano de 2014)
| Grupo etário (anos) | Custo por doente (€)* | |||||||
|---|---|---|---|---|---|---|---|---|
| Internamento | Amb. Hospitalar** | CSP | Total | |||||
| H | M | H | M | H | M | H | M | |
| 25‐49 | 177,79 | 98,69 | 181,34 | 135,05 | 238,15 | 226,33 | 597,29 | 460,08 |
| 50‐59 | 704,00 | 127,19 | 479,73 | 191,89 | 310,60 | 277,25 | 1.494,32 | 596,33 |
| 60‐69 | 609,48 | 188,60 | 441,99 | 262,56 | 323,89 | 320,21 | 1.375,35 | 771,36 |
| 70‐79 | 551,09 | 415,10 | 416,28 | 434,54 | 341,52 | 336,18 | 1.308,89 | 1.185,81 |
| 80+ | 808,83 | 742,33 | 545,78 | 656,74 | 312,45 | 304,71 | 1.667,06 | 1.703,79 |
| ≥25 | 586,70 | 396,08 | 415,36 | 405,26 | 311,81 | 308,10 | 1.295,87 | 1.1295,87 |
| Custos Totais | 117.489.267 | 102.239.308 | 77.300.494 | 298.815.854*** | ||||
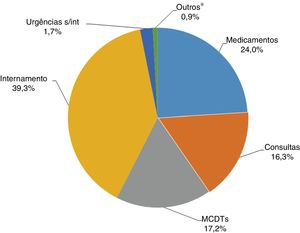
A Figura 1 resume os custos diretos totais por rubrica. De notar que a maior fração dos custos está associada ao internamento (39,3%), seguida dos custos com a medicação (24,0%).
Distribuição dos custos diretos totais devidos à insuficiência cardíaca NYHA II‐IV em Portugal Continental (ano de 2014).
* Inclui Rede Nacional de Cuidados Continuados Integrados e episódios de ambulatório.
MCDTs: Meios complementares de diagnóstico e terapêutica; s/int: sem internamento.
Os custos indiretos com a IC em Portugal Continental no ano de 2014 totalizaram cerca de € 106 milhões, 83,9% por redução dos níveis de emprego e o restante por absenteísmo decorrente de consultas, MCDTs, urgências sem internamento, internamentos e convalescenças. Os Quadros S7 e S8, Material Suplementar, detalham a estrutura dos custos indiretos considerados.
Custos totaisAs estimativas dos custos anuais totais (diretos e indiretos) por IC em Portugal Continental no ano de 2014 totalizam cerca de € 405 milhões, a maioria dos quais (74%) correspondem a custos diretos. Em particular, 39% dos custos diretos totais (29% do total dos custos) são atribuíveis aos internamentos hospitalares. O custo total anual médio, por doente com IC NYHA II‐IV, é de aproximadamente € 1.623.
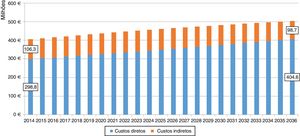
Estimativas futurasEstimamos que em Portugal Continental em 2036 haverá cerca de 318.071 doentes com IC nos estádios NYHA II‐IV, um número 27% superior ao de 2014 (249.592 doentes). O custo total (custos diretos e indiretos) por IC NYHA II‐IV em Portugal Continental no ano de 2036 será cerca de € 503 milhões (Figura 2).
De acordo com as nossas estimativas, os custos diretos aumentam no horizonte temporal considerado, enquanto os custos indiretos poderão aumentar até 2023 (+ 5,4% comparativamente a 2014) para depois diminuírem até 2036 (‐7,2% comparativamente a 2014) (Figura 2).
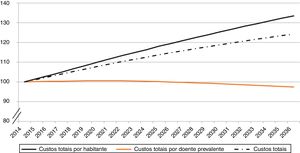
Os custos anuais por doente com IC NYHA II‐IV aumentam ligeiramente até 2021 (passando de aproximadamente 1623 € em 2014 para 1633 € em 2021), decrescendo também ligeiramente a partir desse ano (passando para 1582 € em 2036). Por outro lado, o custo por habitante, aumentará cerca de 34% entre 2014 e 2036 (Figura 3), ou seja, haverá um aumento mais rápido dos custos por habitante, de 41 € para 55 €.
DiscussãoA IC é uma síndrome clínica causada por uma anomalia na estrutura ou na função cardíaca1 e consiste na forma final de apresentação de um leque variado de patologias. A melhoria dos cuidados médicos prestados nessas patologias (como, por exemplo, no EAM) poderá ter contribuído, por si só, para o aumento da prevalência da IC verificado nas últimas décadas 10. Por outro lado, é expectável que o número de doentes com IC continue a aumentar, fruto do envelhecimento da população e das taxas de prevalência mais elevadas em idades mais avançadas6. Estas tendências poderão acarretar importantes implicações para o panorama do custo da IC ao longo das próximas décadas.
O presente estudo apresenta uma primeira estimativa dos custos atuais da IC em Portugal Continental (com base em dados relativos ao ano de 2014) e a evolução previsível num horizonte até 2036. As estimativas apresentadas para o futuro não contabilizam outra causa de variação para além das alterações demográficas, sendo que os padrões de prevalência por sexo e grupo etário foram considerados constantes ao longo do horizonte temporal. Em particular, as estimativas apresentadas não consideram o impacto que a inovação científica e tecnológica possa ter nos custos associados à doença, dado que este impacto é incerto. Por exemplo, a existência no futuro de uma nova tecnologia que cure a IC estará associada a um aumento em curto prazo dos custos, mas uma redução em longo prazo.
Em Portugal Continental, no ano de 2014, os custos totais atribuíveis à IC classes II‐IV da NYHA foram cerca de € 405 milhões, valor que corresponde aproximadamente a 0,2% do Produto Interno Bruto e a 2,6% das despesas de saúde25,26. A projeção dos custos anuais totais da IC classes II‐IV da NYHA num horizonte temporal até 2036 sugere um aumento de 24% entre 2014 (€ 405 milhões) e 2036 (€ 503 milhões). Na medida em que as projeções contemplam uma diminuição da população residente, as estimativas anteriores implicam um aumento dos custos anuais por habitante de 34% entre 2014 e 2036. No caso particular dos custos indiretos, de acordo com a nossa projeção, estes aumentarão nos primeiros anos (até 2023) e diminuirão nos últimos anos do período de análise. Este resultado explica‐se pela diminuição da prevalência nas populações em idade ativa (até 65 anos) e que contribuem para os custos indiretos considerados na análise. Todavia, o aumento do número de doentes nas idades mais avançadas, com um constante crescimento dos custos diretos ao longo do horizonte temporal estudado, justifica o aumento dos custos totais com a IC. A diminuição dos custos indiretos também explica por que a taxa de crescimento dos custos totais é inferior à taxa de crescimento do número de doentes com IC (+24% versus+27%).
Este estudo beneficiou da utilização de dados de vida real (real world data) para a estimativa dos consumos em internamento e nos CSP. Contudo, foi necessário utilizar vários pressupostos para estimar outros consumos, nomeadamente os cuidados de ambulatório hospitalar, RNCCI e transportes. Pese embora a utilização destes pressupostos constitua uma das limitações do estudo, optou‐se por uma abordagem conservadora, em particular: 1) não foram incluídos custos dos programas de reabilitação cardíaca; 2) foi assumido que os doentes são seguidos apenas nos CSP ou nos cuidados hospitalares, quando, na verdade, uma proporção dos doentes será seguida em ambos; 3) não foram considerados custos associados aos doentes com NYHA I, há doentes sem impacto funcional, mas sob terapêutica farmacológica com custos diretos associados; e 4) os custos indiretos associados aos cuidadores dos doentes com IC não foram incluídos na análise, quando, na verdade, nomeadamente nos doentes mais idosos, existe necessidade de apoio para a deslocação às consultas, realização de MCDT e apoio domiciliário. Neste contexto, as estimativas dos custos globais representam muito provavelmente uma subestimativa. Adicionalmente, o presente estudo recorreu à Base de Dados de Morbilidade Hospitalar para estimar o consumo dos recursos gerados pela IC em internamento e em ambulatório hospitalar, sendo conhecido que existem limitações no registo de informação clínica nas bases de dados administrativas em geral e nesta em particular, inclusive no que respeita à codificação da IC27,28.
O conjunto dos resultados deste estudo está em linha com o reportado na literatura internacional, em que a IC é descrita como um problema de saúde pública, com relevância crescente6. Em particular, foi recentemente publicada uma revisão sistemática de estudos que estimaram os custos associados à IC29. Os autores incluíram 16 estudos, publicados entre 2004 e 2016, quatro dos quais têm particular interesse para a discussão dos resultados do nosso estudo, nomeadamente porque: 1) foram publicados mais recentemente (depois de 2010); 2) estimam os custos na ótica da prevalência (à semelhança do nosso estudo); e 3) estimam os custos da IC para países europeus (Polónia30, Espanha31, Grécia32 e Irlanda33). Nenhum destes quatro estudos30–33 estimou os custos por produtividade perdida. Para poder comparar as estimativas de custos por doente entre diferentes países, os autores da revisão sistemática converteram os valores em dólares americanos utilizando taxas de câmbio corrigidas pela paridade do poder de compra34.
Aplicando a mesma metodologia aos resultados encontrados no presente estudo, estimamos para Portugal Continental um custo direto médio anual por doente de 2043 US$. Este valor é inferior aos reportados pelos quatro estudos europeus publicados nos anos mais recentes e que realizaram a análise na ótica da prevalência30–33, variando entre 4755 US$ (na Polónia)30 e 16 330 US$ (na Irlanda)32. Nestes quatro estudos, os custos diretos concentram‐se sobretudo no internamento, responsável por uma fração entre 58% e 92% dos custos diretos totais. No presente estudo, esta fração foi estimada em 39%, o que pode ser interpretado como indicativo que a população avaliada nos outros estudos é substancialmente diferente da nossa, concentrando‐se maioritariamente numa população com episódios de internamento. No nosso caso, para além desta população, os dados disponíveis sobre os CSP permitiram‐nos ser mais abrangentes, provavelmente resultando numa menor gravidade média e correspondentes custos médios por doente.
Adicionalmente, é conhecido que, comparativamente com outros países europeus, no sul da Europa existe uma menor taxa de implantação de dispositivos cardíacos (CRT, CDI, válvulas aórticas percutâneas, dispositivos de substituição ventricular), o que pode contribuir para um menor custo por IC em Portugal, em particular associado ao internamento35.
O conjunto dos resultados aqui reportados corrobora o alerta constante do documento nacional de consenso36, recentemente publicado, para a necessidade urgente de priorização da IC na agenda da saúde, tendo em conta a prevalência atual, o seu aumento expetável e o impacto socioeconómico para doentes, famílias e a sociedade.
ConclusãoA IC tem em Portugal Continental um importante impacto económico, estimando‐se que este impacto aumente significativamente nas próximas duas décadas. A maioria dos custos corresponde a custos diretos e, em particular, custos relacionados com internamentos hospitalares. A estrutura dos custos e a sua dinâmica de crescimento previsível deverá ser tida em conta por todos os intervenientes no processo de governação clínica, incluindo definição de políticas de saúde, por forma a adequar a gestão de recursos atual e futura e, minimizar o impacto desta doença.
FinanciamentoEste trabalho recebeu apoio da Novartis Farma, Produtos Farmacêuticos SA através de uma unrestricted grant à Associação para a Investigação e Desenvolvimento da Faculdade de Medicina, Universidade de Lisboa. A Novartis Farma não participou em qualquer das etapas do projeto.
Conflitos de interesseCF recebeu honorários por palestras ou serviços de consultoria prestados a AstraZeneca, Bayer, Boehringer Ingelheim, Novartis, Orion, Servier Portugal, Sanofi, e Vifor. RA, JC e MB são membros do Centro de Estudos de Medicina Baseada na Evidência (CEMBE) da Faculdade de Medicina da Universidade de Lisboa. Este centro de investigação dedica‐se à educação pré‐ e pós‐graduada. Desde 2002, o CEMBE realizou diversos projetos de investigação clínica, epidemiológica e farmacoeconómica, que receberam unrestricted grants de mais de 20 empresas farmacêuticas. Uma destas empresas é a Novartis Farma, Produtos Farmacêuticos SA. FF era membro do CEMBE à data da submissão do presente manuscrito. MG e PB declaram não haver conflitos de interesse.
À colaboração dos peritos Dra. Aurora Andrade, Dra. Irene Marques, Dra. Susana Costa, Prof.a Doutora Dulce Brito, Dr. Daniel Caldeira e Dr. Cláudio David, a qual se revelou imprescindível para a conclusão do presente trabalho. Ao Dr. José Mariz a informação sobre urgências e IC no Hospital de Braga. À Administração Central do Sistema de Saúde (ACSS), pelo acesso à Base de Dados de Morbilidade Hospitalar, assim como à Administração Regional de Saúde de Lisboa e Vale de Tejo (ARS LVT) pelo acesso à base de dados dos cuidados de saúde primários. À equipa de investigação do estudo EPICA que deu acesso aos microdados do estudo.
A publicação em causa não disponibiliza a distribuição por patologia dos 967 indivíduos em seguimento em programas de reabilitação de fase 3, extra‐hospitalar de longo prazo. Todavia, se assumirmos para estes programas a mesma percentagem de doentes apurada para os programas de reabilitação de fase 2 (12,7%), o número de doentes com IC em seguimento na fase 3 será de 123 indivíduos. Os programas de reabilitação de fase 1 correspondem à reabilitação realizada em contexto intra‐hospitalar, pelo que se considerou que o respetivo custo já estaria incluído no custo do internamento apurado através da análise da Base de Dados de Morbilidade Hospitalar.