A implantação percutânea de prótese valvular aórtica (TAVI) é, atualmente, o tratamento de eleição para doentes com estenose aórtica grave sintomática e risco cirúrgico inaceitável. Tratam-se habitualmente de doentes com idade avançada e múltiplas comorbilidades. Os autores apresentam o caso de um doente de 20 anos de idade, portador de displasia mandíbuloacral, uma síndrome «progeria-like» extremamente rara, com estenose aórtica grave sintomática, referenciado ao nosso serviço para TAVI após ter sido recusado para cirurgia de substituição valvular. Foi implantada prótese valvular aórtica por via femoral, sem intercorrências de relevo. Por insuficiência respiratória aguda grave com falência da abordagem terapêutica convencional foi necessária a implantação de Extracorporeal membrane oxygenation (ECMO) veno-venoso. O suporte com ECMO foi mantido durante dez dias e o doente teve alta para o domicílio 27 dias depois. No seguimento a um ano, o doente encontra-se em classe funcional I da NYHA, com autonomia nas atividades da vida diária. Após revisão da literatura, concluímos tratar-se do doente mais jovem alguma vez tratado por TAVI.
Transcatheter aortic valve implantation (TAVI) is the standard treatment for patients with severe aortic stenosis and unacceptable surgical risk. These are usually elderly patients with multiple comorbidities.
We report the case of a 20-year-old man with mandibuloacral dysplasia, an extremely rare premature ageing syndrome, and severe symptomatic aortic stenosis, referred to our center for TAVI after being considered unsuitable for surgical aortic valve replacement. TAVI by a transfemoral approach was performed successfully. Severe acute respiratory failure that did not respond to optimal conventional treatment led us to employ venovenous extracorporeal membrane oxygenation. The device was removed after 10 days, and the patient was discharged home 27 days later. At one-year follow-up he is in NYHA class I with full functional autonomy. To the best of our knowledge, this is the youngest patient to undergo TAVI reported in the literature.
A implantação percutânea de prótese valvular aórtica é, atualmente, o tratamento de eleição para doentes com estenose aórtica grave sintomática, inoperáveis ou considerados de alto risco para cirurgia de substituição valvular, após avaliação da exequibilidade técnica e análise da esperança e qualidade de vida1,2. Tratam-se, habitualmente, de doentes com idade avançada (idade média superior a 80 anos nos principais registos multicêntricos) e com múltiplas comorbilidades2–7.
A ECMO-VV é uma técnica de suporte vital extracorporal que constitui uma opção terapêutica eficaz e bem tolerada em doentes com falência respiratória grave, de etiologia potencialmente reversível8–10. A publicação, em 2009, do ensaio clínico Conventional ventilatory support versus Extracorporeal membrane oxygenation for Severe Adult Respiratory failure (CESAR) demonstrou um impacto prognóstico positivo do tratamento destes doentes em centros especializados em ECMO10.
Caso clínicoJovem de 20 anos, autónomo, estudante universitário, portador de displasia mandíbuloacral – uma síndrome rara, autossómica recessiva, caracterizada por envelhecimento prematuro, deformações ósseas, atrofia cutânea e lipodistrofia referenciado ao nosso centro por estenose aórtica grave sintomática (gradientes máximo e médio de 88mmHg e 60mmhg, respetivamente, e área valvular funcional de 0,7cm2). O doente apresentava clínica de insuficiência cardíaca de agravamento progressivo, encontrando-se em classe funcional III da New York Heart Association (NYHA).
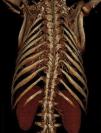
O doente fora recusado para cirurgia de substituição valvular em dois centros de referência pela presença de deformação torácica grave com alteração ventilatória restritiva e múltiplas comorbilidades concomitantes: hipertensão arterial, diabetes mellitus tipo II, dislipidemia, estenose carotídea bilateral (estenoses de 50%), trombose da artéria subclávia direita, síndrome de apneia obstrutiva do sono com necessidade de Bilevel positive airway pressure (BiPAP) noturno e glomerulonefrite mesangial proliferativa (clearance de creatinina 123ml/min) (Figura 1).
Após avaliação por equipa multidisciplinar (Heart Team) o doente foi aceite para TAVI.
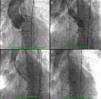
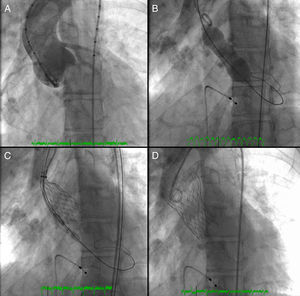
Foi implantada prótese valvular aórtica (Medtronic CoreValveTM, 26mm) por via femoral com excelente resultado angiográfico final (Figura 2). O procedimento foi realizado sob anestesia geral e VMI, após entubação orotraqueal (EOT) eletiva com o apoio de broncofibroscopia (por deformidade do maciço facial e via aérea de difícil abordagem). O desmame ventilatório foi rápido com extubação nas primeiras 24h. No primeiro dia pós-procedimento iniciou quadro de insuficiência respiratória – tipo II e febre. Foi instituída ventilação não invasiva com BiPAP e realizadas colheitas para hemoculturas, não tendo sido isolado agente. A radiografia (Rx) do tórax revelou infiltrado na base pulmonar esquerda e lesões nodulares dispersas nos tecidos moles cervicais e torácicos, em relação com lesões de lipodistrofia. Neste contexto, foi iniciada antibioterapia empírica com levofloxacina. Analiticamente apresentava leucocitose (27,7x109/L) com neutrofilia e proteína C reativa (PCR) de 10,4mg/dl.
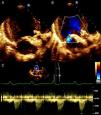
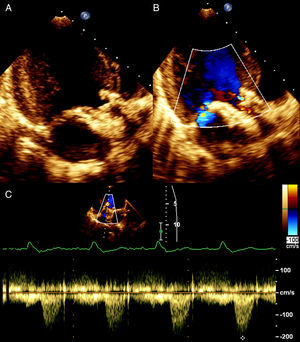
O ecocardiograma transtorácico evidenciou prótese aórtica normalmente implantada, com gradiente transprotésico máximo de 17mmHg, um pequeno jacto de insuficiência central e função sistólica ventricular esquerda conservada (Figura 3).
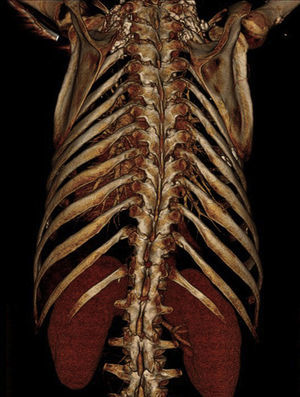
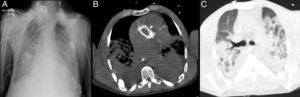
Verificou-se rápida deterioração clínica com falência respiratória grave, refratária a terapêutica médica otimizada e ventilação não invasiva (gasimetria: Ph 7,14; pCO2 74mmHg; pO2 32mmHg; SO2 41%; lactatos 5,4mmol/L). Pela impossibilidade de entubar e ventilar o doente, e após várias tentativas de entubação orotraqueal com apoio de broncofibroscopia, foi realizada traqueostomia percutânea emergente. A antibioterapia foi então alterada para vancomicina e imipenem, e por hipotensão arterial refratária à administração de volume iniciou suporte inotrópico. O Rx do tórax revelou infiltrado difuso e a tomografia axial computorizada (TAC) do tórax evidenciou focos de consolidação parenquimatosa bilateral, densificação em «vidro despolido» e derrame pleural bilateral (Figura 4).
Radiografia do tórax infiltrado parenquimatoso bilateral e lesões nodulares dos tecidos moles em relação com lipodistrofia (A) e imagens da TC do tórax ao nível da prótese aórtica, janela mediastínica (B) e janela de pulmão (C), focos de consolidação parenquimatosa bilateral, densificação em «vidro despolido» e derrame pleural bilateral.
No quarto dia após TAVI a evolução como síndrome de dificuldade respiratória aguda (ARDS) (relação pO2/ FiO2 de 41), refratário à terapêutica médica, optimização ventilatória e manobras de recrutamento alveolar, de etiologia potencialmente reversível, conduziu à implantação de ECMO por canulação venosa femoral esquerda e jugular direita (cânulas 16Fr), sem intercorrências. Verificaram-se melhorias clínica e gasimétrica (com um débito inicial de 2,5lpm), permitindo uma redução marcada dos suportes ventilatório e aminérgico. A posteriori foi isolada nas secreções traquebrônquicas Pseudomas aeruginosa (sensível a piperacilina-tazobactam).
O doente manteve suporte com ECMO-VV sem complicações vasculares associadas. Verificaram-se trombocitopenia induzida pela heparina (com necessidade de substituição da heparina não fracionada por lepirudina e transfusão de plaquetas) e anemia aguda por hemólise (transfusão de quatro unidades de concentrado eritrocitário). A ECMO foi removida 10 dias depois, e o doente manteve ventilação mecânica invasiva durante mais três dias. A cânula da traqueostomia foi removida. O doente teve alta 27 dias após término do suporte com ECMO, referenciado para programa de reabilitação (emaciação muscular marcada com perda de 10kg durante o internamento e peso mínimo de 27kg) e cinesiterapia respiratória domiciliários.
Aos dois meses de seguimento o doente encontrava-se em classe funcional I da NYHA, com autonomia funcional e já tinha retomado as suas atividades letivas. Após um ano, o doente permanece assintomático e a prótese mantém-se normofuncionante e sem insuficiência significativa.
DiscussãoAs dificuldades inerentes a este caso foram múltiplas, principalmente no que concerne à seleção do doente para a técnica, ao tratamento de complicações associadas e dilemas éticos subjacentes.
A seleção do doente para TAVI envolve quatro etapas: (1) confirmação da gravidade da estenose aórtica; (2) avaliação dos sintomas; (3) análise do risco cirúrgico, da esperança de vida e qualidade de vida; (4) avaliação da exequibilidade e exclusão de contraindicações1. O terceiro ponto levantou vários problemas, pela raridade da condição clínica do doente e comorbilidades associadas (não contempladas nos scores de risco convencionais como o EuroScore ou STS) e pelo facto de se desconhecer a esperança média de vida destes doentes. Contudo, o facto de o doente se apresentar ativo e com boa qualidade de vida antes do início dos sintomas, de ter sido recusado para cirurgia de substituição valvular aórtica e após avaliação por equipa multidisciplinar, decidiu-se pela TAVI.
A utilização do ECMO-VV como terapêutica de resgate perante o quadro de ARDS grave teve em conta a causa potencialmente reversível do quadro e mostrou ser eficaz e segura, indo ao encontro da nossa experiência e da literatura.
À raridade do caso acresce o facto de se tratar do doente mais jovem tratado por TAVI da literatura revista e, portanto, não contemplado nos múltiplos registos e estudos aleatorizados existentes.
O sucesso deste caso é exemplar da necessidade da realização de procedimentos de cardiologia de intervenção complexos em centros com unidades de cuidados intensivos com recursos adequados ao tratamento de eventuais complicações. O cardiologista-intensivista deste tipo de unidades deve ter conhecimento das mais recentes técnicas de suporte hemodinâmico e respiratório.
ConclusãoEste caso é particularmente relevante pela raridade da patologia de base do doente e por se tratar do doente mais jovem alguma vez tratado por TAVI. Ilustra os desafios técnicos e éticos criados pela intervenção em doentes de complexidade crescente, salientando a importância da Heart Team e da diferenciação e especialização de todos os intervenientes, nomeadamente do cardiologista-intensivista, para o sucesso deste tipo de procedimentos.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.