O número e a complexidade dos dispositivos cardíacos implantáveis têm vindo a aumentar assim como as suas complicações, conduzindo frequentemente à remoção dos mesmos. O objetivo deste estudo foi caraterizar a população envolvida e os procedimentos utilizados na remoção transvenosa de eletrocateteres cardíacos num centro de referência.
MétodosEstudo observacional descritivo dos procedimentos de remoção transvenosa de eletrocateteres cardíacos de janeiro de 2009 a maio de 2014.
ResultadosA amostra incluiu 109 doentes, com idade média de 64,6 anos (±16,62), 73,1% do género masculino. A principal indicação para remoção de eletrocateteres foi infeção do dispositivo. O tempo médio desde a primeira implantação à remoção foi de 5,6 anos (±4,89). As hemoculturas foram positivas em 32,8% dos casos e cerca de 29% dos doentes apresentavam no estudo ecocardiográfico vegetações. Foram removidos 228 eletrocateteres, 58,8% ventriculares, 32,4% auriculares e 8,8% do seio coronário. O sucesso clínico do procedimento foi completo em 97,2%; o sucesso do procedimento foi completo em 93,4% dos casos e parcial em 5,3%. Como complicações registaram‐se três hematomas volumosos da loca, uma trombose da veia subclávia e três tamponamentos cardíacos, tratados eficazmente com pericardiocentese.
ConclusõesA explantação/extração transvenosa dos eletrocateteres mostrou‐se altamente eficaz. Contudo, experiência com o sistema é um fator preponderante para o sucesso e segurança do procedimento.
The number and complexity of cardiac implantable electronic devices (CIEDs) have increased, as has the number of related complications, often leading to removal of the implanted system. The aim of this study was to characterize transvenous explantation/extraction of CIED leads in a reference center.
MethodsThis was a descriptive observational study of patients consecutively admitted from January 2009 to May 2014 for tranvenous lead extraction.
ResultsThe sample consisted of 109 patients, with a mean age of 64.6±16.62 years, 73.1% male. The main indication for lead extraction was CIED infection. The mean time from first implantation to lead removal was 5.6±4.89 years. Blood cultures were positive in 32.8% of cases and 29% of patients had vegetations on echocardiography. A total of 228 cardiac leads were removed, of which 58.8% were ventricular, 32.4% atrial and 8.8% coronary sinus. Complete clinical success was achieved in 97.2% of cases, while procedural success was complete in 93.4% and partial in 5.3%. The complications reported were three cases of significant pocket hematoma, one of subclavian vein thrombosis and three of cardiac tamponade, effectively treated by pericardiocentesis.
ConclusionsTransvenous explantion or extraction of CIED leads was highly effective. A high level of experience is an essential factor in the success and safety of the procedure.
O número de implantações de dispositivos eletrónicos cardíacos, assim como a sua complexidade, têm vindo a aumentar; paralelamente, assistimos a uma incidência crescente das suas complicações1. Consequentemente, tem‐se registado um incremento significativo de procedimentos de explantação/extração de pacemakers, cardioversores desfibrilhadores implantáveis (CDI) e eletrocateteres de seio coronário de sistemas de ressincronização cardíaca com e sem sistema de desfibrilhação (CRT‐P, CRT‐D), sendo o motivo mais prevalente para a realização destes procedimentos a infeção do dispositivo2–4. Assim, existem várias técnicas de extração de dispositivos, todas associadas a um risco significativo de complicações.
O objetivo deste estudo foi caraterizar os procedimentos de extração de dispositivos eletrónicos cardíacos num centro de referência.
MétodosFoi delineado um estudo descritivo observacional, que incluiu os doentes consecutivamente internados num centro de referência para remoção, explantação ou extração de dispositivos eletrónicos cardíacos, desde janeiro de 2009 a maio de 2014.
A infeção da loca foi definida como presença de abcesso da loca, drenagem purulenta pela loca, deiscência de sutura, erosão da pele ou aderência do dispositivo à pele. A endocardite de dispositivo foi definida como bacteriemia persistente ou sépsis na ausência de outro foco identificado ou identificação de vegetações no dispositivo5.
Todos os doentes submetidos ao procedimento de explantação/extração foram informados sobre as suas potenciais complicações, assinando o consentimento informado.
Os procedimentos foram realizados na unidade de pacing e eletrofisiologia do serviço de cardiologia, com backup de cirurgia cardiotorácica na eventualidade de o doente necessitar de uma intervenção cirúrgica emergente. Durante os procedimentos os doentes foram submetidos a sedoanalgesia, permanecendo com monitorização elétrica e hemodinâmica não invasiva.
Os procedimentos de explantação/extração foram realizados com os dispositivos da Cook Medical, prendendo‐se a escolha desta técnica com sua disponibilidade no centro e com a experiência médica de extração de dispositivos com este método. Foi feita sempre uma tentativa inicial de explantação dos eletrocateteres com tração simples, recorrendo‐se em caso de insucesso, à extração com estilete interno de fixação, Liberator Beacontip locking stylet© (Cook medical Inc., Bloomington, Estados Unidos da América [EUA]) e, posteriormente, às bainhas «Evolution Controlled‐Rotation Dilator Sheath Set©» (Cook medical Inc., Bloomington, EUA), dotadas de ponta metálica rotativa acionada manualmente para desbridação do tecido.
Após o procedimento os doentes permaneceram internados na unidade de cuidados intensivos de cardiologia durante 24h.
O sucesso técnico e clínico foram definidos de acordo com o documento de consenso de 2009 da Heart Rhythm Society sobre a extração transvenosa de eletrocateteres3. Foi definido como sucesso completo do procedimento a remoção completa dos eletrocateteres e de todo o material do espaço vascular, na ausência de qualquer complicação permanente ou morte do doente. A retenção de eletrocateter de quatro ou menos cm, de algum coil ou material de isolamento, foi considerado sucesso parcial do procedimento. O insucesso do procedimento foi definido como a impossibilidade de remoção completa do eletrocateter, ou o abandono de uma parte significativa do mesmo durante a tentativa de remoção. O sucesso clínico foi definido como a remoção de todo(s) o(s) eletrocateter(es) e material do espaço vascular ou retenção residual de algum material, sem com isto interferir no prognóstico desejado com a remoção do dispositivo. Foi determinado insucesso do procedimento, a impossibilidade de se obter um sucesso do procedimento ou clínico, conforme previamente definido, ou nos casos em que ocorreram complicações major irreversíveis ou morte do doente.
As complicações minor e major do procedimento foram definidas de acordo com o consenso da Heart Rhythm Society sobre extração transvenosa de eletrocateteres3.
Foram recolhidos os dados do doente e do procedimento, incluindo as caraterísticas demográficas, dados ecocardiográficos, resultados de análises e hemoculturas, a técnica de remoção das eletrocateteres e complicações do procedimento.
A análise estatística foi realizada com o SPSS statistic 17.0.
ResultadosO estudo incluiu 109 doentes, com uma idade média de 64,6 anos (±16,62), 73,1% do género masculino. Um dos motivos de explantação/extração foi fratura de eletrocateter; noutro caso, rejeição do dispositivo pelo doente, por motivos psicológicos, que exigiu a remoção do mesmo (CDI implantado em prevenção primária); a infeção do dispositivo foi o motivo de explantação/extração nos restantes casos. O tempo médio desde a implantação até à explantação/extração foi de 5,6 anos (±4,89), com um mínimo de três semanas e um máximo de 24 anos.
A amostra incluiu 26,8% de doentes com diabetes mellitus tipo 2. Cerca de 25% dos doentes encontravam‐se previamente hipocoagulados e 5,5% tiveram previamente hematoma significativo da loca; atendendo a que um número significativo de doentes foi transferido de outras instituições hospitalares, vários doentes realizaram ponte para heparina de baixo peso molecular, enquanto em outros doentes o procedimento foi realizado sob varfarina. Em 63,8% dos casos foram evidentes sinais inflamatórios da loca (erosão, adesão, eritema, drenagem purulenta, exteriorização do gerador/eletrocateter(es); três doentes apresentavam‐se em choque séptico. Cerca de 36% dos doentes tinham antecedentes de infeção prévia orientada para tratamento conservador (antibioterapia, substituição de gerador, remoção de gerador com corte dos eletrocateteres e implantação contralateral). A análise laboratorial demonstrou elevação da proteína C reativa (>0,5mg/dl) em 63% dos casos (na maioria, elevações discretas, com um valor de PCR médio de 4,8mg/L) e leucocitose em 11,7% dos doentes; 31,6% tinham insuficiência renal e 30% apresentavam valores de hemoglobina abaixo do limite de referência. As hemoculturas foram positivas em 32,8% dos casos, identificando‐se vegetações no ecocardiograma transtorácico e/ou transesofágico em 29% dos doentes, a maior das quais com 30mm na sua maior dimensão. Na avaliação ecocardiográfica, 52% dos doente apresentavam depressão da função sistólica ventricular esquerda.
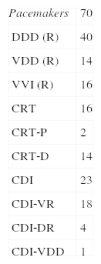
Os procedimentos realizados nos 109 doentes envolveram a explantação/extração de 228 elétrodos: 58,8% eletrocateteres ventriculares direitos, 32,4% eletrocateteres auriculares e 8,8% eletrocateteres do seio coronário; os dispositivos removidos incluíram 70 pacemakers, 16 sistemas de ressincronização cardíaca (dois CRT‐P e 14 CRT‐D) e 23 CDI (Tabela 1).
Cerca de 84,3% dos procedimentos implicaram extração de eletrocateteres e os restantes apenas explantação. Os tempos médios desde a implantação até à explantação e extração foram de 0,39±0,28 anos e 6,78±4,7 anos, respetivamente. Nos doentes submetidos a implantação com menos de um ano (2,8%), cerca de 62% dos procedimentos foram explantações. Apenas uma extração de um eletrocateter fraturado foi realizada por acesso femoral com o sistema Needle's Eye Snare© (Cook medical Inc., Bloomington, EUA), com tração do elétrodo após se laçar previamente a extremidade livre deste. Os restantes elétrodos foram removidos pelo acesso venoso superior utilizado na implantação: 17,5% dos eletrocateteres foram removidos apenas com tração simples com guia convencional inserida, 6,5% foram removidos apenas com o guia de fixação Liberator Beacontip locking stylet© (Cook medical Inc., Bloomington, EUA) e os restantes, constituindo a maioria, foram extraídos com o recurso às bainhas Evolution© (Cook medical Inc., Bloomington, EUA).
O sucesso clínico completo foi alcançado em 97,2% dos doentes. O sucesso do procedimento foi total em 93,4% dos casos, com sucesso parcial em 5,3%; em apenas três casos não foi possível extrair o eletrocateter ventricular direito (Tabela 2).
As complicações foram raras. Registaram‐se três tamponamentos resolvidos eficazmente com pericardiocentese, um derrame pericárdico de pequeno volume sem compromisso hemodinâmico, um caso de trombose da veia subclávia esquerda e três hematomas significativos da loca.
DiscussãoAs infeções de dispositivos constituem o principal motivo para explantação/extração dos mesmos3. O maior número de implantações de dispositivos eletrónicos cardíacos, aliado à complexidade cada vez maior dos mesmos e a uma população‐alvo cada vez mais idosa e com comorbilidades, promovem o aumento crescente das infeções destes disposivivos1. Num estudo conduzido por Greenspon et al., foi realizada uma análise descritiva de 16 anos sobre as infeções de pacemakers e CDI nos EUA; a insuficiência renal, a insuficiência respiratória, insuficiência cardíaca e a diabetes mellitus foram as quatro comorbilidades mais frequentemente encontradas nos doentes com dispositivos implantados; durante o período de 16 anos, verificou‐se um incremento no número de implantações de 96%, registando‐se, de igual forma, um aumento na incidência de infeções de dispositivos assinalada em 1,61% e na mortalidade associada à infeção 4,93%; foram preditores de infeção as reintervenções por exaustão de bateria, as implantações de sistemas de ressincronização cardíaca e CDI pela sua menor longevidade e, portanto, maior número de substituições de gerador1. Também na mossa amostra, registamos prevalências tão altas quanto 26,8% dos doentes com diabetes mellitus tipo 2, 31,6% com insuficiência renal e 51,5% com depressão da função sistólica do ventrículo esquerdo. Também, Landolina et al. reportaram do registo italiano, num follow‐up aos quatro anos após uma primeira implantação de CRT‐D, a necessidade de revisão cirúrgica para substituição de gerador por depleção de bateria em 50% dos doentes e em 14% por eventos imprevistos; as infeções ocorreram a uma taxa a 1%/ano, verificando‐se que as infeções aumentaram de forma significativa após substituição de gerador5. Assim, com a expansão das indicações para implantação de sistemas de ressincronização cardíaca, espera‐se um aumento da incidência de complicações e, consequentemente, também do número de extrações.
A infeção de dispositivos eletrónicos cardíacos tem um largo espectro de manifestações, desde infeção da loca até sépsis e morte. A infeção da loca pode‐se manifestar com erosão ou eritema da pele, abcesso, drenagem purulenta e/ou deiscência da sutura, e pode associar‐se a dor local, sem outras manifestações iniciais1–3,6. No nosso estudo, cerca de 63,8% dos doentes apresentavam sinais de infeção da loca; 36% deles apresentaram previamente infeção da loca, tendo sido orientados inicialmente com tratamento conservador, decisão baseada no estado geral do doente e suas comorbilidades. Constituindo um centro de referência para extração de dispositivos eletrónicos cardíacos, muitos doentes foram referenciados de outros centros, não havendo informação disponível sobre o motivo da estratégia conservadora inicial. As guidelines da NASPE de 2000 consideravam aceitável, perante a infeção da loca e ausência de envolvimento da porção intravascular do sistema, a remoção do gerador e corte dos segmentos expostos dos eletrocateteres. Contudo, essa estratégia conservadora demonstrou ser mal sucedida, com um alto risco de recorrência de reinfeção, com manifestações potencialmente graves como endocardite de dispositivo e/ou valvular ou mesmo sépsis, colocando o doente num risco inaceitável1,2. A mortalidade observada na presença de infeção persistente, quando os eletrocateteres não são removidos, pode ser tão alta quanto 66%7. O documento de consenso de 2009 da Heart Rhythm Society sobre extração transvenosa recomenda nas situações de infeção de dispositivo, ainda que só da loca, a remoção completa (explantação/extração) do sistema (gerador, eletrocateteres, adaptadores, suturas), assim como da maior parte do tecido infetado. No entanto, em situações específicas, particularmente quando o prognóstico do doente é mau ou o doente apresenta várias comorbilidades, que o colocam num risco de complicações excessivamente alto, é aceitável adotar uma estratégia mais conservadora2.
Embora a maior parte das infeções de dispositivo envolvam apenas a loca, cerca de 10% manifestam‐se como endocardite8. No nosso estudo, as hemoculturas foram positivas em 32,8% dos casos e foram identificadas vegetações no ecocardiograma transtorácico e/ou transesofágico em 29% dos doentes. De acordo com o que encontramos na literatura, os marcadores inflamatórios não são indicadores fidedignos da presença de infeção, atendendo a que podem estar normais mesmo na presença de endocardite1,6. No nosso estudo os resultados laboratoriais demonstraram uma elevação da proteína C reativa em 63% dos doentes; no entanto, maioritariamente, os valores de PCR encontravam‐se apenas ligeiramente aumentados (valor médio de 4,8mg/L); foi registada leucocitose em 11,7% dos doentes. Uma explicação para o facto de estes doentes não apresentarem, frequentemente, valores de marcadores inflamatórios elevados ou hemoculturas positivas é estarem sob antibioterapia empírica previamente ao diagnóstico de infeção de dispositivo.
Diversos estudos identificam vários fatores de risco para infeção de dispositivo, incluindo a diabetes mellitus, insuficiência cardíaca, disfunção renal, uso de anticoagulante orais, corticoterapia crónica, febre 24h antes da implantação do dispositivo, recurso a pacing temporário transvenoso previamente à implantação de pacemaker definitivo, reintervenção precoce, não utilização de antibioterapia profilática antes do procedimento, inexperiência do médico, revisão/substituição do dispositivo e quantidade de hardware1,2,6. Johansen et al., num estudo dinamarquês que inclui 46299 doentes, demonstraram que procedimentos repetidos após a primeira implantação estiveram associados a um aumento substancial no risco de infeção. Os preditores independentes de infeção de pacemaker foram o número de intervenções (incluindo substituições), o género masculino, idade mais jovem, a implantação durante uma fase mais precoce do estudo e ausência de antibioterapia. O género feminino, idade mais avançada, administração de antibioterapia profilática antes do procedimento associaram‐se a um menor risco de infeção9.
A extração de eletrocateteres é um procedimento tecnicamente difícil. Após a primeira implantação, formam‐se áreas de trombo adjacentes aos eletrocateteres, com organização do trombo e formação de fibrose subsequentemente, tornando difícil a extração do sistema. De uma forma geral, quanto mais tempo decorrer após a implantação, maior a extensão da fibrose e, consequentemente, mais difícil é a remoção dos eletrocateteres. Esta envolve não só a sua libertação na zona de contacto com o miocárdio, mas também das áreas de fibrose que as fixam à vasculatura venosa9. Os pontos de maior fibrose incluem a entrada inicial na veia subclávia, a veia cava superior e a interface elétrodo‐miocárdio, sendo que existem frequentemente várias zonas de adesão ao longo do trajeto vascular que dificultam a extração. Esta resposta fibrótica e de calcificação é mais prevalente na população jovem10. A presença de múltiplos eletrocateteres e o tempo decorrente desde a implantação são fatores determinantes no sucesso e eficácia da explantação/extração. Assim, na nossa amostra, os procedimentos que envolveram apenas explantação, como seria de esperar, apresentaram tempos médios desde a implantação do dispositivo inferiores aos procedimentos que implicaram a extração (0,39±0,28 anos versus 6,78±4,7 anos). No subgrupo de doentes cuja implantação do dispositivo havido sido há menos de um ano, a remoção dos elétrodos foi efetuada com tração simples em 62% dos casos.
Há várias técnicas de extração, todas associadas a complicações potencialmente graves, incluindo mortalidade. A primeira técnica de extração consistia em tração manual, frequentemente ineficaz e associada a complicações graves, nomeadamente avulsão miocárdica, tamponamento e morte. Nos últimos 30 anos temos assistido a um avanço tecnológico nos procedimentos de extração, com consequente maior eficácia e menos complicações10. Um estudo recente de 2013, que incluiu 122 doentes e 206 eletrocateteres extraídos, demonstrou um sucesso do procedimento e segurança semelhantes entre a extração transvenosa por laser ou abordagem mecânica, com benefício da abordagem mecânica em termos de sucesso clínico e de relação custo‐eficácia11. Na esmagadora maioria dos casos, os eletrocateteres são extraídos pelo acesso venoso da implantação (abordagem superior), através de tração simples, recurso a locking stylets ou bainhas específicas. Nos casos em que os eletrocateteres não se encontram acessíveis pelo acesso da implantação, particularmente porque foram previamente cortadas com retração para o sistema vascular, o acesso femoral ou jugular são duas opções12–14. Bongiorni et al. descreveram um método de extração de 2.062 eletrocateteres com recurso a bainhas mecânicas simples para dilatação, por via subclávia, mas com recurso a abordagem femoral combinada com veia jugular interna nas situações de impossibilidade de remoção, com uma alta taxa de sucesso e um pequeno número de complicações15. Na nossa amostra, apenas uma extração foi realizada por acesso femoral com o sistema Needle's Eye Snare© (Cook medical Inc., Bloomington, EUA). Nos restantes casos, os eletrocateteres foram removidos por acesso superior.
Atualmente, a taxa de sucesso da extração transvenosa é alta, com um número de complicações reduzida11,16. No entanto as complicações podem ser potencialmente graves e fatais para o doente. A sua realização por profissionais experientes é um requisito para o sucesso clínico do procedimento, seja qual for a técnica utilizada. Na nossa experiência registaram‐se apenas três complicações major, derrame pericárdico com tamponamento, tratadas eficazmente com pericardiocentese. Portanto, em nenhum caso foi necessária a intervenção cirúrgica emergente. Ainda assim, atendendo à possível necessidade de uma abordagem cirúrgica emergente, o backup de cirurgia cardiotorácica torna‐se um requisito fundamental.
ConclusõesAtualmente assistimos a um aumento exponencial no número de implantações de dispositivos eletrónicos cardíacos progressivamente mais complexos. Frequentemente temos de proceder à remoção dos dispositivos, por explantação ou extração; na esmagadora maioria dos casos, por infeção do dispositivo. Todas as técnicas disponíveis associam‐se a um risco significativo de complicações, na maioria minor, mas complicações potencialmente fatais podem decorrer do procedimento. Na nossa experiência, as técnicas de extração utilizadas foram eficazes, com um baixo número de complicações.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.