Caracterizar os tumores malignos cardíacos operados no nosso centro e analisar a sobrevida dos doentes.
MétodosDe janeiro/1994 a agosto/2014, 123 doentes com tumores cardíacos foram submetidos a cirurgia, dos quais 12 revelaram ser malignos (9,8%) – oito sarcomas (67%), três linfomas de células B (25%) e um hemangioendotelioma epitelioide (8,3%). A AE estava afetada em cinco casos (42%), a AD em quatro (33%), o VD em dois (17%) e a válvula pulmonar em um (8%). A idade média era 55,4±16,9 anos, 67% do sexo feminino e 75% apresentavam‐se em classe III‐IV da New York Heart Association.
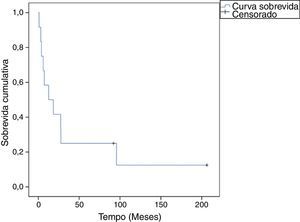
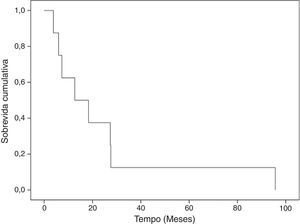
ResultadosA ressecção foi completa (margens negativas) em cinco casos e parcial em sete (cinco sarcomas, dois linfomas). Onze doentes necessitaram de terapia adjuvante, sendo a cirurgia curativa em apenas um (hemangioendotelioma epitelioide). O tempo de seguimento médio foi de 41,7±61,3 meses; 24,8±30,0 (3,8‐95,7 meses) para sarcomas, 70,1±118,0 (1‐206,3 meses) para linfomas e 91,9 meses para o hemangioendotelioma epitelioide. Durante o seguimento, dez doentes faleceram (83%). A sobrevida global aos 30 dias, seis meses, um e dois anos foi de 91,7, 66,7, 58,3 e 41,7%, respetivamente. No grupo dos sarcomas, a sobrevida a um e dois anos foi de 62,5 e 37,5%.
ConclusõesA ressecção de tumores malignos primários, mesmo que parcial, é segura, providencia alívio sintomático, podendo melhorar a qualidade de vida, mas é raramente curativa e tem baixa sobrevida. Dada a raridade, uma base de dados multicêntrica poderia melhorar o conhecimento e ajudar a clarificar as indicações cirúrgicas.
To characterize primary malignant cardiac tumors operated on in our center and to analyze patient survival.
MethodsBetween January 1994 and August 2014, 123 patients with cardiac tumors underwent surgery, of which 12 (9.8%) were primary malignant tumors – eight sarcomas (67%), three B‐cell lymphomas (25%) and one epithelioid hemangioendothelioma (8.3%). The tumor affected the left atrium in five cases (42%), the right atrium in four (33%), the right ventricle in two (17%) and the pulmonary valve in one (8%). Patients’ mean age was 55.4±16.9 years, 67% were female and 75% presented in New York Heart Association class III–IV.
ResultsResection was complete (negative margins) in five cases and partial in seven (five sarcomas and two lymphomas), and 11 patients needed adjuvant therapy, surgery alone being curative in only one (epithelioid hemangioendothelioma). Mean follow‐up was 41.7±61.3 months: 24.8±30.0 months (3.8–95.7) for sarcomas, 70.1±118.0 months (1–206.3) for lymphomas and 91.9 months for the epithelioid hemangioendothelioma. During follow‐up, 10 patients died (83%) and two were alive (17%). Overall survival at 30 days, six months, one year and two years was 91.7%, 66.7%, 58.3% and 41.7%, respectively. In the sarcoma group, 1‐year and 2‐year survival were 62.5% and 37.5%, respectively.
ConclusionsResection of primary malignant cardiac tumors, even partial, is safe, provides relief of obstructive symptoms and improves quality of life, but is rarely curative and has a low survival rate. Due to the rarity of such tumors, a multicenter database could improve knowledge and help clarify the indications for cardiac surgery as a treatment option.
Os tumores cardíacos primários são raros, com uma incidência na autópsia entre 0,0017 e 0,03%. De todos os tumores cardíacos primários, 25% são malignos e destes 75% são sarcomas1.
Os tumores cardíacos são geralmente assintomáticos, até serem suficientemente volumosos para causar obstrução valvular ou das cavidades cardíacas. Embora facilmente detetáveis por ecocardiograma, o diagnóstico de malignidade e tipo histológico específico nem sempre é determinado, ou até suspeito, antes da intervenção cirúrgica2.
A principal estratégia de tratamento para os tumores cardíacos primários malignos, especialmente para os sarcomas, ainda é a excisão cirúrgica completa, combinada com quimioterapia3,4. Contudo, os sarcomas cardíacos têm um mau prognóstico, com sobrevidas médias de 11‐17 meses1,5,6.
Com este estudo, pretende‐se caracterizar os tumores cardíacos primários malignos operados no nosso centro e analisar a sobrevida dos doentes.
Material e métodosEste estudo retrospetivo incluiu os doentes operados entre janeiro de 1994 e agosto de 2014. A informação foi recolhida dos processos clínicos dos doentes e o seguimento conseguido através da consulta dos registos hospitalares e de contacto telefónico com os doentes ou familiares. Durante este período, 23010 doentes foram submetidos a cirurgia cardíaca. Destes, 123 (0,53%) eram portadores de tumores cardíacos, mas em apenas 12 eram tumores malignos primários, o que corresponde a 9,8% de todos os tumores cardíacos e a uma incidência de 0,05% do total de doentes operados.
A idade média dos doentes era de 55,4±16,9 anos (dos 21 aos 79 anos), 67% eram do sexo feminino e 75% apresentavam‐se em classe III‐IV da New York Heart Association. Em cinco casos o tumor estava localizado na aurícula esquerda (42%), em quatro na aurícula direita (33%), em dois no ventrículo direito (17%) e em um (8%) envolvia a válvula pulmonar (Tabela 1).
Descrição da população com tumores cardíacos primários malignos
| n | Sexo | Idade | Tipo de tumor | Localização | Excisão/margem cirúrgica* | Procedimentos associados | Localização secundaria pré‐operatória | Morbilidade | Terapia adjuvante | Recidiva | Estado atual | Segui mento (meses) |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 63 | Linfoma células B | AD | Parcial | Não | Derrame pericárdico | Não | QT pós‐op | Coração | Falecido | 3 |
| 2 | F | 64 | Linfoma células B | VD | Total/desconhecida | Plastia tricúspide | Não | Não | QT pós‐op | Não | Vivo | 206 |
| 3 | M | 58 | Linfoma células B | AD | Parcial | Não | Síndrome da veia cava | Não | QT pós‐op | Coração | Falecido | 1 |
| 4 | F | 64 | Mixofibrossarcoma | AE | Total/negativa | Não | Derrame pericárdico | Não | QT pós‐op | Coração | Falecido | 96 |
| 5 | M | 36 | Rabdomiossarcoma | AE | Total/negativa | Retalho bovino AE | Não | Não | QT pós‐op+RT | Metástases osso/cérebro | Falecido | 18 |
| 6 | F | 59 | Sarcoma indiferenciado | AE | Parcial | Não | Não | Não | QT pós‐op | Coração | Falecido | 6 |
| 7 | F | 51 | Angiossarcoma | AD | Total/negativa | Não | Derrame pericárdico+metástases ganglionares | Não | QT neoadjuvante+QT pós‐op | Coração/gânglios linfáticos | Falecido | 13 |
| 8 | M | 68 | Leiomiossarcoma | VD | Total/positiva | Retalho bovino AD | Metástases pulmonares | FA | QT pós‐op | Pulmão | Falecido | 27 |
| 9 | F | 34 | Angiossarcoma | AD | Parcial | Não | Metástases hepáticas | Não | QT pós‐op | Coração | Falecido | 27 |
| 10 | F | 68 | Mixocondrossarcoma | AE | Parcial | Plastia Mitral | Derrame pericárdico | Não | QT pós‐op | Coração | Falecido | 4 |
| 11 | F | 79 | Angiossarcoma | Válvula pulmonar | Total/positiva | Homoenxer to pulmonar | Não | FA | QT pós‐op | Não | Falecido | 7 |
| 12 | F | 21 | Hemangioendotelioma epitelioide | AE | Total/negativa | Retalho bovino AE | Não | Não | Não | Não | Vivo | 92 |
AD: aurícula direita; AE: aurícula esquerda; F: feminino; FA: fibrilhação auricular; M: masculino; QT pós‐op: quimioterapia pós‐operatória; RT: radioterapia; VD: ventrículo direito.
Oito dos tumores (67%) eram sarcomas, três (25%) linfomas de células B e um (8,3%) hemangioendotelioma epitelioide. O grupo dos sarcomas dividia‐se em três casos de angiossarcoma (38%) e um caso de cada de rabdomiossarcoma, leiomiossarcoma, mixofibrossarcoma, sarcoma indiferenciado e mixocondrossarcoma.
Apenas dois doentes tinham diagnóstico histológico prévio à cirurgia: um era o hemangioendotelioma epitelioide, biopsiado previamente por toracotomia direita, sem metastização conhecida, não tendo sido submetido a terapia neoadjuvante; o outro era um angiossarcoma, diagnosticado por mediastinoscopia, com metastização de gânglios linfáticos e derrame pericárdico, que foi submetido a quimioterapia neoadjuvante, com redução de massa e desaparecimento do derrame pericárdico. Todos os outros tumores foram diagnosticados através da análise anatomopatológica das peças operatórias.
O mixocondrossarcoma, o mixofibrossarcoma e um dos linfomas apresentaram‐se com derrame pericárdico. Um angiossarcoma já tinha metastização hepática pré‐operatória e o leiomiossarcoma apresentava metastização pulmonar disseminada. Um dos linfomas apresentou‐se como síndrome da veia cava. Os restantes casos não apresentavam localizações secundárias conhecidas. Com exceção do hemangioendotelioma epitelioide, cuja massa não causava compromisso funcional, em todos os outros casos a intervenção cirúrgica foi suscitada por obstrução de válvulas ou cavidades cardíacas.
Todos os doentes foram operados sob bypass cardiopulmonar, em paragem cardíaca após administração de cardioplegia e arrefecimento até aos 28°C. As veias cavas foram laçadas sempre que a aurícula direita teve que ser aberta.
Análise estatísticaAs variáveis contínuas apresentam‐se como média±desvio padrão (DP). O teste t Student foi usado para a comparação de médias. A sobrevida (tempo decorrido entre a data da cirurgia e a morte ou último seguimento conhecido) foi analisada pelo método de Kaplan‐Meier. Um valor de p<0,05 foi considerado estatisticamente significativo. Os dados foram analisados pelo IBM SPSS Statistic software®, versão 22.
ResultadosA ressecção foi considerada completa (todo o tumor macroscópico excisado) em 7 casos, mas a análise anatomopatológica posterior revelou margens positivas em dois destes casos (um angiossarcoma e o leiomiossarcoma). Nos outros cinco casos (três sarcomas e dois linfomas), a ressecção foi macroscopicamente incompleta porque tecnicamente inviável, e/ou porque o principal objetivo cirúrgico era a desobstrução da cavidade/válvula cardíaca e a obtenção de material para diagnóstico histológico.
Um doente necessitou de um homoenxerto pulmonar, um de valvuloplastia mitral (hemi‐anuloplastia posterior), três necessitaram de retalho de pericárdio bovino para reconstrução da aurícula (um para o teto da AE, outro para a parede posterior da AE e outro para a parede livre da AD) e um de uma valvuloplastia tricúspide (reimplantação do folheto anterior e anuloplastia). Nos restantes seis, foi possível encerrar diretamente as cavidades cardíacas, sem outros procedimentos associados. Os procedimentos realizados apresentam‐se discriminados por doente na Tabela 1.
Todos os doentes sobreviveram à operação e nenhum necessitou de apoio inotrópico. Durante o internamento, o doente com o hemangioendotelioma epitelioide teve que ser reoperado ao 5.° dia pós‐operatório, para reparação de pequena perfuração do folheto posterior da válvula mitral. Dois outros doentes sofreram episódios de fibrilhação auricular, que resolveu com terapêutica médica. Não ocorreram outras complicações major, incluindo enfarte do miocárdio, acidente vascular cerebral ou insuficiência renal aguda.
Todos os doentes tiveram alta hospitalar. O tempo médio de seguimento foi de 41,7±61,3 meses. Por tipo de tumor, o tempo médio de seguimento foi de 24,8±30,0 (3,8‐95,7 meses) para os sarcomas e 70,1±118,0 (1‐206,3 meses) para os linfomas. Dez doentes (83%) faleceram durante o seguimento e dois (17%) estavam vivos no final do seguimento: um, com hemangioendotelioma epitelioide, sem sinais de recidiva após 92 meses; o outro, com linfoma de células B, em remissão há 206 meses.
Onze doentes foram submetidos a terapias adjuvantes (quimioterapia neoadjuvante num, quimioterapia adjuvante em todos os 11 doentes e radioterapia num doente que apresentou tardiamente metastização óssea). A cirurgia foi curativa para dois doentes; como terapêutica única no que apresentava o hemangioendotelioma epitelioide (excisão completa, com margens cirúrgicas negativas); e associada a quimioterapia adjuvante num dos doentes com linfoma de células B (excisão completa, com margens cirúrgicas não definidas).
Nos outros dois doentes com linfoma, cujo objetivo cirúrgico foi biopsiar a massa e desobstruir as cavidades cardíacas, apesar de ambos terem iniciado quimioterapia, faleceram de recidiva agressiva, um nos primeiros 30 dias após a cirurgia e o outro após três meses.
No grupo dos sarcomas, todos os doentes foram submetidos a quimioterapia adjuvante além da cirurgia. Seis doentes tiveram recidiva local, independentemente de terem tido margens negativas ou localizações secundárias pré‐operatórias, tendo falecido desta. Um doente com rabdomiossarcoma sofreu metastização óssea e cerebral, mas sem recidiva local, tendo falecido da doença metastática após 18 meses. Um outro doente, com um angiossarcoma, embora sem sinais de recidiva, acabou por falecer com pneumonia ao fim de sete meses.
A sobrevida global aos 30 dias, seis meses, um e dois anos foi de 91,7, 66,7, 58,3 e 41,7%, respetivamente (Figura 1). No grupo dos sarcomas, a sobrevida foi de 62,5% ao fim de um ano e 37,5% aos dois anos (Figura 2). Ainda no grupo dos sarcomas, a diferença entre as sobrevidas médias do grupo com margens positivas/excisão incompleta (14,4±12,0 meses) e o grupo com margens cirúrgicas negativas (42,2±46,4 meses) foi estatisticamente significativa (p=0,01). Finalmente, o subgrupo dos angiossarcomas apresentou tendência a pior sobrevida média que os outros tipos de sarcoma (15,8±10,5 meses versus 30,2±37,8 meses), mas esta diferença não foi estatisticamente significativa (p=0,25).
DiscussãoUma revisão da literatura mostra que existe um número muito pequeno de séries institucionais com número significativo de doentes com tumores cardíacos primários malignos1,5,7,8, sendo a maioria exclusivamente sobre sarcomas1,5. Adicionalmente, estão reportados dois estudos multicêntricos sobre sarcomas: um americano, com 27 casos de sarcomas cardíacos9, e o French Sarcoma Group, com 124 doentes6. As restantes publicações encontradas são sobretudo casos clínicos10 ou séries muito pequenas3.
Entre todos os tumores cardíacos, apenas 9,8% dos nossos casos eram malignos, o que corresponde a uma incidência inferior aos 25% referidos pela literatura3,6. Tal pode ser explicado pelo facto de um número significativo de doentes com lesões avançadas ter já ultrapassado o tempo cirúrgico. Em relação aos sarcomas, a nossa incidência de 67% é próxima dos 75% geralmente reportados.
O sarcoma mais frequente foi o angiossarcoma, o que está de acordo com a literatura, assim como a localização preferencial na aurícula direita. Todos os nossos três casos ocorreram em mulheres, mas dado o pequeno número de casos não se pode considerar que haja uma preferência, estando provavelmente em consonância com a indiferença quanto ao sexo referida noutros estudos1,5,6. Os doentes com angiossarcoma atingiram uma sobrevida média de 15,9±10,5 meses, comparável com os 14 meses do estudo de Randhawa et al.5, mas apenas ligeiramente melhor que o prognóstico de morte entre os nove e os 12 meses sem ressecção cirúrgica11.
Comparando as sobrevidas dos subgrupos de sarcoma quanto às margens cirúrgicas, os que apresentaram margens cirúrgicas histológicas negativas tiveram melhores resultados, sendo a diferença estatisticamente significativa, o que está de acordo com outros estudos1,6. Desta forma, será importante em casos futuros recorrer a exame extemporâneo para diagnóstico histológico e avaliação das margens de ressecção intraoperatoriamente, bem como a técnicas cirúrgicas mais agressivas como o autotransplante. Caso o tumor não seja ressecável com cirurgia conservadora, pode ponderar‐se ainda a transplantação cardíaca ortotópica6,9, embora esta seja uma opção bastante controversa. Contudo, mesmo a excisão incompleta é benéfica, no caso dos sarcomas, podendo melhorar, de imediato, o estado do doente e contribuir para o controlo do tumor6.
De acordo com a literatura, os linfomas primários cardíacos são raros e a maioria responde bem à radioterapia e quimioterapia, sendo a ressecção cirúrgica muito raramente indicada. Contudo, a cirurgia pode fornecer material cirúrgico, quando o diagnóstico por outros métodos é inconclusivo e, em casos muito específicos, pode fornecer alívio sintomático dos sintomas obstrutivos. Dois dos nossos casos ocorreram há mais de 15 anos e, em todos os três casos, não se tinha conseguido um diagnóstico prévio. No paciente com linfoma que sobreviveu, a ressecção foi considerada total (a análise histológica não especificava se as margens eram negativas ou não) e a terapêutica adjuvante conseguiu controlar a doença, com remissão que dura há 206 meses. Nos outros dois casos, com ressecção incompleta, a quimioterapia adjuvante não consegui controlar a doença, tendo ambos tido uma sobrevida inferior a três meses.
O outro doente em que a cirurgia foi curativa foi o portador do hemangioendotelioma epitelioide, que estava vivo e sem sinais de recidiva após 92 meses. Este é um tumor vascular maligno raro, com potencial para metastização sistémica, sendo a excisão indicada para prevenção da disseminação metastática10.
Finalmente, a terapêutica adjuvante parece ter resultado na remissão de um paciente com linfoma, mas não foi capaz de cura em nenhum dos pacientes com sarcoma, embora possa ter aumentado a sobrevida e melhorado a qualidade de vida, sobretudo neste último grupo. No entanto, o pequeno tamanho da nossa série torna quase impossível avaliar a eficácia destas modalidades terapêuticas.
ConclusãoNeste estudo, os doentes com tumores cardíacos primários malignos apresentaram baixa sobrevida. A cirurgia foi raramente curativa, mas não houve mortalidade devido a complicações operatórias, sendo a incidência de morbilidade operatória muito baixa. No grupo dos sarcomas a ressecção cirúrgica completa aumentou significativamente a sobrevida. Contudo, mesmo a ressecção incompleta providenciou alívio sintomático e melhoria da qualidade de vida.
Dada a raridade dos tumores cardíacos malignos primários, uma base de dados multicêntrica poderia melhorar o conhecimento e ajudar a clarificar as indicações cirúrgicas.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.