A terapêutica no tromboembolismo pulmonar (TEP) de alto risco baseou‐se durante anos em duas estratégias bem definidas: a trombólise, cujos benefícios foram documentados em estudos aleatorizados, e a embolectomia cirúrgica. Contudo, a reperfusão mecânica por técnicas percutâneas tem sido utilizada num número crescente de doentes. Estas técnicas constituem uma alternativa terapêutica válida na presença de contraindicação formal para trombólise, como terapêutica de recurso quando a trombólise é ineficaz, ou como alternativa à embolectomia cirúrgica na ausência de disponibilidade da técnica ou na presença de contraindicação para a mesma.
Neste artigo pretendemos discutir as indicações para a utilização das técnicas percutâneas no TEP e apresentar a experiência inicial do nosso centro com o sistema de trombectomia por cateter AngioJet® (Possis Medical Inc, Minneapolis, MN, EUA). Foi intenção dos autores rever a evidência disponível, as mais recentes recomendações para a sua utilização, assim como as principais complicações associadas a este procedimento.
For years, the treatment of high‐risk pulmonary embolism (PE) was based on two well‐defined strategies: thrombolysis, whose benefits have been documented in randomized trials, and surgical embolectomy. However, mechanical reperfusion by percutaneous techniques is used in an increasing number of patients, and is a valid therapeutic option when there is a formal contraindication to thrombolysis, as rescue therapy when thrombolysis fails to improve hemodynamics, and/or when emergency surgical thrombectomy is unavailable or contraindicated.
This article discusses the indications for the use of percutaneous techniques in PE, reports the initial experience of our center with the AngioJet® thrombectomy device (Possis Medical Inc, Minneapolis, MN, USA) and reviews the available evidence, the most recent recommendations and the main complications associated with this procedure.
O tromboembolismo pulmonar (TEP) é uma entidade nosológica comum associada a uma taxa de mortalidade aguda elevada, avaliada em 7‐11% em vários estudos prospetivos1. O TEP de alto risco é definido pela presença de choque ou hipotensão arterial persistente (pressão arterial sistólica <90mmHg ou diminuição da pressão ≥40mmHg por >15 minutos, não causada por arritmia de novo, hipovolemia ou sépsis) e requer tratamento emergente e específico2,3.
Na presença de contraindicações absolutas para trombólise ou resposta inadequada à mesma, a opção terapêutica assentou durante anos na embolectomia cirúrgica, nem sempre imediatamente acessível. Neste contexto, as técnicas percutâneas têm‐se assumido nos últimos anos como uma opção terapêutica utilizada num número crescente de doentes. Os dispositivos atuais visam a recanalização do tronco pulmonar e artérias pulmonares major e podem ser divididos em quatro categorias: 1) embolectomia aspirativa; 2) fragmentação e dispersão distal; 3) trombectomia rotacional; 4) trombectomia reolítica (TR)4. Esta última consiste na utilização de um jato salino de alta pressão que gera um gradiente de pressão (baseado no princípio de Bernouli), permitindo a destruição e remoção dos fragmentos (Figura 1)5. Este dispositivo permite igualmente a injeção intratrombo de baixa dose de um agente trombolítico pela técnica de power pulse, no contexto da terapêutica combinada (fármaco‐mecânica). Mais recentemente tem sido avaliada a eficácia de uma técnica combinada utilizando ultrassons – ultrasound‐enhanced thrombolysis – que visa facilitar a trombólise, permitindo a administração de doses baixas de fibrinolítico6,7.
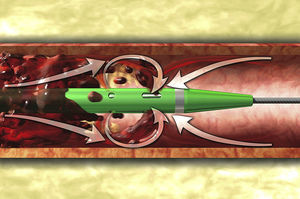
Representação esquemática do cateter AngioJet®. Este cateter tem um duplo lúmen: um lúmen afluente por onde passa um jato salino de alta pressão e um lúmen efluente para remoção do trombo. Três orifícios na ponta do cateter permitem que três jatos de alta pressão se formem na direção do lúmen efluente. Estes jatos criam um gradiente de pressão que atrai o trombo para fragmentação em pequenas partículas.
Várias séries têm demonstrado bons resultados com as técnicas utilizadas atualmente. Contudo, estas nunca foram avaliadas em ensaios clínicos aleatorizados. Persistem, assim, algumas dúvidas quanto à eficácia e segurança desta nova alternativa terapêutica.
Neste artigo, pretendemos descrever a experiência inicial do nosso centro com a utilização da TR com o sistema AngioJet® (Possis Medical Inc, Minneapolis, MN, EUA) e, concomitantemente, proceder à revisão da literatura mais relevante.
Casos clínicosCaso clínico 1Um homem de 47 anos, com antecedentes de malformação arteriovenosa (MAV) cerebral submetido a radiocirurgia em 2005, foi admitido no serviço de neurocirurgia por hemorragia intraparenquimatosa temporo‐occipital direita com inundação ventricular para tratamento conservador. Ao 14.° dia de internamento, o doente apresentou início súbito de quadro de insuficiência respiratória grave e choque. O angioTAC torácico confirmou a suspeita de TEP bilateral: à esquerda, trombo em sela na bifurcação da artéria pulmonar (AP) até aos ramos lobares e segmentares do lobo superior (LS) e inferior (LI) esquerdos; à direita, atingimento da artéria lobar superior e ramos segmentares, artéria interlobar e ramos lobares e segmentares do lobo médio (LM) e LI. O ecocardiograma transtorácico (TT) mostrou dilatação marcada do ventrículo direito (VD), insuficiência tricúspide (IT) ligeira e fluxo pulmonar sugestivo de hipertensão pulmonar (HTP). O quadro foi interpretado como TEP de alto risco e o doente foi transferido para a unidade de cuidados intensivos (UCI). Por quadro de choque e contraindicação absoluta à trombólise endovenosa, foi submetido a TR e colocação de filtro na veia cava inferior. No início do procedimento verificou‐se paragem cardiorrespiratória (PCR) em assistolia que reverteu após quatro ciclos de suporte avançado de vida (SAV) e trombectomia. Verificou‐se melhoria hemodinâmica imediata e melhoria angiográfica parcial. Foi possível suspender o suporte aminérgico e ventilatório nos quatro dias subsequentes, iniciar HBPM ao 5.° dia, e realizar craniotomia e remoção da MAV dois meses depois. Três meses após o evento agudo, a angioTAC do tórax evidenciava resolução total dos trombos intraluminais.
Caso clínico 2Uma mulher de 78 anos foi admitida no serviço de urgência em choque, insuficiência respiratória e com depressão do estado de consciência. Tinha sido submetida a cirurgia proctológica 15 dias antes. Não apresentava perdas hemáticas visíveis, apesar de ter história de rectorragias abundantes na semana anterior. Por ausência de resposta tensional à fluidoterapia, elevação da troponina T e dilatação severa com compromisso da função do VD no ecocardiograma TT, realizou angioTAC torácico que revelou TEP central bilateral, apresentando imagens de subtração sugestivas de múltiplos trombos no lúmen das artérias pulmonares principais, direita e esquerda, em todas as artérias lobares e respetivas segmentares, com obstrução significativa do lúmen, nomeadamente das artérias lobares inferiores.
Apesar da indicação formal para trombólise endovenosa, foi considerado o elevado risco hemorrágico e optou‐se pela reperfusão mecânica percutânea com AngioJet®. Durante o procedimento teve momentos autolimitados de paragem respiratória e bradicardia extrema autolimitada. Verificou‐se estabilização hemodinâmica com suspensão do suporte vasopressor e melhoria angiográfica.
Duas horas após o procedimento verificou‐se novamente choque refratário à fluidoterapia e suporte aminérgico, mantendo dilatação marcada do VD. Na presença de provável retrombose, foi submetida a trombólise life‐saving com alteplase 100mg em duas horas e iniciada heparina não fracionada. Apresentou melhoria hemodinâmica e das trocas gasosas. No entanto, surgiram várias complicações hemorrágicas com necessidade de suporte transfusional e disfunção multiorgânica com necessidade de técnica de substituição renal. Não apresentou necessidade de ventilação invasiva. Quatro dias depois foi possível suspender o suporte vasopressor e dez dias depois a técnica de diálise. Repetiu ecocardiograma TT ao 11.° dia que mostrou cavidades cardíacas direitas de dimensões normais, mantendo fluxo pulmonar sugestivo de HTP. Teve alta hospitalar ao final de 58 dias.
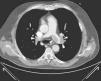
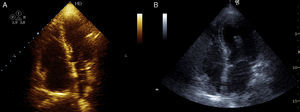
Caso clínico 3Uma mulher de 47 anos, obesa e com insuficiência venosa periférica, foi admitida no serviço de urgência por síncope, dispneia de início súbito, dor epigástrica, insuficiência respiratória grave e choque. Tinha iniciado toma de anticoncecional oral três dias antes da admissão. Poucos minutos após a admissão verificou‐se PCR em ritmo de atividade elétrica sem pulso (AESP), tendo sido iniciado SAV. Verificaram‐se vários episódios de recuperação de circulação espontânea seguida imediatamente de nova PCR. O ecocardiograma TT revelava dilatação das câmaras direitas (Figura 3A), IT grau III/IV (PSAP 45mmHg+PVC), fluxo pulmonar compatível com HTP e depressão da função sistólica do VD.
Por suspeita de choque obstrutivo por TEP de alto risco, realizou trombólise endovenosa com bólus de 50mg alteplase, com recuperação definitiva de circulação espontânea após cerca de 45 minutos de SAV. O angioTAC torácico mostrou focos tromboembólicos na porção distal de ambas as artérias pulmonares, na emergência das várias artérias lobares e de forma mais expressiva nos ramos segmentares da artéria lobar inferior direita (Figura 2). Por manter o quadro de choque refratário a medidas de suporte foi submetida a TR com AngioJet®, verificando‐se melhoria hemodinâmica imediata e melhoria angiográfica parcial. A doente permaneceu com suporte ventilatório e aminérgico durante dez dias, tendo tido evolução clínica favorável desde então com recuperação neurológica total. O ecocardiograma realizado um mês após o evento não evidenciava dilatação ou disfunção ventricular direita nem sinais sugestivos de HTP (Figura 3B). Teve alta ao final de 37 dias de internamento hospitalar.
Apesar dos avanços no diagnóstico e tratamento do TEP de alto risco, a taxa de mortalidade aguda permanece elevada, podendo ser superior a 50%8–10.Ainda que num número limitado de estudos, a única intervenção que demonstrou ter impacto na redução da mortalidade e retrombose em ensaios aleatorizados foi a trombólise. No International Cooperative Pulmonary Embolism Registry (ICOPER) a trombólise não demonstrou reduzir a mortalidade a 90 dias ou a taxa de retrombose9. Em 2004, uma meta‐análise de 11 estudos aleatorizados de Wan et al., que comparavam a trombólise com a administração isolada de heparina, demonstrou uma tendência a melhores resultados clínicos com a trombólise. Numa subanálise de cinco destes estudos que incluíram doentes com compromisso hemodinâmico, foi demonstrada uma redução significativa da mortalidade e retrombose com a trombólise versus administração isolada de heparina (9,4 versus 19%; number needed to treat (NNT)=10)11. Embora não existam ensaios aleatorizados que avaliem especificamente a trombólise no contexto de PCR e elevada suspeita clínica de TEP, é aceite que esta deva ser uma medida terapêutica a considerar12,13. Contudo, a taxa de complicações hemorrágicas da trombólise permanece elevada com uma incidência de 13‐21% de hemorragia major e cerca de 1,8‐3% de hemorragia intracraniana e/ou fatal na literatura revista9,11,14. Apesar de os benefícios a curto prazo da trombólise no TEP com compromisso hemodinâmico, há autores que sugerem que alguns doentes têm apenas melhoria parcial da obstrução e sofrem embolização distal, o que resulta em HTP e aumento da mortalidade a longo prazo. Em 2003, um estudo de Meneveau et al. envolvendo 249 doentes com TEP tratados por trombólise, demonstrou que os doentes que sobrevivem à fase aguda têm taxas de sobrevida de apenas 56% aos dez anos de seguimento. Estes autores identificaram a presença de carga trombótica residual com obstrução vascular pulmonar >30% após trombólise como um fator independente de mau prognóstico a longo prazo15.
A embolectomia cirúrgica no tratamento do TEP agudo é habitualmente reservada para doentes que necessitem de reanimação cardiopulmonar, na presença de contraindicações absolutas para terapêutica trombolítica, como terapêutica de resgate na falta de resposta a tratamento médico e trombolítico intensivos e em doentes com foramen oval patente e trombos intracardíacos2. Nos estudos iniciais os resultados clínicos foram pouco animadores (mortalidade precoce de 20‐50%), mas os doentes referenciados para a técnica tinham, à partida, péssimo prognóstico16–19. Com os avanços recentes no diagnóstico, técnica cirúrgica, cuidados pós‐operatórios e alargamento das indicações com a sua realização na ausência de choque grave, têm sido reportadas taxas de mortalidade precoce tão baixas quanto 6%20. Parece também da maior relevância o timing cirúrgico: num pequeno estudo retrospetivo englobando 15 doentes com TEP de alto risco, nos dez doentes submetidos a embolectomia emergente nas primeiras 24 horas não se registou nenhuma morte ou complicação significativas. O tratamento após 24 horas esteve associado a uma mortalidade de 60%21.
São escassos os estudos que compararam a embolectomia cirúrgica com a trombólise e todos de natureza retrospetiva. Um estudo de Gulba et al. demonstrou uma menor mortalidade (23 versus 33%), menos complicações hemorrágicas major (15 versus 25%) e menor taxa de retrombose (7,7 versus 21%) com a embolectomia cirúrgica22. No tratamento da retrombose, Meneveau et al. demonstraram igualmente uma maior eficácia da embolectomia cirúrgica pós‐trombólise em relação à trombólise de recurso, mas a letalidade é ainda elevada neste subgrupo de doentes23,24. Uma das grandes limitações da técnica e motivo para a sua muito provável subutilização prende‐se com a baixa disponibilidade da mesma e exigência de uma equipa altamente diferenciada.
A aplicação das técnicas percutâneas no tratamento do TEP de alto risco têm igualmente vindo a evoluir. De acordo com as atuais recomendações europeias e o documento de 2011 da American Heart Association, o tratamento percutâneo é uma opção terapêutica: i) na presença de contraindicação absoluta para trombólise; ii) como terapêutica adjuvante quando a trombólise é ineficaz na melhoria hemodinâmica; iii) como alternativa à embolectomia cirúrgica na ausência de disponibilidade ou contraindicação para a mesma2,25. As recomendações do American College of Chest Physicians preconizam a sua utilização em doentes em choque nos quais a morte é provável antes que a terapêutica fibrinolítica surta efeito (indicação classe IIa, nível de evidência C)26.
Atualmente as terapêuticas percutâneas podem ser classificadas em três grupos: i) técnicas de reperfusão mecânica, já citadas, que constituem a abordagem preferencial em doentes com contraindicação absoluta para trombólise; ii) trombólise local dirigida por cateter; iii) terapêuticas combinadas ou fármaco‐mecânicas, nas quais se engloba a trombólise potenciada por ultrassons. Estas duas últimas opções terapêuticas são frequentemente utilizadas em doentes com contraindicações relativas para trombólise sistémica dado que a trombólise local está associada a menor risco de complicações hemorrágicas4,27.
A evidência disponível no tratamento percutâneo está limitada a casos clínicos, análise retrospetiva de pequenas séries e revisões sistemáticas, não existindo ensaios clínicos aleatorizados que a comparem à trombólise sistémica. Uma revisão sistemática da literatura efetuada por Shaft et al., incluindo técnicas mais antigas, como a embolectomia por sucção com o cateter de Greenfield, procurou avaliar o sucesso clínico do tratamento percutâneo em doentes com TEP de alto risco. A reperfusão mecânica isolada esteve associada a uma taxa de sucesso de 81 e de 95% quando combinada com infusão local de trombolítico27. Outra revisão sistemática mais recente, com meta‐análise incluindo seis estudos prospetivos e 29 retrospetivos, num total de 594 doentes, avaliou a eficácia da reperfusão percutânea utilizando os dispositivos atuais de baixo perfil (10F), incluindo a TR com AngioJet®, com ou sem infusão local de trombolítico. O objetivo composto definido por estabilização hemodinâmica, resolução da hipoxia e sobrevida foi estimado em 86%. A taxa de complicações major associadas ao procedimento foi de 2%. Foi realizada injeção local de trombolítico sem trombólise sistémica prévia em 95% dos doentes. Não foi possível avaliar o papel isolado da reperfusão mecânica por cateter uma vez que 67% dos doentes realizaram terapêutica combinada28.
Das várias séries que avaliaram especificamente a TR com AngioJet®, merece particular destaque o estudo retrospetivo de Chechi et al., que incluiu 51 doentes com TEP de alto e médio risco com envolvimento substancial da árvore pulmonar por CT. O sucesso técnico definido como melhoria da obstrução, perfusão e índice de Miller foi atingido em 92% dos casos. Em quatro 4 doentes verificou‐se hemorragia major e oito morreram durante o internamento. No follow‐up a longo prazo (35,5±21,7 meses) não se registaram mortes relacionadas com o evento29. A segurança e eficácia da técnica, assim como os bons resultados clínicos no seguimento a longo prazo, foram também evidenciados numa coorte de 25 doentes de Margheri et al.30.
Em todas as séries e descrições de casos isolados revistas, a TR com ou sem trombólise local demonstrou invariavelmente bons resultados clínicos e taxa de mortalidade relativamente baixa quando realizada em centros com operadores experientes31–34.
Como já acima descrito, a evidência disponível aponta para uma maior eficácia da terapêutica combinada (fármaco‐mecânica) quando comparada à trombectomia mecânica isolada, que permanece, no entanto, a abordagem preferencial em doentes com contraindicação absoluta para trombólise. Finalmente, resta abordar a questão da eficácia da trombólise local dirigida por cateter versus a utilização de terapêutica combinada (fármaco‐mecânica) em doentes sem contraindicação ou apenas com contraindicação relativa para trombólise4. Da literatura revista, dois estudos compararam a utilização de trombólise local dirigida por cateter com a estratégia fármaco‐mecânica. Um pequeno estudo comparou retrospetivamente a eficácia da trombólise local dirigida por cateter com a TR (AngioJet®) associada a injeção local de baixa dose de trombolítico. Neste estudo, apesar da utilização de doses mais baixas de trombolítico, a estratégia fármaco‐mecânica associou‐se a uma recuperação hemodinâmica mais rápida4,35. Em 2009, Lin et al. demonstraram numa coorte de 33 doentes que a trombólise potenciada por ultrassons era mais eficaz e associava‐se à administração de menor dose de trombolítico e menos complicações hemorrágicas quando comparada com a trombólise local dirigida por cateter4,36.
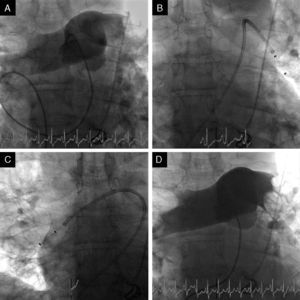
Dois dos nossos doentes foram‐nos referenciados por contraindicação para trombólise e o outro por trombólise ineficaz na melhoria do perfil hemodinâmico. No momento do procedimento, dois doentes encontravam‐se sedados e sob suporte ventilatório, e todos doentes tinham suporte aminérgico. Foi realizada punção da veia femoral comum direita e colocado um introdutor 7F. Com um cateter pig tail angulado 6F foi realizada arteriografia do tronco da AP e arteriografias seletivas das artérias pulmonares direita e esquerda. De seguida, um fio‐guia hidrofílico 0,035’ foi posicionado na AP afetada e foi avançado o cateter de duplo lúmen AngioJet® 6F. A ativação do cateter foi proximal a distal, tendo sido realizada uma a duas passagens completas. O procedimento foi repetido para as artérias lobares afetadas e para AP contralateral, se necessário. No final da intervenção procedeu‐se à revisão angiográfica (Figura 4). O procedimento deve ser interrompido assim que se verifique recuperação hemodinâmica ou se atinja o tempo de ativação total recomendado pelo fabricante, independentemente do resultado angiográfico final. Optou‐se pela implantação de pacemaker transvenoso temporário por via femoral no início do procedimento na última doente. Os doentes foram admitidos na UCIP no pós‐procedimento.
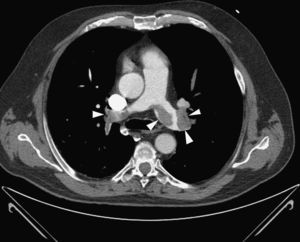
Imagens de fluroscopia durante arteriografia inicial do tronco pulmonar (mas mais seletiva para a direita), revelando TEP massiva bilateral com trombos nas artérias pulmonares principais e envolvendo todas as artérias lobares, com obstrução significativa do fluxo (A), cateter AngioJet® 6F posicionado na artéria pulmonar esquerda (B) cateter posicionado na artéria pulmonar direita (C) imagem final, revelando uma melhoria angiográfica discreta, contudo, acompanhada de melhoria imediata do perfil hemodinâmico e das trocas gasosas (D).
Para além das complicações associadas ao acesso vascular, reação ao contraste e hipocoagulação, existem complicações específicas das técnicas percutâneas, nomeadamente risco de perfuração com potencial para hemoptises ou tamponamento, enfarte pulmonar e síndrome de reperfusão com hemorragia alveolar. A utilização do AngioJet® está particularmente associado a bradiarritmias transitórias ou assistolia, tal como se verificou na nossa experiência inicial, relacionadas com a hemólise e libertação consequente de potássio, adenosina e bradicidina. Este risco é superior quando se prolonga a trombectomia (>20s)37. Deve minimizar‐se esta complicação recorrendo à ativação intermitente do AngioJet®. O tempo de ativação total não deve exceder os três minutos no tratamento de TEP unilateral e quatro minutos no TEP bilateral (dois minutos por pulmão). A hemoglobinúria é também frequente, não devendo ser confundida com hematúria.
Para reduzir a taxa de complicações é essencial um trabalho de equipa, integrando um cardiologista de intervenção com experiência na área, o anestesista e internista (responsáveis pela abordagem inicial e referenciação do doente) e o intensivista ou cardiologista‐intensivista, preparados para lidarem com as complicações periprocedimento.
ConclusãoEstes três casos clínicos são exemplares das aplicações e resultados das técnicas percutâneas atuais no tratamento do TEP de alto risco, podendo mesmo ser considerada uma alternativa terapêutica de primeira linha em doentes selecionados. A nossa experiência inicial com TR com AngioJet® é suportada numa ainda reduzida evidência disponível, apontando para uma boa taxa de sucesso da técnica com aceitável taxa de complicações e mortalidade relativamente baixas, considerando tratar‐se de um grupo de doentes críticos, com mau prognóstico. À luz do conhecimento atual, o nosso centro vai iniciar um protocolo com injeção local de trombolítico concomitante para tratamento de doentes selecionados sem contraindicação absoluta para trombólise.
Na ausência de estudos controlados que comparem diretamente as diferentes opções terapêuticas, a melhor estratégia terapêutica deve ser decidida caso a caso por uma equipa multidisciplinar, tendo sempre em consideração fatores inerentes ao doente, a disponibilidade das diferentes opções terapêuticas e a experiência do centro.
Conflito de interessesOs autores declaram não haver conflito de interesses.