O score EGSYS para avaliação do doente com síncope em contexto de urgência utiliza variáveis de ordem clínica e foi validado para diferenciar entre síncope de etiologia cardíaca (SC) ou não cardíaca (SNC). Este trabalho pretende determinar se o score tem a mesma aplicabilidade no contexto de consulta.
MétodosEstudo retrospetivo a partir dos registos eletrónicos dos doentes observados em consulta externa de síncope entre janeiro de 2015 e dezembro de 2016. Foi calculado o score EGSYS para cada doente e determinada a sensibilidade e especificidade para a predição de etiologia cardíaca em doentes com score 3.
ResultadosForam avaliados 224 doentes, com média de 64,3 ± 21,7 anos, 116 (51,8%) eram do sexo masculino. Nos 163 (72,7%) com síncope confirmada, o diagnóstico foi de SC em 27 (16,6%) e SNC em 136 (83,4%). O score EGSYS foi 3 em 40 (20,0%) doentes com SNC e em 13 (48,1%) com SC. Um score 3 teve uma sensibilidade de 48,2% (IC 95%: 28,7‐68,1), uma especificidade de 77,9% (CI 95%: 70,0‐84,6), um valor preditivo positivo e negativo de 30,2% (CI 95%: 20,8 – 41,8) e 88,3% (CI 95: 83,9 – 91,7) respetivamente.
ConclusãoO score EGSYS tem utilidade limitada no contexto de consulta de síncope, que recebe doentes filtrados por avaliação médica prévia. Dada a sua elevada especificidade e valor preditivo negativo, poderá ter utilidade como tranquilizador do doente e parentes no contexto clínico apropriado.
The EGSYS score uses clinical variables to predict which patients may have cardiac (CS) or non‐cardiac syncope (NCS) and has been validated in the emergency department setting. This study aims to determine whether the score has the same applicability in an outpatient setting.
MethodsIn this retrospective study of all patients observed in the outpatient setting of a hospital with a syncope unit between January 2015 and December 2016, the EGSYS score was calculated for each patient, and its sensitivity and specificity were determined for the prediction of CS in patients with score ≥3.
ResultsA total of 224 patients, mean age 64.3±21.7 years, 116 (51.8%) male, were analyzed. In the 163 (72.7%) patients with confirmed syncope, CS was diagnosed in 27 (16.6%) and NCS in 136 (83.4%). The EGSYS score was ≥3 in 40 (20.0%) patients with NCS and in 13 (48.1%) with CS. A positive score had a sensitivity of 48.2% (95% CI: 28.7‐68.1), a specificity of 77.9% (95% CI: 70.0‐84.6), and a positive and negative predictive value of 30.2% (95% CI: 20.8‐41.8) and 88.3% (95% CI: 83.9‐91.7), respectively.
ConclusionThe EGSYS score has limited usefulness in an outpatient setting, where observed patients have already been been medically assessed. Given its high specificity and negative predictive value, it may be useful to reassure low‐risk patients and family members.
Síncope define‐se como uma perda transitória de consciência e do tónus postural rapidamente reversível secundária a um período de hipoperfusão cerebral1. É um sintoma que tem um leque extenso de possíveis causas, desde benignas a potencialmente fatais2. As causas de síncope podem ser genericamente divididas em causas cardíacas ou não cardíacas. Os doentes com etiologia cardíaca têm geralmente maiores taxas de mortalidade, independentemente da idade2. É responsável por cerca de 1‐5% das admissões no serviço de urgência1,3,4. No entanto, apenas 1‐6% dos doentes com síncope recorrem ao serviço urgência hospitalar3,5,6.
A avaliação inicial do doente com síncope tem, assim, dois objetivos fundamentais: excluir uma possível etiologia cardíaca e determinar o risco de futuros eventos adversos7. Numa abordagem diagnóstica destes doentes são cruciais uma avaliação exaustiva com colheita de história clínica com boa caracterização dos episódios de síncope e a integração dos achados do exame objetivo e eletrocardiograma de 12 derivações é crucial para a abordagem diagnóstica destes doentes8,9. Ainda assim, vários estudos demonstraram que a avaliação inicial apenas determina um diagnóstico final em 20‐50% dos casos8,10,11. Nesse contexto, vários scores de risco têm sido desenvolvidos e validados para a triagem inicial do doente com síncope, por forma a selecionar os doentes com maior risco de etiologia cardíaca e de eventos adversos7,12–15.
O Evaluation of Guidelines in Syncope Study (EGSYS) é um score com variáveis clínicas e eletrocardiográficas, desenvolvido para a triagem dos doentes que se apresentam com síncope no serviço de urgência, avalia a probabilidade de se tratar de etiologia cardíaca. Tem em conta 6 variáveis: a) presença de doença cardíaca ou ECG de 12 derivações anormal (+3 pontos); b) palpitações antes da síncope (+4 pontos); c) síncope precipitada por esforço (+3 pontos); d) síncope em posição deitada (+2 pontos); e) pródromos vegetativos (‐1 ponto); f) existência de fatores precipitantes (‐1 ponto)7. Foi criado e validado para utilização no contexto de urgência por forma a determinar que doentes correm maior risco de eventos adversos e podem beneficiar de hospitalização e investigação etiológica mais exaustiva. Para um limiar =3 tem uma sensibilidade e especificidade para diagnóstico de síncope cardíaca de 92% e 69%, respetivamente, e demonstra uma forte associação prognóstica, determina baixa mortalidade nos doentes com EGSYS < 37,16,17.
No entanto, a sua validade em contexto de ambulatório não foi testada, pelo que a sua aplicabilidade nestas situações se mantém incerta. Assim, o presente trabalho pretende avaliar a sua acuidade diagnóstica em contexto de consulta externa num centro com unidade de síncope para onde são referenciados os doentes com síncope de etiologia incerta.
MétodosEstudo retrospetivo, descritivo e correlacional da consulta externa de síncope dum centro hospitalar com doentes avaliados em primeira consulta de 1 de janeiro de 2015 a 31 de dezembro de 2016. Foram identificados os doentes que efetivamente tiveram síncope e qual a sua etiologia. Nos doentes com síncope, o score EGSYS foi calculado para cada doente e foi avaliada a capacidade de predição da etiologia cardíaca.
Foram incluídos todos os doentes avaliados numa primeira consulta no período do estudo. Nas consultas foi feito um registo eletrónico com descrição de características basais do doente, antecedentes pessoais, características dos episódios de perda de consciência, pródromos, fatores predisponentes, sintomas da recuperação, exame objetivo e descrição do ECG de 12 derivações. A ocorrência de síncope foi definida de acordo com as recomendações da Sociedade Europeia de Cardiologia. Considerou‐se existência de doença cardíaca quando na presença de um dos seguintes: história prévia ou diagnostico clínico de qualquer forma de doença cardíaca estrutural, incluindo cardiopatia isquémica, disfunção valvular, miocardiopatias ou cardiopatia congénita; diagnóstico prévio ou evidência clínica de insuficiência cardíaca congestiva; sinais físicos de doença cardíaca estrutural. O ECG foi considerado anormal na presença de: bradicardia sinusal < 40/min; bloqueio auriculoventricular superior a primeiro grau; bloqueio completo de ramo; presença de ondas Q patológicas; taquicardia supraventricular ou ventricular; hipertrofia ventricular esquerda ou direita; pré‐excitação ventricular; intervalo QT longo; padrão de Brugada.
Os doentes foram avaliados de acordo com um protocolo previamente publicado18. Adicionalmente, foi realizada prova de esforço nos doentes com sintomas em contexto de esforço e monitoração ambulatória de pressão arterial em casos de suspeita de hipotensão iatrogénica. Os doentes com suspeita de patologia neurológica foram referenciados para consulta de neurologia, onde foram adicionalmente avaliados com outros métodos complementares de diagnóstico, ao critério do neurologista (EEG, ressonância magnética crânio‐encefálica, tomografia computorizada crânio‐encefálica). Síncope cardíaca por causa mecânica foi diagnosticada na presença de estenose valvular severa ou outra forma de obstrução de fluxo. Síncope arrítmica foi diagnosticada na presença de: documentação de síncope ou sintomas prodrómicos coincidentes com registo eletrocardiográfico de período de bradicardia sinusal < 40/min ou com pausa sinusal > 3 segundos, período de bloqueio aurículo ventricular de segundo grau Mobitz I ou período de taquicardia supraventricular; documentação eletrocardiográfica de período de bloqueio auriculoventricular de 2.° grau Mobitz II ou 3.° grau, bloqueio alternante de ramo, disfunção de pacemaker com pausa ou períodos de taquicardia ventricular paroxísticas.
Para análise estatística foi efetuada análise descritiva para a caracterização do perfil da população. As variáveis contínuas são apresentadas como média e desvio‐padrão. As variáveis categóricas são apresentadas em número (percentagem). Para averiguar existência de associação entre cada uma das variáveis e etiologia cardíaca de síncope foi utilizado o teste qui‐quadrado.
Foi calculado o score EGSYS para cada doente e dividiu‐se a população em 2 grupos: os doentes com EGSYS < 3 e os doentes com EGSYS = 3. Foi determinada a existência de associação estatística entre cada variável e entre a etiologia da síncope entre cada grupo utilizando o teste qui‐quadrado para as variáveis categóricas e o teste t de Student para as variáveis contínuas. Foram determinados a sensibilidade, especificidade e valor preditivo positivo e negativo do score para a população em causa. A capacidade preditiva foi testada por análise da área abaixo da curva (AUC) Receiver Operating Characteristic (ROC).
Foi realizado follow‐up aos dois anos por via telefónica por cardiologista para determinação de mortalidade. A mortalidade foi comparada entre ambos os grupos e avaliada a sobrevivência através de modelos de Kaplan‐Meier.
Considerou‐se como nível de significância o valor de 95% com um valor p inferior a 0,05. A análise estatística foi feita com o software IBM SPSS Statistics (versão 24.0).
ResultadosForam avaliados 248 doentes em primeira consulta ao longo do período do estudo. Foram excluídos 24 (9,7%) doentes por ausência de dados suficientes para cálculo do score. Dos 224 doentes incluídos, 116 (51,8%) eram do sexo masculino, com média de 64,7 ± 21,4 anos (Tabela 1). Como fatores de risco cardiovascular, 140 (62,5%) eram hipertensos, 101 (45,1%) tinham dislipidemia, 42 (18,8%) tinham diabetes mellitus e 17 (7,6%) eram fumadores ativos. Tinham cardiopatia estrutural 36 (18,1%) e 56 (25,0%) tinham alterações eletrocardiográficas. Em 125 (55,8%) os doentes referiram mais do que um episódio de síncope, em 36 (16,1%) referiram episódios de pré‐sincope sem perda de consciência, em 46 (20,5%) referiram síncope sem pródromos e em 45 (20,1%) alguma forma de trauma.
Características da população avaliada em consulta
| Número de doentes n = 224 | |
|---|---|
| Sexo masculino | 116 (51,8%) |
| Idade (anos) | 64,7 ± 21,4 |
| Hipertensão arterial | 140 (62,5%) |
| Dislipidemia | 101 (45,1%) |
| Diabetes mellitus | 42 (18,8%) |
| Tabagismo | 17 (7,6%) |
| Doença estrutural | 36 (16,1%) |
| Alterações eletrocardiográficas | 56 (25,0%) |
| Sincope recorrente | 125 (55,8%) |
| Episódios de pré‐sincope | 36 (16,1%) |
| Sincope sem pródromos | 46 (20,5%) |
| Trauma | 45 (20,1%) |
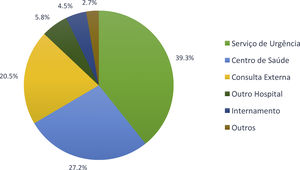
A referenciação para a consulta de síncope foi predominantemente feita a partir do Serviço de Urgência em 39,3% dos casos, dos cuidados de saúde primários em 27,2% e da consulta externa de outra especialidade em 20,5% (Figure 1).
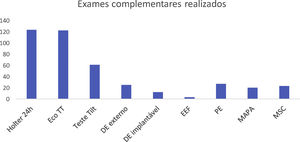
Relativamente à caracterização da utilização de métodos complementares de diagnóstico, 123 (54,9%) doentes realizaram Holter 24h, 122 (54,5%) ecocardiograma transtorácico, 61 (27,2%) teste Tilt, 27 (12,1%) prova de esforço, 25 (11,2%) detetor de eventos externo, 23 (10,3%) massagem do seio carotídeo, 20 (8,9%) monitoração ambulatória da pressão arterial, 12 (5,4%) registador de eventos implantável e 3 (1,3%) realizaram estudo eletrofisiológico (Figure 2).
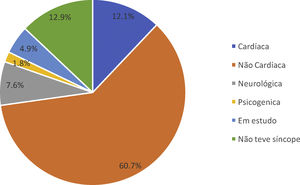
Constatou‐se que dos 248 doentes, 163 (72,8%) tiveram efetivamente síncope, de etiologia cardíaca em 27 (12,1%) e de etiologia não cardíaca em 136 (60,7%) (Figure 3). Dos restantes doentes, 17 (7,9%) tiveram perda de consciência de etiologia neurológica, 4 (4,9%) de etiologia psicogénica, 11 (4,9%) continuam em estudo com registador de eventos implantável e em 29 (12,9%) casos constatou‐se que não houve efetivamente perda de consciência.
Foi calculado o score EGSYS para os 163 (72,8%) doentes que tiveram efetivamente síncope. O número total de doentes com EGSYS < 3 foi 120 (73,6%) e 43 (19,2%) tiveram EGSYS = 3. Entre os doentes com score < 3, o score médio foi de ‐0,2 ± 1,1 versus 3,7 ± 1,3 no grupo com EGSYS = 3 (p‐valor < 0,001) (Tabela 2).
Comparação dos doentes com score positivo versus negativo
| EGSYS < 3 (n = 120) | EGSYS ≥ 3 (n = 43) | p‐valor | |
|---|---|---|---|
| EGSYS | ‐0,2 ± 1,1 | 3,7 ± 1,3 | < 0,001 |
| Alterações ECG ou doença cardíaca | 19 (15,8%) | 28 (65,1%) | < 0,001 |
| Palpitações | 0 (0%) | 15 (34,9%) | < 0,001 |
| Durante o esforço | 0 (0%) | 5 (11,6%) | < 0,001 |
| Deitado | 3 (2,5%) | 2 (4,7%) | 0,483 |
| Pródromos vegetativos | 17 (14,2%) | 2 (4,7%) | 0,095 |
| Fatores precipitantes | 60 (50%) | 2 (4,7%) | < 0,001 |
| Etiologia cardíaca | 14 (11,7%) | 13 (30,2%) | 0,005 |
| Taquidisritmia | 3 (2,5%) | 3 (7,0%) | 0,181 |
| Bradidisritmia | 10 (8,3%) | 8 (18,6%) | 0,065 |
| Estrutural | 1 (0,8%) | 2 (4,7%) | 0,11 |
| Não cardíaca | 106 (88,3%) | 30 (69,8%) | 0,005 |
| Reflexa | 42 (35,0%) | 16 (37,2%) | 0,795 |
| Situacional | 22 (18,3%) | 4 (9,3%) | 0,795 |
| Hipotensão | 25 (20,8%) | 6 (14,0%) | 0,324 |
| Hipotensão ortostática | 12 (10,0%) | 2 (4,7%) | 0,283 |
| Disautonomia | 2 (1,7%) | 2 (4,7%) | 0,278 |
| HSC | 3 (2,5%) | 0 (0%) | 0,295 |
| Óbito | 11 (9,2%) | 4 (9,3%) | 0,979 |
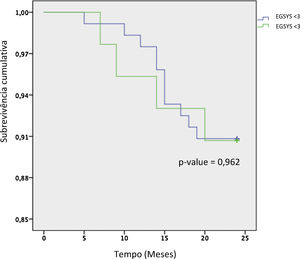
O score foi significativamente superior nos doentes com síncope de etiologia cardíaca (1,85 ± 2,3 versus 0,64 ± 2,0, p‐valor 0,005) e foi mais frequentemente positivo nestes doentes (30,2% versus 11,7%, p‐valor 0,005) (Tabela 3). Entre causas individuais de síncope cardíaca e síncope não cardíaca não se verificou diferença entre ambos os grupos. Não se verificaram diferenças na mortalidade entre ambos os grupos (9,2% versus 9,5%, p‐valor 0,945) (Figure 4).
Comparação dos elementos do score entre doentes com etiologia cardíaca versus não cardíaca
| Elementos individuais | Sincope cardíaca n = 27 | Síncope não cardíaca n = 136 | p‐valor |
|---|---|---|---|
| EGSYS | 1,85 ± 2,3 | 0,64 ± 2,0 | 0,005 |
| Alterações ECG ou doença cardíaca | 12 (44,4%) | 35 (27,5%) | 0,05 |
| Palpitações | 3 (11,1%) | 12 (8,8%) | 0,707 |
| Durante o esforço | 2 (7,4%) | 3 (2,2%) | 0,152 |
| Deitado | 2 (7,4%) | 3 (2,2%) | 0,152 |
| Pródromos vegetativos | 2 (7,4%) | 17 (12,5%) | 0,451 |
| Fatores precipitantes | 4 (14,8%) | 58 (42,6%) | 0,007 |
Relativamente aos parâmetros individuais do score de EGSYS, verificou‐se que a presença de alterações eletrocardiográficas ou doença cardíaca foi significativamente mais frequente nos doentes com síncope de etiologia cardíaca (44,4% versus 25,7%, p‐valor 0,05), enquanto os fatores precipitantes eram significativamente menos frequentes (14,8% versus 42,6%, p‐valor 0,007). Relativamente aos outros parâmetros, não se verificou diferença entre etiologias (Tabela 3).
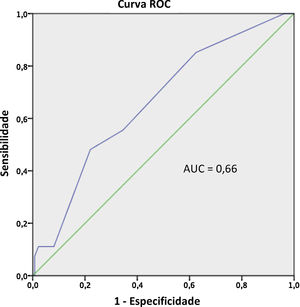
A sensibilidade do score EGSYS = 3 para prever etiologia cardíaca foi de 48,2% (IC 95%: 28,7%‐68,1%), a especificidade de 77,9% (IC 95%: 70,0%‐84,6%), valor preditivo positivo de 30,23% (IC 95%: 20,8%‐41,8%), valor preditivo negativo de 88,3% (IC 95%: 83,9%‐91,7%) e acuidade diagnóstica de 73,0% (IC 95%: 65,5%‐79,7%) (Tabela 4). A capacidade preditiva do score EGSYS na nossa população foi baixa, com uma área abaixo da curva de ROC de 0,66 (Figure 5).
Performance diagnóstica do score EGSYS
| Teste | Valor | Intervalo de confiança 95% |
|---|---|---|
| Sensibilidade | 48,15% | 28,67% ‐ 68,05% |
| Especificidade | 77,94% | 70,03% ‐ 84,59% |
| Valor preditivo positivo | 30,23% | 20,76% ‐ 41,75% |
| Valor preditivo negativo | 88,33% | 83,89% ‐ 91,67% |
| Acuidade diagnóstica | 73,01% | 65,50% ‐ 79,65% |
A nossa unidade de síncope é uma unidade de ambulatório integrada na consulta externa do hospital, para onde são enviados doentes com síncope de etiologia incerta após investigação inicial pelo médico referenciador. A referenciação na maioria dos casos provém do Serviço de Urgência e da Medicina Geral e Familiar. Assim, doentes com síncope de origem cardíaca já identificados e referenciados para tratamento não são observados nesta consulta.
Os doentes deste estudo foram sequencialmente observados por cardiologista, foi colhida uma anamnese exaustiva, realizado exame objetivo e realizado ECG de 12 derivações. O processo de avaliação subsequente seguiu os algoritmos apresentados por Pedro Sousa et al.18 No nosso estudo, os exames complementares de diagnóstico mais frequentemente requisitados foram o Holter de 24h, o ecocardiograma transtorácico, o teste de Tilt e o detetor de eventos externo. Nas situações com suspeita de perda de consciência de etiologia neurológica, foi solicitada observação por neurologista, com requisição subsequente dos exames complementares de diagnóstico considerados adequados. Com esta abordagem, no período do estudo tivemos um diagnóstico final em 95% doentes. O diagnóstico de síncope de etiologia cardíaca foi feito em 12,9% dos casos, o que está de acordo com as taxas encontradas noutros trabalhos1,2,18–22.
O valor das características da síncope na colheita da história clínica, do exame objetivo e do ECG de 12 derivações na predição da etiologia da síncope e de eventos adversos já têm sido avaliado em diferentes estudos7,17,23. Vários scores já têm sido criados e propostos com esta finalidade. A criação do score EGSYS partiu da necessidade de triar doentes no contexto do serviço de urgência num doente com síncope recente, por forma a distinguir doentes com alta probabilidade de etiologia cardíaca, reduzir assim o número de hospitalizações desnecessárias7. O follow‐up a um mês e a dois anos demonstrou uma mortalidade aumentada em doentes com scores mais elevados17 e o score parece ter uma sensibilidade para prever mortalidade e eventos desfavoráveis de 80% e 56%, respetivamente24.
No entanto, a sua validade no contexto de doentes avaliados em contexto de consulta externa com descrição de episódios de síncope prévia não investigados não foi estabelecida. Com base neste estudo, um valor do score EGSYS = 3 tem baixa sensibilidade para prever etiologia da síncope no contexto de consulta externa, apresenta no entanto uma especificidade aceitável. O EGSYS médio nos doentes com síncope cardíaca foi significativamente mais alto (quase o três vezes superior) do que nos doentes com etiologia não cardíaca. Destaca‐se um valor preditivo negativo para síncope cardíaca significativo, o que pode revelar a sua utilidade como um indicador de baixa probabilidade de etiologia cardíaca e indicar casos com que possam beneficiar de um follow‐up mais espaçado temporalmente e menos exames complementares de diagnóstico. A área abaixo da curva foi de 0,66, o que lhe confere uma baixa capacidade preditiva de síncope cardíaca.
Entre os parâmetros do score, a existência de doença cardíaca tem sido apontada como a mais sensível para etiologia cardíaca22,25, apesar de uma percentagem significativa de doentes com patologia cardíaca ter síncope neuromediada7. Na nossa amostra, os parâmetros que tiveram maior associação com o diagnóstico final foram a existência de alterações eletrocardiográficas ou doença cardíaca prévia e a presença de fatores precipitantes para a síncope.
A mortalidade de 9,2% a 2 anos é equivalente à da população geral de outros trabalhos7,17. No entanto, ao contrário desses mesmos trabalhos, o score EGSYS perde a capacidade de discriminar na nossa população os doentes com maior risco de eventos. Tal pode ser justificado pelas diferenças inerentes à nossa população, que é avaliada em contexto de ambulatório e exclui doentes diagnosticados no serviço de urgência e nos cuidados de saúde primários.
Este trabalho apresenta algumas limitações. Trata‐se de um estudo retrospetivo, com uma amostra pequena. Baseia‐se nos registos eletrónicos realizados durante a consulta, pode estar sujeito a erros de codificação. Trata‐se de uma população selecionada, constituída apenas por doentes que foram referenciados à nossa consulta por a síncope permanecer de etiologia incerta após avaliação médica prévia.
ConclusãoO EGSYS é um score simples de calcular, baseado em dados da anamnese, exame objetivo e ECG que tem um bom valor preditivo negativo para síncope de etiologia cardíaca no contexto de consulta externa, pode ter utilidade na seleção de doentes que não necessitem de uma investigação tão exaustiva. Outras informações associadas parecem ter utilidade limitada neste contexto.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.