Avaliar em indivíduos não medicados a reprodutibilidade dos valores médios e dos quatro perfis circadiários entre dois registos de pressurometria ambulatória de 24 horas (MAPA) separados de 1‐11 meses.
MétodosAnálise retrospetiva de 481 indivíduos (59% mulheres) avaliados por MAPA em dois dias, visita um (V1) e visita dois (V2) separados por 5,5+0,2 meses. Perfis circadiários definidos pelos ratios noite/dia da pressão sistólica (PAS) em: reverted dippers, RD se ratio >1,0, non‐dippers, ND se ratio 0,9‐<1,0, dippers, D se ratio 0,8‐<0,9 e extreme dippers, ED se ratio<0,8. Cálculo dos coeficientes de correlação (CCc) e de concordância (Φ) entre os valores da MAPA nas V1‐V2 e a reprodutibilidade dos perfis RD, ND, D e ED em V1 pela proporção de indivíduos que permaneceram no mesmo perfil em V2.
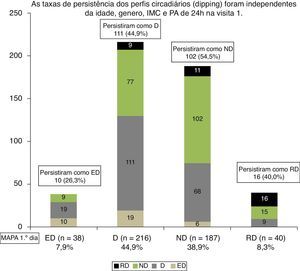
ResultadosAs médias de 24 horas foram 126,8/75,9±0,5/0,5 (V1) versus 126,5/75,7±0,5/0,4mm Hg (V2) (n.s.). A descida noturna da PAS foi 9,8±0,4 (V1) e 9,6±0,3% (V2) (n.s.). Entre os vários parâmetros da MAPA, os CC oscilaram 0,41‐0,69 (p<0,001) e os ΦC entre 0,34‐0,57 (p<0,01). Em V1, ED foram n=38 (7,9%), D n=216 (44,9%), ND n=187 (38,9%) e RD n=40 (8,3%). Em V2 somente mantiveram o perfil de V1, 26,3% dos ED, 44,9% dos D, 54,5% dos ND e 40% dos RD.
ConclusãoEm indivíduos não tratados, a reprodutibilidade a menos de um ano da MAPA é elevada para os valores médios mas modesta relativamente aos perfis circadiários, sugerindo baixa preditibilidade de risco cardiovascular dos perfis dipping.
To evaluate in untreated subjects the reproducibility of mean values and four circadian patterns between two ambulatory blood pressure monitoring (ABPM) recordings separated by 1‐11 months.
MethodsWe performed a retrospective analysis of 481 individuals (59% women) evaluated by ABPM on two occasions, visit 1 (V1) and 2 (V2), separated by 5.5+0.2 months. Four circadian patterns were defined by night/day systolic blood pressure (SBP) ratios: reverse dippers (RD), ratio >1.0; non‐dippers (ND), ratio 0.9‐1.0; dippers (D), ratio 0.8‐<0.9; and extreme dippers (ED), ratio <0.8. Coefficients of correlation and concordance between the ABPM values at V1 and V2 and the reproducibility of the RD, ND, D and ED patterns were calculated by the percentage of the same profile from V1 to V2.
ResultsMean 24‐h blood pressure (BP) at V1 and V2 was 126.8/75.9±0.5/0.5 vs. 126.5/75.7±0.5/0.4 mmHg (NS). Nighttime SBP fall was 9.8±0.4 (V1) and 9.6±0.3% (V2) (NS). The correlation coefficient of ABPM data at V1 vs. at V2 was 0.41–0.69 (p<0.001) and the concordance coefficient was 0.34‐0.57 (p<0.01). At V1, 38 subjects were classified as ED (7.9%); D, n=216 (44.9%), 187 as ND (38.9%) and 40 as RD (8.3%). At V2 only 26.3% of ED, 44.9% of D, 54.5% of ND and 40% of RD maintained the same profile as at V1.
ConclusionIn untreated subjects ABPM has high reproducibility for mean values but only modest reproducibility for circadian profiles, thereby challenging the prognostic value of BP dipping patterns.
O registo da pressão arterial (PA) por pressurometria ambulatória de 24 horas (MAPA) é atualmente considerado o método gold standard para avaliação da pressão arterial global e da carga tensional1. A MAPA apresenta um elevado valor preditivo de eventos cardiovasculares e de lesão dos órgãos‐alvo, informa sobre os ritmos circadiários da pressão arterial e permite monitorizar o efeito anti‐hipertensor de diversos tratamentos1–4. Vários estudos mostraram que a ausência da habitual descida noturna da pressão arterial (perfil non‐dipper, ND) está associada relativamente ao designado perfil dipper (D) (descida tensional noturna>10% ou ratio PA noturna/PA diurna<0,9) a maior deterioração dos órgãos‐alvo2,5, a valores mais elevados de albuminúria6, a hipertrofia ventricular esquerda2, a maior deterioração da função renal7 e a maior prevalência de lesões vasculares cerebrais8–11. Contudo, uma das possíveis limitações da MAPA reside em questões de reprodutibilidade12–21 em dois ou mais registos distanciados no tempo, quer dos valores tensionais médios de 24 horas, diurnos e noturnos, quer dos perfis (D, ND) de variação circadiária da pressão arterial. Numa revisão recente de 12 estudos22 foi observada uma elevada margem de variação (29‐92%) das taxas de reprodutibilidade dos perfis circadiários da pressão arterial em indivíduos normotensos, hipertensos e diabéticos. Acresce que a maioria, senão a totalidade, destes estudos de reprodutibilidade do perfil circadiario da pressão arterial resume‐se à análise dos perfis D e ND, não dirigindo a mesma questão a outros perfis tais como extreme dipper (ED) e reverted dipper (RD), cujo valor prognóstico cardiovascular específico difere dos perfis clássicos23–25. Outro aspeto menos abordado é a reprodutibilidade da MAPA e dos perfis cicadiários em indivíduos a quem as orientações internacionais1 recomendam o adiamento do início do tratamento farmacológico anti‐hipertensor, propondo em alternativa a vigilância da pressão arterial inclusive pela repetição da MAPA ao fim de poucos meses. No estudo presente pretendemos avaliar, precisamente neste tipo de população, a reprodutibilidade dos valores da MAPA e dos quatro perfis circadiários clássicos em indivíduos não medicados e submetidos a dois registos da MAPA num intervalo inferior a 12 meses.
MétodosOs dados obtidos foram recolhidos da nossa base de dados de registos de MAPA, que contém cerca de 21000 MAPA. Para o estudo presente foram selecionados apenas registos de MAPA referentes a indivíduos com idade superior a 18 anos, sem eventos cardiovasculares, sem medicação anti‐hipertensora, não diabéticos e com valores da pressão arterial causal <150/95mm Hg, a quem foi solicitado MAPA pelos clínicos assistentes. Todos os indivíduos, ponderados os valores tensionais e restantes fatores de risco cardiovascular, apresentavam‐se segundo o algoritmo proposto nas guidelines1 no escalão de risco ligeiro/moderado ou inferior. Só se incluíram indivíduos a quem, segundo critérios desses clínicos, foi solicitado no espaço temporal inferior a 12 meses um segundo MAPA, na condição de se manterem sem tratamento farmacológico. Foram excluídos indivíduos que, no intervalo entre os dois MAPA, utilizaram qualquer terapêutica anti‐hipertensora ou que apresentaram uma variação ponderal superior a 5% ou que exibiram qualquer complicação cardiovascular incluindo arritmias.
MAPA 24 horasTodos os indivíduos selecionados foram submetidos de acordo com os critérios de inclusão a dois registos de MAPA de 25 horas (SpaceLabs 90207, Redmond, WA, EUA), correspondendo a dois dias normais de trabalho ou equivalente (20/20min dia, 30/30 minutos durante noite) colocado entre as 08.00 e as 10.00 horas da manhã. Para efeitos de análise, foram excluídos os dados da primeira hora dos registos, ficando para avaliação as 24 horas subsequentes utilizando‐se para cálculo da PA diurna e noturna os horários por cada indivíduo no diário (deitar e levantar), mas situados obrigatoriamente no intervalo de levantar entre as 07.00 e as 09.00 horas da manhã e a hora de deitar entre as 23.00 e as 01.00 horas da noite. Apenas se consideraram registos com mais de 85% de medições válidas. Todos os procedimentos de colocação e leitura foram efetuados segundo o descrito mais pormenorizadamente em trabalhos anteriores do nosso grupo26–28. Em cada registo de MAPA de 24 horas procedeu‐se ao cálculo da FC e da PA média de 24 horas, diurna e noturna. Os perfis circadiários da pressão arterial foram definidos de acordo as guidelines1 pelo ratio dos valores noite/dia da pressão sistólica (ou pela percentagem de descida da pressão sistólica noturna versus diurna) em: RD se ratio >1,0 (ou descida noturna >0%), ND, se ratio 0,9‐1,0 (ou descida noturna entre 9,9‐0%, D se ratio 0,8‐ <0,9 (ou descida noturna entre 10‐19,9%) e ED se ratio<0,8 (ou descida noturna >=20%). Não foram observadas diferenças significativas entre géneros nos diferentes parâmetros observados.
Análise e métodos estatísticosOs dados são apresentados em média+SEM se normalmente distribuídos ou em percentagem. A comparação entre variáveis contínuas foi efetuada por análises de variância com correção de Bonferroni para comparações múltiplas. As variáveis categóricas foram comparadas pelo teste de χ2 ou pelo teste de Fisher. Na avaliação da reprodutibilidade dos valores médios das 24 horas do dia e da noite, e das diferenças entre o 1.° dia e 2.° dia de registos de MAPA, utilizamos os seguintes testes: a) coeficientes de correlação (R) de Pearson entre os mesmos dados do 1.° dia e segundo dia de registos de MAPA; b) coeficientes de concordância (Φct)=2Rθxθy/θ2x+θ2y+(μx‐μy) 2 em que μx, μy são as médias de cada uma das variáveis e θ2x, θ2y são as respetivas variâncias29. Os coeficientes de concordância são mais apropriados na avaliação da reprodutibilidade, uma vez que representam a dispersão dos valores em redor de uma linha de identidade, enquanto os coeficientes de correlação comparam esses valores em função de uma linha de regressão; c) desvios padrão das diferenças e coeficientes de variação14. A avaliação da reprodutibilidade entre os diferentes padrões de relação noite/dia (dippering) consistiu no cálculo da proporção de indivíduos que, após o segundo MAPA, permaneceram na mesma categoria30. Na comparação entre os ratios noite/dia da pressão arterial recorreu‐se ainda a uma técnica gráfica de Bland e Altman31, confrontando graficamente as diferenças dos ratios noite/dia da pressão arterial entre os dois dias de registo para cada indivíduo, com as médias dos ratios noite/dia da pressão arterial dos dois dias. As diferenças dos ratios noite/dia da pressão arterial entre os dois dias de registo foram utilizadas para determinar o coeficiente de repetibilidade dos valores observados. Consideraram‐se significativos os valores de p<0,05.
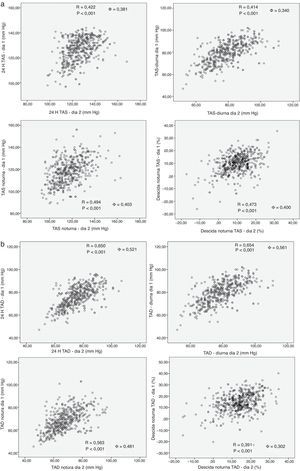
ResultadosForam incluídos na análise um total de 481 indivíduos que preencheram os critérios descritos. A distância temporal média entre os dois MAPA foi de 5,5 meses (1‐11 meses). As características desta população encontram‐se resumidas na Tabela 1. Os valores da pressão arterial de 24 horas variaram entre os dois registos em: PAS 24 horas=0,38mm Hg (95% CI, −0,61‐1,39, p=0,455) e PAD 24 horas=0,26mm Hg (95% CI, −0,43‐0,96, p=0,457). Não se encontraram diferenças significativas entre os valores da PA nos períodos diurnos,noturnos e descida tensional entre os dois dias de registo, embora com tendência a se observarem valores mais baixos no segundo registo. Como mostra a Tabela 1 e a Figura 1, os valores da correlação entre os valores tensionais de 24 horas, diurnos, noturnos e descida tensional noturna dos dois dias de registo oscilaram entre 0,41‐0,69 (p< 0,001), sendo mais elevados para a pressão diastólica que para a pressão sistólica. Os coeficientes de concordância foram genericamente mais baixos do que os coeficientes de correlação, embora sempre com significado estatístico (p<0,001). A Tabela 1 mostra ainda os valores do desvio padrão das diferenças tensionais (24 horas, diurna e noturnas) e o coeficiente de variação dos valores a partir do primeiro registo. Comparando os dois dias de registo de MAPA, os valores do desvio padrão das diferenças oscilaram entre 5,7‐11,0mm Hg e os coeficientes de variação dos valores tensionais oscilaram entre 6,8‐9,6%. Utilizando apenas aos valores da descida tensional noturna baseada na pressão sistólica, no primeiro dia de registo classificaram‐se como ED, 38 indivíduos (7,9%), como D, 216 indivíduos (44,9%) como ND, 187 indivíduos (38,9%) e como RD, 40 indivíduos (8,3%). Como se observa na Figura 2, analisando a taxa de persistência na mesma classificação de tipo de descida noturna do primeiro para o segundo registo, persistiram na mesma classificação 26,3% dos ED, 51,4% dos D, 54,5% dos ND e 40% dos RD. Em análise multivariada, estas taxas de persistência mantiveram‐se após ajustamento para idade, género, índice de massa corporal e valores basais da PAS de 24 horas. Dos indivíduos classificados como D no primeiro registo, 77 (35,6%) mudaram para ND, 19 para ED e 9 para RD, enquanto que, dos indivíduos classificados como ND no primeiro registo, 68 (36,4%) mudaram para D, 11 para RD e 6 para ED. Os indivíduos classificados como D no primeiro registo de MAPA e que permaneceram como D no segundo registo (n=111) apresentaram ratios noite/dia da PAS (0,854±0,003) e da PAD (0,807±0,005) significativamente (p<0,01) inferiores aos dos indivíduos D no primeiro registo de MAPA que mudaram para ND no segundo registo ratios noite/dia da PAS (0,865±0,003) e da PAD (0,823±0,005). Não foram encontradas diferenças entre géneros nem nos valores médios da pressão arterial de 24 horas observados em ambos os registos i.e. nas mulheres, PAS 24 horas=126,9/75,7±0,6/0,5 versus 126,3/75,5±0,6/0,5mm Hg (n.s., n=260, visita um versus visita dois, respetivamente) e nos homens, 127,0/76,1±0,5/0,5 versus 126,8/75,9±0,6/0,5mm Hg (n.s., n=221, visita um versus visita dois, respetivamente), nem na percentagem de mulheres presentes no grupo de indivíduos que entre os dois registos não modificaram o perfil circadiário (127/239, 53,1%) e na percentagem de mulheres presentes grupo de indivíduos que evidenciaram mudança do perfil circadiário entre os dois registos (133/242, 54,9%). Foi possível recuperar, através dos dados registados nos próprios relatórios dos MAPA, quer o peso quer obviamente proceder ao cálculo do IMC (Índice de Massa Corporal) em 178/239 (74%) dos indivíduos que, entre os dois registos, não modificaram o padrão do perfil circadiário e em 192/242 (79%) dos indivíduos que evidenciaram mudança do padrão do perfil circadiário entre os dois registos. Relativamente ao primeiro grupo o IMC variou entre os dois registos de 27,8±0,5 para 27,7±0,4kg/m2 (n.s.) e ao segundo grupo de 27,6±0,4 para 27,7±0,4kg/m2 (n.s.).
Características da população estudada e comparação dos valores absolutos, diferenças e coeficientes de correlação e de concordância entre os dois registos de MAPA (visita um e visita dois) nas 24 horas, e nos períodos diurnos e noturno. FC: frequência cardíaca; PAD: pressão diastólica; PAS: pressão sistólica
| Visita um | Visita dois | Diferença | SD da | Coeficiente de | Coeficiente de | Coeficiente de | |
|---|---|---|---|---|---|---|---|
| Diferença | variação (%) | correlação* | concordância* | ||||
| n= | 481 | ||||||
| Idade (anos) | 49±1 | ||||||
| IMC (kg/m2) | 27,6±0,3 | ||||||
| Mulheres (%) | 59% | ||||||
| Intervalo V1‐V2 (meses) | 5,5±0,2 | ||||||
| PAS casual (mm Hg) | 131,9±0,5 | 130,5±0,5 | 1,11±0,38 | 10,9±0,3 | 9,7±0,4 | 0,38 | 0,21 |
| PAD casual (mm Hg) | 80,2±0,5 | 79,1±0,4 | 0,10±0,39 | 7,8±0,3 | 7,5±0,4 | 0,44 | 0,33 |
| 24h PAS (mm Hg) | 126,8±0,4 | 126,5±0,5 | 0,38±0,50 | 8,8±0,4 | 6,8±0,3 | 0,42 | 0,38 |
| 24h PAD (mm Hg) | 75,9±0,4 | 75,7±0,4 | 0,26±0,35 | 5,7±0,3 | 7,1±0,2 | 0,65 | 0,52 |
| 24h FC | 73,2±0,5 | 72,9±0,5 | 0,70±0,38 | 6,7±0,2 | 7,7±0,3 | 0,69 | 0,57 |
| Diurna PAS (mm Hg) | 131,2±0,5 | 130,6±0,6 | 0,55±0,54 | 9,9±0,4 | 7,6±0,3 | 0,41 | 0,34 |
| Diurna PAD (mm Hg) | 79,8±0,4 | 79,2±0,5 | 0,52±0,39 | 6,4±0,3 | 8,1±0,4 | 0,65 | 0,56 |
| Noturna PAS (mm Hg) | 118,1±0,5 | 117,7±0,6 | 0,32±0,56 | 11,0±0,4 | 9,6±0,3 | 0,49 | 0,40 |
| Noturna PAD (mm Hg) | 68,4±0,4 | 68,2±0,4 | 0,10±0,41 | 6,5±0,3 | 9,1±0,2 | 0,56 | 0,48 |
| Queda noturna PAS, % | 9,8±0,4 | 9,6±0,3 | 0,07±0,36 | 5,9±0,4 | 69,3±5,3 | 0,47 | 0,40 |
| Ratio noite/dia PAS | 0,900±0,004 | 0,902±0,003 | 0,002±0,002 | ||||
| Ratio noite/dia PAD | 0,858±0,004 | 0,862±0,004 | 0,012±0,013 | ||||
A importância diagnóstica e prognóstica da MAPA 24 horas na avaliação da pressão arterial e da sua variação circadária está hoje sobejamente demonstrada e recomendada nas guidelines1. Contudo, permanecem em aberto questões relacionadas com a reprodutibilidade dos seus valores e dos perfis baseados na MAPA32. Praticamente todos os estudos de reprodutibilidade dos perfis circadiários da MAPA de 24 horas têm‐se circunscrito à avaliação dos perfis D e ND22, para além da relação que tem sido estabelecida do perfil ND com acréscimos de risco cardiovascular e de lesão órgão alvo5,25,33–37. Um dos aspetos mais relevantes do presente estudo residiu na análise da reprodutibilidade em dois registos de MAPA efetuados em indivíduos não medicados e num intervalo inferior a 12 meses, não apenas daqueles dois perfis circadiários D e ND22, mas sim dos vários perfis circadiários da pressão arterial (perfis D, ND, ED e RD) que têm sido associados2,11,38–40 de forma independente a níveis diversos de risco cardiovascular.
O nosso estudo confirma os resultados de outros da boa reprodutibilidade dos valores médios da pressão arterial de 24 horas, independentemente dos registos de MAPA serem separados por várias semanas20,41,42 ou meses15,19,43. No estudo presente, os valores médios da pressão arterial de 24 horas, diurnos e noturnos, não foram significativamente diferentes entre os dois MAPA. Igualmente, foram significativos os coeficientes de correlação e de concordância entre os valores da MAPA equivalentes avaliados nos dois registos efetuados. Os desvios padrão das diferenças da PA de 24 horas variaram entre 5,7‐8,8mm Hg com coeficientes de variação de 6,8‐7,1%, o que está dentro dos limites observados em outros estudos com MAPA separados por semanas20,41,42 ou meses15,19,43. Embora melhores índices de reprodutibilidade possam ser encontrados com o recurso a intervalos curtos32 entre os dois MAPA ou a períodos de registos longos de 48 horas30,44, é importante realçar que estes procedimentos estão fora da prática clínica comum, sendo de extrapolação difícil face ao risco de os doentes não aceitarem nem aderirem a registos contínuos de mais de 24 horas. Por contraste, o nosso estudo pretendeu abordar esta questão na lógica da prática clínica, i.e., em que a repetição da MAPA está inserida num algoritmo decorrente da sua utilização na decisão médica prática e clinicamente oportuna.
No presente estudo, não encontramos diferenças significativas nos parâmetros da MAPA entre géneros, o que contraria resultados de alguns autores14,45 que observaram uma maior variabilidade tensional na mulher versus homem, mas que confirma os resultados de outros15,42,43. O facto de termos eliminado a primeira hora do registo da MAPA pode ter excluído a reação de alerta que, segundo alguns autores14,45, explica algumas diferenças observadas entre géneros.
No estudo presente, encontramos no primeiro registo de MAPA cerca de 45% de indivíduos D, 39% de indivíduos ND e 8% de indivíduos ED 8% de RD. Esta distribuição dos perfis circadiários da PA é semelhante à observada em outros estudos40. Contudo, no segundo MAPA a taxa de persistência dos padrões D e ND não ultrapassou 55%, sendo ainda inferior nos indivíduos inicialmente classificados como ED ou RD. Estudos com uma dimensão amostral semelhante à nossa22,46,47 verificaram uma taxa de persistência do padrão D mais elevada, mas num contexto em que apenas os padrões D e ND foram analisados. O nosso estudo estende esta relativamente baixa reprodutibilidade dos perfis circadiários também, e sobretudo, aos outros padrões circadiários designados por ED e RD. Este dado parece importante, pois a divisão entre D e ND é demasiado simplista. De facto, a maior parte dos estudos já citados2,5,7,12–15,19–24,29,30,32,35–37,41–43,46 tem incluído os ED nos indivíduos dippers e os RD nos ND. Para além de cada um destes perfis representar um risco cardiovascular independente38,39, esta simplificação pode criar uma falsa supraestimação da reprodutibilidade dos D e ND. O nosso estudo mostra que deve ser considerada a baixa reprodutibilidade global de todos os perfis circadiários quando se pretende utilizá‐los como preditores de risco cardiovascular. À semelhança de outros estudos30, verificamos que o ratio noite/dia da pressão arterial foi mais baixo nos indivíduos D do que no segundo MAPA persistiram nesta classificação que nos indivíduos que transitaram do perfil D para ND. Este dado sugere que a análise do ratio noite/dia pode ajudar a identificar os indivíduos mais e menos propícios a mudarem, ou não, do perfil D para o perfil ND.
O estudo presente não é isento de limitações pois, apesar das tentativas de criar para cada indivíduo condições semelhantes nos dois MAPA, não é possível excluir entre ambas algumas diferenças de temperatura ambiente, de atividade física, de qualidade do repouso noturno, de modificações de estilos de vida, alterações na alimentação, etc., que podem influenciar a médio prazo os valores e os perfis da pressão arterial. Contudo, o facto de o IMC se ter mantido entre os dois registos reduz, embora não anule, o risco dessas influências.
Vários estudos39,48–50 têm mostrado que, no que concerne ao poder preditivo de risco cardiovascular da MAPA, o valor absoluto da pressão noturna assumida como variável contínua é um preditor de risco cardiovascular muito mais rigoroso e potente que quaisquer alterações do perfil circadiário da pressão arterial. Este facto poder‐se‐à dever à reduzida reprodutibilidade dos perfis circadiários, ao contrário da excelente reprodutibilidade dos valores médios da pressão arterial extraídos da MAPA.
Em conclusão, o nosso estudo permite mostrar que, em indivíduos de risco cardiovascular global ligeiro ou moderado não medicados, observa‐se uma elevada reprodutibilidade dos valores médios da MAPA, mas não dos perfis circadiários (dipping) da pressão arterial quando se comparam dois registos de MAPA num intervalo inferior a um ano. Estes dados, ajustados à prática clínica, são um argumento adicional que atestam a boa reprodutibilidade dos valores médios da MAPA num intervalo de um ano. Porém, reforçam a fragilidade da preditibilidade de risco cardiovascular com base nos perfis circadiários da pressão arterial.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.