A insuficiência cardíaca é uma síndrome com elevada prevalência, morbilidade e mortalidade, sendo, no entanto, pouco reconhecida junto dos cidadãos e decisores políticos. O presente documento foi elaborado por um conjunto de peritos constituído por médicos especialistas em cardiologia, medicina interna e medicina geral e familiar, e pretende expor detalhadamente o problema da insuficiência cardíaca em Portugal a vários níveis: peso da síndrome, diagnóstico, tratamento e acompanhamento dos doentes. Para tal, são identificados e discutidos em detalhe os diferentes aspetos inerentes ao manejo da síndrome durante o processo assistencial, nas várias fases da doença e que incluem doentes hospitalizados e em ambulatório. De modo a otimizar a assistência médica prestada a estes doentes, são apontadas diversas soluções e estratégias a curto, médio e longo prazo com potencial para melhorarem a articulação e utilização dos recursos disponíveis. Pretendeu‐se desta forma destacar estratégias que, não se traduzindo num modelo único de melhoria, poderão ser adaptadas às diferentes especificidades regionais, de modo a aumentar o reconhecimento e a atenção prestada à insuficiência cardíaca em Portugal.
Heart failure is a syndrome with high prevalence, morbidity and mortality, but awareness of the disease is poor among the general public and policy makers. This document, which was prepared by a group of experts consisting of cardiologists, internists and general practitioners, aims to set out in detail the problem of heart failure in Portugal at several levels: burden of the disease, diagnosis, treatment and monitoring. To this aim, different aspects of the management of the various stages of the disease are identified and discussed in detail, covering both outpatients and hospitalized patients. In order to optimize the medical care provided to these patients, various short‐, medium‐ and long‐term solutions and strategies are put forward that have the potential to improve the integration and use of available resources. The intention is to highlight strategies that are not based on a single model but can be adapted to different regional circumstances, in order to increase awareness and improve management of heart failure in Portugal.
A insuficiência cardíaca (IC) é uma síndrome com elevada prevalência, morbilidade e mortalidade, que representa uma sobrecarga económica e social de grande magnitude. Porém, em Portugal tem sido alvo de pouca atenção, sofrendo de uma baixa notoriedade e sendo pouco reconhecida junto dos cidadãos e decisores políticos. Adicionalmente, ainda não houve por parte da comunidade médica uma reflexão coletiva que possa conduzir à organização do processo assistencial – passo fundamental para uma melhor gestão da síndrome e dos recursos – e ao consequente impacto positivo nos indicadores em saúde. Considerando a importância atual e futura da IC – em que se perspetiva um crescimento da sua prevalência e incidência –, torna‐se necessário incluí‐la como uma prioridade de saúde em Portugal e capacitar o Serviço Nacional de Saúde (SNS) para uma melhoria de desempenho, quer em termos clínicos quer no que concerne ao enquadramento organizativo e financeiro.
O presente documento pretende alertar para a necessidade urgente de priorização da IC na agenda da saúde, tendo em conta a prevalência atual e o seu aumento expectável a curto prazo, a elevada mortalidade e morbilidade a que está associada, e o fardo socioeconómico para doentes, famílias e sociedade. Pretende‐se ainda contribuir para a identificação das principais lacunas e propor soluções para as mesmas, tendo em vista uma otimização da articulação entre as diferentes partes envolvidas no diagnóstico, tratamento e acompanhamento destes doentes, a nível nacional.
Os autores dirigem esta reflexão à classe médica, sobretudo a envolvida na gestão dos doentes com IC (cardiologistas, internistas, intensivistas e especialistas de medicina geral e familiar [MGF]), e aos decisores em saúde, cujas deliberações podem afetar a atenção sobre a IC. Pretende‐se, igualmente, que esta publicação constitua uma referência norteadora de futuras iniciativas a desenvolver junto do público em geral, com o intuito de alertar e contribuir para um desejável despertar de consciências.
Os redatores do presente documento, médicos especialistas em cardiologia, medicina interna e MGF, desenvolvem a sua atividade no âmbito do SNS, em contexto hospitalar (incluindo serviços de urgência) e de cuidados de saúde primários (CSP). Sustentam as opiniões aqui expressas na sua experiência pessoal clínica e organizativa, apoiada naturalmente nos documentos de orientação elaborados pela European Society of Cardiology (ESC) e pelos American College of Cardiology/American Heart Association (ACA/AHA). Consensual, o documento é subscrito pelas Sociedades/Associações Científicas das principais especialidades envolvidas no tratamento da IC (Anexo 1).
A insuficiência cardíaca no mundo e em Portugal: o peso da síndromeA IC define‐se como uma síndrome causada por uma anomalia da estrutura e/ou da função cardíaca, conduzindo a um débito sanguíneo inadequado às necessidades metabólicas do organismo em repouso ou exercício1.
Resulta, na maioria dos casos, de um contínuo que se inicia pelos fatores de risco cardiovascular que surgem hoje de forma cada vez mais precoce, progredindo para a disfunção cardíaca. Esta pode ser assintomática numa fase inicial, surgindo posteriormente os sintomas2. Tipicamente, a síndrome evolui por surtos de agudização (descompensação da IC) que debilitam a condição clínica do doente, contribuem para o agravamento progressivo da IC e requerem assistência médica urgente. Este contínuo poderá ser interrompido a qualquer momento, de forma imprevisível, por um episódio de morte súbita, ou culminar em morte por falência de bomba.
A insuficiência cardíaca no mundoA prevalência da IC aumenta com a idade, sobretudo a partir dos 65 anos, fruto nomeadamente da maior ocorrência de hipertensão arterial (HTA) e de enfarte do miocárdio nestes escalões etários e também do aumento da sobrevida dos doentes após este último3. Com efeito, a IC afeta cerca de 1‐2% da população mundial e 6‐10% dos indivíduos com idade superior a 65 anos3,4. Globalmente, cerca de 26 milhões de adultos em todo o mundo sofrem de IC, o que é considerável quando comparado com os 32 milhões atingidos pelo cancro ou os 34 milhões com VIH/SIDA3. Adicionalmente, as mais recentes projeções indicam que a prevalência de IC aumentará em 25% até 20305.
Os episódios de descompensação requerem frequentemente o recurso ao serviço de urgência e o posterior internamento ou reinternamento dos doentes. Nos países desenvolvidos, a IC é responsável por 1‐4% de todas as hospitalizações3, sendo a primeira causa de internamentos na Europa e nos Estados Unidos da América (EUA) dos indivíduos com mais de 65 anos1. Aproximadamente 25% dos doentes são reinternados durante o primeiro mês, pós‐alta4,6.
Cada internamento representa um agravamento adicional da IC, contribuindo para o declínio da condição clínica do doente, até à ocorrência da sua morte. Na Europa, a mortalidade intra‐hospitalar por IC ronda os 7‐9%7, sendo atualmente superior à do enfarte agudo do miocárdio (EAM)8. A mortalidade aos seis meses após internamento por IC pode atingir os 27%9 e, aos 12 meses, pode atingir os 50% nos doentes internados em choque cardiogénico10. Mais de 50% dos doentes terão falecido cinco anos após o diagnóstico de IC1, o que representa uma taxa de sobrevivência inferior à de alguns tipos de cancro, como o da mama, próstata, cólon e leucemia3,11.
O peso económico da IC é muito substancial a nível mundial, representando nos EUA e na Europa 1‐3% do orçamento total da saúde. Em ambas as regiões, este é o diagnóstico ao qual está associada a maior sobrecarga económica dentre todas as doenças3. De facto, nos EUA os gastos devidos à IC são superiores ao dobro dos relativos à totalidade das neoplasias12. Adicionalmente, os custos dos internamentos são consideráveis, representando 68% do total da verba despendida com a IC nos EUA e na Europa13.
A insuficiência cardíaca em Portugal. Dos fatores de risco cardiovascular ao impacto socioeconómicoEm Portugal existe uma elevada prevalência dos fatores de risco cardiovascular. Vinte e quatro por cento dos portugueses são fumadores14 e 27,5% têm síndrome metabólica15. O nosso país é, entre os europeus, um dos que regista um aumento mais rápido da prevalência do excesso de peso e obesidade: atinge 53% dos portugueses entre os 18‐64 anos16. Como corolário, três milhões de portugueses têm diabetes ou alteração do metabolismo glucídico17. A HTA atinge 42% dos portugueses18 e em Portugal ocorrem cerca de 12 mil EAM por ano8.
A prevalência global de IC crónica foi estimada em 4,36% no estudo EPICA (1998‐2000), variando entre 1,36% na faixa etária dos 25‐49 anos e 16,14% nos indivíduos com mais de 80 anos19. Tendo em conta o envelhecimento da população registado nos últimos 20 anos, o número de doentes com IC em Portugal será hoje certamente superior ao determinado no referido estudo. Considerando os dados de prevalência por faixa etária obtidos naquele estudo e os dados do Census 2011, poderão existir actualmente cerca de 380000 doentes com IC no nosso país20.
O relatório «Portugal – Doenças Cérebro‐Cardiovasculares em números», de 2015, destaca a IC (enquanto diagnóstico principal) como a 2.ª maior fonte de produção hospitalar, responsável em 2014 por 182512 dias de internamento (cerca de 1,9 vezes mais dias do que o EAM) e 18588 doentes saídos, ou seja, doentes que tiveram alta após internamento por IC descompensada. A duração média do internamento por IC foi de 9,8 dias em 2014. Entre nós, a IC detém a mais alta taxa de mortalidade intra‐hospitalar dentre todas as doenças cérebro‐cardiovasculares, a qual ascende a 12,5%8.
Em Portugal, a IC é frequentemente apresentada sob a forma de diagnóstico secundário nos processos clínicos, pelo que o número real de doentes internados com IC é efetivamente superior ao reportado21. Com efeito, o relatório «Impacte do internamento dos doentes crónicos do SNS» da IASSIST Portugal mostra que o número de internamentos por IC cresceu em 33% entre 2004‐201222, sendo de admitir que estes números estarão subestimados, devido à deficiente codificação dos grupos de diagnóstico homogéneos (GDH) relativa à IC21. A taxa de internamento hospitalar por IC foi de 27,9/100000 habitantes, semelhante às verificadas no caso da diabetes (30,0/100000 habitantes), da asma (29,5/100000 habitantes) e da doença pulmonar obstrutiva crónica (DPOC) (29,4/100000 habitantes), algumas das epidemias do século XXI22,23. No entanto, em 2012 a taxa bruta de mortalidade foi superior para a IC (12,9%) comparativamente à diabetes (5,1%), à asma (0,8%) e à DPOC (7,5%). O mesmo se verificou em igual período para a taxa de readmissões aos 30 dias, também superior no caso da IC (14,6%), comparativamente com aquelas patologias (diabetes 8,2%, asma 5,1% e DPOC 14,0%)22.
A taxa de readmissões, principalmente aos 30 e aos 60 dias, tem aumentado, facto que tem sérias implicações económicas e assistenciais22. Segundo dados oficiais, em 1998 as hospitalizações por IC em Portugal tiveram um custo total aproximado de 24 milhões de euros24, idêntico ao relativo às hospitalizações por DPOC no mesmo ano (23 milhões de euros25). Quase 20 anos volvidos, tendo em conta a prevalência crescente da IC e o aumento da sofisticação da assistência médica, estima‐se que este custo seja hoje substancialmente superior.
O doente hospitalizado por IC é um grande consumidor de recursos, quer pela necessidade frequente de técnicas de diagnóstico onerosas quer ainda pelo custo elevado associado a alguns fármacos e dispositivos médicos ou a intervenções cirúrgicas23. Na realidade, estima‐se que os cuidados de saúde prestados a estes doentes tenham um custo muito superior àquele que lhes é atribuído pelo SNS.
Também as limitações físicas e psicológicas decorrentes da IC têm fortes implicações psicossociais (p. e., isolamento social, ansiedade, frustração e depressão), traduzindo‐se numa redução da qualidade de vida dos doentes e dos seus cuidadores26. Em Portugal, não existem dados quanto ao impacto preciso da IC no que concerne ao absentismo laboral e à perda de produtividade. Contudo, esta é mais uma dimensão relevante da IC pelas suas repercussões não apenas no sistema de saúde, mas também nas áreas social e económica.
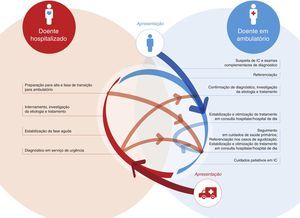
Os problemas relativos à insuficiência cardíaca em PortugalO desconhecimento da relevância da insuficiência cardíaca e a ausência de uma reflexão e ação conjuntaO problema primordial da IC no nosso país tem a ver com o facto de esta não ter sido ainda alvo de uma reflexão e ação conjunta por parte de todos os intervenientes na sua gestão (Figura 1), resultando no baixo reconhecimento da sua importância e das suas implicações por parte da população em geral profissionais de saúde e decisores.
Os fluxos assistenciais em torno da insuficiência cardíaca evidenciam a necessidade de equipas multidisciplinares, coordenadas, envolvendo os vários níveis do Sistema Nacional de Saúde e que assegurem o manejo integrado da síndrome e prestem cuidados médicos conforme as recomendações internacionais.
Abreviaturas IC: insuficiência cardíaca.
Também os dados oficiais relativos à IC em Portugal são limitados, não caracterizando a real evolução e gestão desta síndrome. Com efeito, o último e único estudo de prevalência efetuado até à data no nosso país tem cerca de 15 anos19, não havendo hoje dados sobre a evolução da prevalência e, de grande importância, sobre a evolução havida no diagnóstico e tratamento. Adicionalmente, a sua caracterização no Programa Nacional para as Doenças Cérebro‐Cardiovasculares, da Direção Geral de Saúde, encontra‐se incompleta, já que são desconhecidos dados relativos ao número de readmissões por IC e número total de admissões em urgências hospitalares. Importa ainda acrescentar que a produção hospitalar caracterizada neste relatório tem como base a codificação GDH que, tal como anteriormente referido, não captura o número real de doentes internados com IC21.
Ausência de um debate organizativo a nível da classe médica, inter e intraespecialidadesEntre a classe médica, a compreensão da real importância da IC é fragmentária, não existindo uma reflexão sobre o papel das diversas especialidades que lidam com esta entidade. Assim, será necessário o estabelecimento de um fluxo organizado do processo assistencial e uma definição clara das responsabilidades, de forma a garantir um suporte otimizado ao doente do início ao fim do seu percurso no sistema de saúde (Figura 1).
Os intervenientes principais na gestão assistencial desta síndrome são os especialistas de MGF, os cardiologistas, os internistas e os intensivistas. Os doentes com IC apresentam frequentemente múltiplas comorbilidades e, portanto, outros especialistas deverão, igualmente, desempenhar um papel importante na sua gestão clínica.
Assim, diferentes especialidades médicas intervêm em torno de um mesmo doente, tornando‐se essencial que a comunicação e articulação entre todas e entre os vários níveis dos cuidados de saúde seja eficaz. É facto assente que os doentes são mais bem tratados em programas de manejo integrado da síndrome e por equipas multidisciplinares dedicadas à IC1,27 (Figura 1).
Contudo, o fluxo de informação entre os diferentes níveis de prestação de cuidados de saúde é deficitário, apesar da existência da Plataforma de Dados para a Saúde (PDS). Como tal, a articulação entre os CSP e os cuidados hospitalares, nomeadamente os serviços de cardiologia e de medicina interna, bem como entre especialidades intra‐hospitalares, requer uma franca melhoria.
Ausência de um «processo assistencial de manejo integrado da insuficiência cardíaca» e deficiências ao longo do percurso no sistema de saúdeA ausência de um «processo assistencial de manejo integrado do doente com IC» devidamente organizado reflete‐se num conjunto vasto de deficiências ao longo do percurso destes doentes no sistema de saúde (Figura 1).
DiagnósticoEm Portugal, o diagnóstico é muitas vezes tardio, ocorrendo frequentemente só aquando do primeiro internamento, ao invés de ser efetuado precocemente pela MGF, o que se deve em muito à ausência de reconhecimento dos sinais e sintomas por parte dos doentes e/ou cuidadores, pouco alertados para a doença. A suspeita do diagnóstico estabelecido com base na clínica (por vezes adicionada do ECG e/ou radiografia do tórax) carece de comprovação objetiva da existência de disfunção cardíaca oriunda de outros exames complementares de diagnóstico: doseamento de peptídeos natriuréticos (BNP/NT‐proBNP) e/ou exames de imagem, sendo o ecocardiograma o mais acessível1,27.
A MGF não tem um acesso fácil aos exames complementares, nomeadamente ao doseamento dos biomarcadores (BNP ou NT‐proBNP) não comparticipados pelo SNS em ambulatório, os quais, dado o seu elevado valor preditivo negativo, evitariam falsos diagnósticos de IC e o recurso desnecessário à ecocardiografia, muito mais dispendiosa. A disponibilização destes doseamentos à MGF traduzir‐se‐ia numa melhoria assistencial, no sentido em que permitiria seguramente diagnósticos mais precoces, e numa redução dos custos advindos da repetição de exames, de diagnósticos errados e da referenciação incorreta para serviços hospitalares.
A ecocardiografia é hoje uma técnica de fácil acesso. Contudo, a falta de uniformização dos relatórios ecocardiográficos torna‐os inadequados para um diagnóstico correto em doentes com IC, sendo frequentemente omissos ou de difícil leitura por não‐cardiologistas, o que constitui um problema adicional a superar.
Tratamento no ambulatório e referenciaçãoAtualmente, ainda persiste alguma indecisão no seio de especialistas de MGF relativamente à iniciação e titulação da terapêutica farmacológica na IC. Existem também constrangimentos no que concerne à referenciação hospitalar e, reversamente, na articulação entre os hospitais e os CSP relativa ao retorno dos doentes à MGF após o evento agudo. De um modo geral, os profissionais de saúde especializados em IC escasseiam entre nós, assim como estruturas especializadas que possam prestar cuidados de proximidade nesta patologia e que permitam diagnosticar e tratar precocemente as descompensações da mesma. A oferta de programas de reabilitação cardíaca para os doentes com IC é igualmente diminuta27.
Fase aguda e internamentoAtualmente, tal como é o caso para o EAM, considera‐se fundamental que o tratamento da IC aguda seja iniciado o mais precocemente possível1. No entanto, as recomendações, baseadas na pouca evidência existente nesta área, permitem atuações díspares, baseadas fundamentalmente na experiência individual do médico, não existindo em Portugal um algoritmo de tratamento padronizado e sistematicamente aplicado, e/ou equipas adequadamente preparadas para o implementar nos serviços de urgência, medicina interna e cardiologia1.
Pré‐alta e fase vulnerávelEm Portugal, não existem ainda cuidados de transição organizados de forma sistemática. O correto planeamento da alta deve incluir, entre outros, a educação do doente e cuidador, a introdução e titulação adequada de todos os fármacos capazes de alterar o curso da doença, a transferência da informação e o agendamento de reavaliação precocemente em consulta hospitalar até às duas semanas após a alta e pela MGF na 1ª semana após a alta hospitalar, de forma a reduzir o risco de reinternamento e de morte durante esta fase vulnerável1. É ainda recomendada a referenciação dos doentes de maior risco a programas multidisciplinares de manejo integrado da IC e a programas de reabilitação cardíaca1.
Referenciação a programa multidisciplinar de manejo integrado da insuficiência cardíacaAs clínicas de IC têm cada vez maior relevância no processo assistencial de IC. Estas são constituídas por equipas multidisciplinares, envolvendo especialistas em IC (cardiologistas e/ou internistas e/ou especialistas de MGF e enfermeiros) e outros profissionais de saúde, farmacêuticos, dietistas, fisioterapeutas, psicólogos e assistentes sociais que promovem uma abordagem sistematizada da IC. Estas equipas mostraram ser custo‐efetivas e capazes de melhorar a qualidade de vida dos doentes, de reduzir os internamentos e a mortalidade1.
A adesão à terapêutica farmacológica e não farmacológica e a deteção precoce de descompensações são outros dos aspetos fundamentais a promover na fase estável. Para tal, é necessário implementar a educação dos doentes e dos cuidadores, tarefa habitualmente a cargo de enfermagem, a qual deverá também ser especializada em IC.
Outro aspeto essencial é a acessibilidade a estas estruturas, permitindo o tratamento precoce da descompensação em regime de hospital de dia, evitando o reinternamento e/ou o recurso ao serviço de urgência, minimizando os custos. O recurso à telemedicina para a gestão do doente em ambulatório poderá ser ponderado e revela‐se promissor, mas requererá ainda algum trabalho de investigação.
Contudo, é fundamental reconhecer que estas estruturas são escassas entre nós, tal como o é a enfermagem especializada em IC.
Reabilitação cardíacaIgualmente escassos, senão virtuais, são os programas de reabilitação cardíaca dirigidos aos doentes com IC em Portugal, apesar dos benefícios comprovados, das recomendações inequívocas para a referenciação e da existência de um apelo da Sociedade Portuguesa de Cardiologia à ação nesta área, como patente no documento publicado no website desta sociedade28.
Cuidados paliativos e de fim de vidaSerá ainda necessário refletir numa estratégia para a prestação de cuidados paliativos e de fim de vida aos doentes com IC, raramente contemplados no planeamento destas estruturas.
Estratégias para a melhoria da assistência médica aos doentes com insuficiência cardíaca em PortugalA fim de melhorar a assistência médica aos doentes com IC no nosso país, são necessárias medidas a curto, médio e longo‐prazo.
Sugestões de medidas a curto prazo:- 1.
A medida mais urgente a implementar para a modificação do panorama descrito será a união dos diferentes intervenientes em saúde para a constituição de uma «aliança», com o objetivo de tornar a IC uma prioridade de saúde e melhorar a sua gestão. Esta «aliança» deverá envolver:
- •
poder político e regulador, nomeadamente a Comissão de Saúde da Assembleia da República, o Ministério da Saúde, com o envolvimento particular de algumas das suas estruturas designadamente a Direção Geral de Saúde e a Coordenação das Doenças Cérebro‐Cardiovasculares;
- •
as sociedades científicas, nomeadamente as Sociedades Portuguesas de Cardiologia, de Medicina Interna, de Cuidados Intensivos;
- •
a Ordem dos Médicos e os colégios das várias especialidades envolvidas;
- •
a Ordem dos Enfermeiros;
- •
associações de doentes com IC;
- •
os media, enquanto meios para a informação e educação da população;
- •
a indústria farmacêutica e dos dispositivos médicos, enquanto parceiro para a melhoria das condições de saúde.
- •
- 2.
Implementação de um plano nacional para formação de profissionais de saúde em IC, nomeadamente médicos e enfermeiros, promovendo a sua especialização. Inclusão da IC no Plano Nacional de Saúde e elaboração de normas de orientação clínica (NOC), baseada nas recomendações fundamentais da ESC. As NOC deverão adaptar‐se ao contexto nacional e ter em conta o aumento da prevalência da síndrome nos próximos anos.
- 3.
Inclusão da IC como prioridade no «Programa Nacional para as Doenças Cérebro‐Cardiovasculares», já a partir da próxima edição (inclusive) e nos programas locais de saúde.
- 4.
Melhoria do diagnóstico precoce através da disponibilização do doseamento de NT‐proBNP aos CSP e da comparticipação pelo SNS.
- 5.
Criação de um «Boletim de IC» que permita um acompanhamento adequado do doente através do registo e transmissão da informação clínica, facilitando o acesso à mesma a todos os que participam na assistência a estes doentes.
- 6.
Promoção da partilha de boas práticas entre serviços de assistência aos doentes com IC (serviços de cardiologia, serviços de medicina interna, hospitais de dia, MGF).
- 1.
Implementação de uma campanha de informação e sensibilização sobre IC junto dos cidadãos, dos doentes, dos enfermeiros e dos médicos. Esta tarefa poderá ser conjugada com as iniciativas da ESC (através da Heart Failure Association) e pela Sociedade Portuguesa de Cardiologia, nomeadamente ao nível do seu Grupo de Estudos de IC. Sugere‐se que esta campanha inclua a divulgação de:
- •
Carta Europeia Para a Saúde do Coração;
- •
site heartfailurematters, tendo como alvos os doentes e os cuidadores.
- •
- 2.
Criação de um «processo assistencial de manejo integrado da IC» codificado e aplicável em todo o país, começando pela criação de protocolos de articulação técnico‐científica, entre agrupamentos de centros de saúde (ACES) e os centros hospitalares da respetiva área geográfica. Este processo implicará a criação de uma rede nacional de equipas multidisciplinares dedicadas ao tratamento integrado do doente com IC. Entre outras medidas, sugerem‐se a implementação dos hospitais de dia e o aumento da oferta de programas de reabilitação cardíaca para doentes com IC.
- 3.
Implementação de indicadores de desempenho relativos à assistência médica aos doentes com IC quer em termos da consulta externa quer de internamento, aplicáveis aos serviços hospitalares e à MGF. Para tal, poderão ser utilizados os performance measurements preconizados pela ESC e pela ACC/AHA29,30.
- 4.
Revisão dos GDH para a IC no que concerne à sua definição e atualização do seu valor bem como do da sessão de tratamento da IC em regime de hospital de dia.
- 5.
Padronização dos relatórios ecocardiográficos, promovendo uma maior homogeneidade a nível nacional, de forma a melhorar a qualidade da informação fornecida aos clínicos.
- 6.
Implementação de uma rede eficaz de cuidados paliativos que contemple os doentes com IC.
- 1.
Promoção da melhoria dos sistemas eletrónicos de partilha de informação clínica disponíveis, nomeadamente da PDS.
- 2.
Implementação de uma metodologia de recolha de dados, de forma a atualizar os dados epidemiológicos sobre a IC, permitindo um acompanhamento da progressão da síndrome e recolhendo, entre outros parâmetros, informação sobre qualidade de vida (com recurso a questionários padronizados) e impacto da síndrome em termos de absentismo laboral de doentes e cuidadores.
A insuficiência cardíaca constitui um grave problema de saúde pública em Portugal, dadas as suas elevadas prevalência, morbilidade e mortalidade e o considerável impacto que representa do ponto de vista económico.
Pela grande diversidade nacional no que concerne à prestação da assistência aos doentes com IC, quer a nível hospitalar quer a nível dos cuidados primários, não foi ambição do presente trabalho sugerir um modelo único de melhoria. Ao invés, será necessário definir e implementar estratégias que atentem às especificidades regionais, de modo a otimizar os recursos existentes e a articulação dos mesmos.
Existe entre a comunidade portuguesa de profissionais de saúde que se dedicam à IC uma inadiável vontade de mudança. Este documento, redigido por um conjunto de peritos, pretendeu analisar o problema, identificar as deficiências e propor soluções para um aumento do reconhecimento da necessidade de agir, priorizando a gestão desta síndrome no contexto de saúde nacional.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interesseNenhum dos autores tem conflitos de interesse a declarar no que concerne o conteúdo deste documento.
O presente trabalho recebeu uma bolsa não condicionada por parte da Novartis.
Posição de peritos subscrita pelo Grupo de Estudos de Insuficiência Cardíaca da Sociedade Portuguesa de Cardiologia; Núcleo de Estudos de Insuficiência Cardíaca da Sociedade Portuguesa de Medicina Interna (SPMI); Colégio da Especialidade de Medicina Geral e Familiar da Ordem dos Médicos; Núcleo de Estudos de Doenças Cardiovasculares em Medicina Geral e Familiar e Núcleo de Enfermagem em Cardiologia da Sociedade Portuguesa de Cardiologia.
| Grupo de Estudos de IC da SPC |
| Cândida Fonseca (coordenadora) |
| Dulce Brito |
| Susana Costa |
| Núcleo de Estudos de IC da SPMI |
| Paulo Bettencourt (coordenador) |
| César Lourenço |
| Inês Araújo |
| Irene Marques |
| Joana Pimenta |
| Jorge Mercier |
| Pedro Morais Sarmento |
| Núcleo de Enfermagem em Cardiologia da SPC |
| Manuel Belo Costa (Coordenador) |
| Madalena Carvalho |
| Susana Quintão |
| Marisa Serrano |
| Ana Catarina Bastos |
| Colégio da Especialidade de Medicina Geral e Familiar da Ordem dos Médicos |
| José Maria da Silva Henriques (Presidente) |
| Anabela Pimentel Lopes Cunha Vaz |
| Ângela Maria de Oliveira Teixeira |
| António Nelson Gomes Rodrigues |
| Lénia Isabel de Gouveia Olim |
| Maria de Lourdes Sousa Tavares Da Silva |
| Maria Luciana Gomes Domingues Couto Carvalho |
| Maria Pacheu Catanho Patrício |
| Noélia Rubina Correia Sousa Costa |
| Pedro Camilo de Araújo Lima de Vasconcelos |
| Núcleo de Estudos de Doenças Cardiovasculares em MGF |
| Maria Helena Febra (Coordenadora) |
| Maria Teressa Libório |
| Maria Helena Oliveira |
| Carolina Resende |
| Paula Oliveira |