As doenças cerebrovasculares têm sido desde há largos anos a principal causa de morte em Portugal. Apesar das intervenções que têm sido levadas a cabo a nível do tratamento da hipertensão e concomitante diminuição da mortalidade que lhe é atribuída, o gradual envelhecimento da população e o aumento da prevalência de fibrilhação auricular têm evitado que o número de acidentes vasculares cerebrais atingisse os números desejáveis. Os autores fazem uma revisão do panorama nacional desta realidade e propõem um plano de intervenção.
Cerebrovascular disease has long been the leading cause of death in Portugal. Despite improvements in the treatment of hypertension and the resulting decrease in associated mortality, the progressive aging of the population and increased prevalence of atrial fibrillation have prevented the incidence of stroke from falling as much as desired. The authors review the evidence on the situation in Portugal and propose an intervention plan.
De acordo com o relatório da Direção Geral de Saúde de 2008, as doenças do aparelho circulatório continuam a ser a principal causa de mortalidade no nosso país1, correspondendo a 32,3% dos óbitos. Trata-se de quase 40% mais do que a segunda causa de morte, ou seja, o conjunto de todas as doenças neoplásicas, responsável por 23,5%. Porém, contrariamente aos restantes países europeus, em que a maior fatia corresponde à cardiopatia isquémica, no nosso país as doenças cerebrovasculares são as principais responsáveis por esses números, contribuindo com 13,9% dos óbitos.
Desde há algumas décadas, tem sido dado especial ênfase ao diagnóstico e controlo da hipertensão arterial. Apesar de razoável sucesso, com melhoria dos nossos valores relativamente ao passado, continuamos longe da completa resolução da situação. Porém, fruto dessa circunstância e apesar das doenças cerebrovasculares continuarem a ser a principal causa de mortalidade, assistimos a uma mudança no padrão dos acidentes vasculares cerebrais (AVC) observados no território nacional, com um crescente reconhecimento da fibrilhação auricular (FA) como uma interveniente principal no processo. Esta é a arritmia cardíaca mantida mais prevalente2, podendo ocorrer em até 25% da população acima dos 40 anos durante o decurso da vida e está associada a um aumento marcado da incidência de tromboembolismo cerebral e sistémico3. Além disso, os acidentes cerebrovasculares em doentes com FA têm maior mortalidade (50% ao final de um ano)4 e são habitualmente extensos e incapacitantes5. Estudos recentes ao nível do nosso país mostram que a taxa de diagnóstico desta arritmia é francamente insatisfatória6 e que, mesmo quando na presença do diagnóstico, os doentes, frequentemente, não recebem o tratamento adequado7.
O real conhecimento desta situação, assim como uma intervenção focada de toda a comunidade médica, incluindo cardiologistas, neurologistas, internistas e médicos de medicina geral e familiar, bem como de todos os restantes profissionais de saúde, reveste-se da maior importância para travar o curso dos acontecimentos.
Hipertensão arterial em PortugalEvolução do diagnóstico e controlo nos últimos anosO Estudo Epidemiológico de Prevalência da Síndrome Metabólica na População Portuguesa (VALSIM) decorreu entre abril de 2006 e novembro de 2007, com o apoio do Centro Nacional de Coleção de Dados em Cardiologia (CNCDC) da Sociedade Portuguesa de Cardiologia. Esse estudo, de carácter transversal, envolveu 16 856 participantes acima dos 18 anos avaliados nos cuidados de saúde primários (envolvendo 719 médicos de família representativos de todas as regiões de Portugal), a prevalência de hipertensão arterial ajustada à idade e género foi 42,6%8. Além disso, tendo em conta alguma variabilidade regional na prevalência e tratamento, verificou-se que em cerca de 10% dos indivíduos hipertensos não foi iniciada terapêutica farmacológica (esta cifra atingiu valores de mais de 50% nos indivíduos com menos de 30 anos) e que a percentagem de doentes sob monoterapia foi de 47,6%. Estes valores estão bastante acima da média europeia, demonstrando que a inércia terapêutica ainda é muito prevalente entre nós.
No Estudo Epidemiológico de Avaliação do Risco de Doença Cardiovascular em Portugal (AMALIA), realizado através de entrevistas no domicílio a 38 893 indivíduos com idade igual ou superior a 40 anos, a prevalência de hipertensão autorreferida foi de apenas 23,5%9. Comparativamente ao estudo anterior, e apesar da ausência de faixas etárias jovens, os valores foram mais baixos, o que pode ser explicado pelo método utilizado (um questionário) e pelo muito frequente desconhecimento da presença desta alteração por parte da população. Desta forma, estes números referem-se apenas aos indivíduos a quem já havia sido previamente detetada hipertensão arterial e o quiseram declarar, deixando de fora todos aqueles que, apesar de hipertensos, não o reportaram apesar de terem conhecimento de tal ou que não o fizeram por desconhecimento e ausência de controlo tensional.
A questão do conhecimento da hipertensão foi analisada por Pereira et al. numa amostra de 2310 portugueses com idade igual ou superior a 18 anos, selecionados aleatoriamente na população do Porto entre 1999-2003. A prevalência de hipertensão arterial medida no domicílio dos participantes foi de 46,7% no sexo masculino e 42,7% no feminino10. O conhecimento prévio deste diagnóstico foi de apenas 41,3% nos homens e 58,9% nas mulheres. Concomitantemente, só 60,2-71,7% dos participantes que sabiam ser hipertensos se encontravam medicados e, destes, apenas 23,0-22,8% estavam controlados (referindo-se os primeiros valores ao sexo feminino e os últimos ao masculino).
O estudo Prevalência, Conhecimento, Tratamento e Controlo da Hipertensão em Portugal (PAP) incluiu 5023 adultos, representativos de todo o território português, avaliados entre março de 2003 e fevereiro de 2004. Nele foram observados números semelhantes para a prevalência e conhecimento da hipertensão arterial. Porém, a prevalência de hipertensos tratados e controlados foi ainda mais baixa que no estudo previamente discutido: 39,0 e 11,2%, respetivamente11.
Apesar de ainda apresentar números preocupantes, a evolução do panorama nacional tem sido favorável. Uma revisão sistemática recentemente publicada mostra que a prevalência de hipertensão arterial em Portugal diminuiu nos adultos de meia (58,3 para 49,1% no sexo masculino e 51,5 para 42,3% no feminino) e terceira idades (96,4 para 74,5% no sexo masculino e 89,6 para 67,6% no feminino), no período de 1990-200512. A prevalência do autoconhecimento aumentou 0,4% por ano, no mesmo período. Os valores médios de tensão arterial sistólica e diastólica registaram uma diminuição entre 1975-2005, sendo que nos idosos do sexo masculino os valores de tensão arterial sistólica diminuíram em média 22mmHg e no sexo feminino 32mmHg. Porém, os autores observam que apesar da evolução favorável, os valores do nosso país ainda se encontram acima da média dos países da Europa Ocidental.
A problemática do salUma investigação de Polónia et al. comprovou o elevado consumo de sal no nosso território. Nesta, foi avaliada a excreção de sódio na urina das 24 horas (sem alteração prévia do contexto dos hábitos alimentares habituais) em 426 participantes, com uma idade média de 50±22 anos, pertencentes a quatro grupos populacionais: estudantes universitários, operários fabris, familiares de doentes com eventos cerebrovasculares recentes e doentes hipertensos. O valor extrapolado de consumo médio diário de sal foi 12,3g/dia (não se encontrando diferenças significativas entre os quatro grupos estudados)13, ou seja, o dobro do recomendado por organizações internacionais14.
No seguimento deste trabalho e dado que no tercil com maior consumo de sal se registava também maior consumo de pão, foi avaliado o conteúdo de sal na panificação portuguesa e comparado com a de outros seis países. Detetou-se uma média de 19,2g de sal por kg de pão, ou seja, 53% mais que no grupo de controlo. A partir de então foram tomadas uma série de medidas visando a educação da população de modo a frenar o consumo excessivo desta substância15,16. Estabeleceram-se ainda contactos com os produtores alimentares, autoridades de saúde e governo. Em março de 2009 foi aprovada no Parlamento português uma lei definindo o limite máximo de 1,4g/100g para teor de sal adicionado ao pão após a sua confeção, bem como a necessidade de apresentar a quantidade relativa e absoluta de sal por percentagem do produto e por porção/dose, na rotulagem de alimentos pré-embalados17.
Outra possível fonte de sódio na dieta (apesar de o anião associado ao sódio neste caso ser o bicarbonato e não o cloro, o que parece estar associado a diferentes efeitos) seria em teoria a água gaseificada. Porém, um pequeno estudo com 17 participantes divididos por dois grupos (Água das Pedras vs Água Vitalis), não cego e submetido a cross-over ao final de sete semanas em cada braço terapêutico (com um intervalo de seis semanas para washout), mostrou que o consumo diário de 500ml de Água das Pedras não tinha qualquer tipo de efeito na tensão arterial18.
Face à sua recente implementação, ainda teremos que aguardar alguns anos de forma a poder observar o real efeito destas medidas para controlo do consumo de sal na prevalência de hipertensão arterial e número de AVC ocorridos no território.
Acidente vascular cerebral em Portugal: a recente mudança do panoramaA mortalidade por doença cerebrovascular tem vindo a diminuir nos últimos anos, muito provavelmente fruto do aumento do conhecimento e tratamento dos casos de hipertensão arterial, assim como da melhoria geral progressiva dos cuidados de saúde. Os números relativos ao ano de 1996 mostram que 22,9% das mortes em indivíduos abaixo dos 65 anos tinham ocorrido devido a AVC19. Na estatística de 20081, já englobando toda a população e não apenas os indivíduos com menos de 65 anos, os números rondaram os 13,9%. Apesar de não serem diretamente comparáveis, ilustram, de alguma forma, a diminuição que se tem vindo a verificar.
Paralelamente a essa diminuição, tem-se assistido a uma mudança no tipo de acidentes vasculares cerebrais que são admitidos nas unidades de AVC. Num estudo retrospetivo englobando todos os doentes internados nas enfermarias de um hospital universitário com o diagnóstico de AVC isquémico no primeiro trimestre de 2011, Cunha detetou que cerca de 37,3% (91) eram de etiologia cardioembólica, contrariamente aos cerca de 15-20% que se observavam no passado20. De entre estes, 94,5% (86) foram devidos a FA, sendo que em 83,7% (72) destes o diagnóstico de FA já era conhecido previamente e que em apenas 34,7% (25) se encontravam medicados com anticoagulantes.
Sabe-se que a FA aumenta de prevalência à medida que a idade avança2. Assim, o panorama mundial relativamente a esta arritmia tem vindo gradualmente a mudar, fruto do progressivo aumento da esperança de vida. Uma análise recente das causas de morte em 187 países entre 1980-2010, parte do Global Burden of Disease Study 2010, mostrou um aumento de 233,9% na mortalidade atribuível à FA entre 1990-201021.
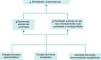
Será lícito considerar que nos encontramos numa época de mudança de paradigma relativamente aos AVC, com diminuição daqueles que são atribuíveis à hipertensão não tratada ou descontrolada e aumento progressivo daqueles devidos ao embolismo cardíaco (Figura 1).
Fibrilhação auricular em PortugalPrevalência e comorbilidadesA prevalência de FA (e flutter auricular) não era conhecida até à realização do estudo «Prevalência de Fibrilhação Auricular na população portuguesa com 40 ou Mais Anos» (FAMA)6. Este estudo, englobando 10 447 participantes residentes nas várias regiões de Portugal, selecionados aleatoriamente e submetidos à realização de um eletrocardiograma e questionário no seu domicílio, mostrou uma prevalência de 2,5% nesta faixa etária. Face à muito frequente coexistência de fibrilhação e flutter auricular e ausência de diferença no risco tromboembólico22 ou na terapêutica preconizada para prevenção do mesmo, foram pesquisadas as duas patologias. Porém, o número detetado de casos de flutter foi muito reduzido (cerca de 12) e se removido da análise o valor estimado de prevalência cairia apenas 0,1%.
A variação de prevalência de FA de acordo com as faixas etárias reproduziu os valores encontrados noutras séries2. Antes dos 50 anos a prevalência foi de 0,2%, permanecendo nos 1,0 e 1,6% dos 50-59 e 60-69 anos, respetivamente. A partir dessa classe etária a prevalência subiu acentuadamente, atingindo os 6,6% dos 70-79 anos e chegando aos 10,4% na classe seguinte. Apesar de não haver diferenças na prevalência entre ambos os sexos, a FA foi mais prevalente no sexo feminino acima dos 80 anos e mais prevalente no sexo masculino entre os 70-79.
Este estudo permitiu também conhecer dados de capital importância relativamente às comorbilidades neste grupo de pacientes: a hipertensão arterial foi um preditor independente de FA e estava presente em 71,0% dos doentes com FA, comprovando a forte associação entre as duas entidades23. A prevalência de AVC nos indivíduos com FA, tal como esperado, foi superior, em cerca de três vezes, aos restantes indivíduos (14 versus 5%; p<0,001)6.
Profilaxia de tromboembolismo a nível nacionalDa população de doentes com FA analisada no estudo FAMA, apenas 61,7% (161 dos 261) tinham diagnóstico previamente conhecido de FA. De entre aqueles com FA e assumindo as suas idades, presença de HTA, bem como a elevada prevalência de fatores de risco, somos levados a pressupor que os scores de risco de CHADS2 e CHA2DS2-VASc seriam, só por si, uma indicação para a anticoagulação oral. Porém, apenas 37,8% se encontravam anticoagulados, o que reflete a baixa intervenção a nível da profilaxia tromboembólica em doentes com FA a nível nacional. Desta forma, segundo os autores, «uma explicação plausível para uma taxa tão alta de AVC poderia ser a existência na população portuguesa de uma presença elevada, diagnosticada ou não, de FA, com uma taxa reduzida de utilização de terapêutica anticoagulante».
Algumas destas noções obtidas no estudo FAMA foram validadas posteriormente, à escala da realidade hospitalar, numa investigação de doentes admitidos consecutivamente num serviço de medicina interna de um hospital central, entre outubro de 2006 a outubro de 2007, com o diagnóstico de fibrilhação ou flutter auricular à data de alta7.
Esta população possuía uma idade média de 77±10 anos, o que só por si e mesmo na ausência de qualquer outro fator de risco do score de CHADS2 ou CHA2DS2-VASc conferia uma indicação para anticoagulação oral. Aplicando a classificação presente nas recomendações conjuntas de 2006 para o tratamento de doentes com FA do American College of Cardiology, American Heart Association e European Society of Cardiology24, 126 (81,3%) dos doentes avaliados apresentavam risco elevado e os restantes 29 doentes risco moderado para tromboembolismo (presença de um fator de risco moderado, sendo que hoje em dia todos estes fazem parte ou do score de CHADS225 ou CHA2DS2-VASc26). Apesar da indicação para anticoagulação ter sido identificada em 70,6% dos doentes estratificados como possuindo risco elevado, só 51,6% destes foram medicados de tal forma.
Este estudo enfatiza que, nessa altura, mesmo a nível hospitalar, a indicação para anticoagulação oral não era identificada em até 30% dos doentes com FA de alto risco tromboembólico e que mesmo quando esta era identificada quase metade não recebia o tratamento adequado.
Importância da adequada profilaxia do tromboembolismo em doentes com fibrilhação auricularClassificações de risco clínico e recomendações da Sociedade Europeia de Cardiologia e outros grupos internacionais.
Está atualmente recomendado que a decisão relativa à realização ou não de profilaxia de tromboembolismo num dado paciente com FA se baseie em classificações clínicas, constituídas pela presença de fatores de risco clínico, facilmente pesquisados numa breve anamnese. As classificações atualmente preconizadas a nível da Europa27 e América do Norte28 são o CHA2DS2VASc e o CHADS2, respetivamente, e encontram-se ilustradas na Tabela 1. A decisão de anticoagular, ou não, um paciente baseia-se no risco expectável de tromboembolismo que este apresenta (Tabela 2).
Composição das classificações de risco recomendadas pela European Society of Cardiology e American College of Cardiology/American Heart Association/Heart Rhythm Society para a orientação da profilaxia de risco tromboembólico em doentes com FA não-valvular
| C | «Congestive Heart Failure» | C | «Congestive Heart Failure» – Insuficiência cardíaca congestiva ou fração de ejeção do ventrículo esquerdo ≤40% |
| H | «Hypertension» | H | «Hypertension» |
| A | «Age» – Idade ≥75 anos | A2 | «Age» – Idade dos 65 aos 74 anos ou ≥75 anos |
| D | Diabetes mellitus | D | Diabetes mellitus |
| S2 | «Stroke or prior TIA» – AVC ou AIT prévio | S2 | «Stroke or prior TIA» – AVC ou AIT prévio |
| V A S c* | VASc – doença vascular – definida como tendo pelo menos um dos seguintes: enfarte agudo do miocárdio, doença arterial periférica e placas complexas na aorta | ||
| * O sexo feminino também é considerado um fator de risco nesta classificação |
Fontes: Camm et al.27; Fuster et al.28. Nota: de acordo com as recomendações da European Society of Cardiology27 a presença de um score de CHA2DS2-VASc de 2 é indicação para anticoagulação oral, salvo se contraindicado. Perante a presença de um score de 1 a anticoagulação oral deve ser considerada, de acordo com o risco de complicações hemorrágicas e preferência do doente. Se o score for de zero, não está recomendada qualquer terapêutica.
Nas recomendações do American College of Cardiology/American Heart Association/Heart Rhythm Society28 a interpretação em termos de pontuação é semelhante, embora baseada no mais conservador score de CHADS2.
Como ressalva, reforçam-se ainda as duas seguintes noções: a decisão de anticoagular ou não um doente com FA não valvular baseia-se nestes scores e não no tipo de FA em questão (paroxística, persistente ou permanente). A profilaxia de tromboembolismo no flutter auricular deve ser realizada exatamente da mesma forma que na FA.
Risco anual estimado de AVC ou embolismo sistémico, na ausência de profilaxia de tromboembolismo, em indivíduos com FA não valvular de acordo com as classificações de CHA2DS2-VASc e CHADS2
| CHADS2 | Risco anual estimado25 | CHA2DS2-VASc | Risco anual estimado26 |
| 0 | 1,9% | 0 | 0 |
| 1 | 2,8% | 1 | 0,7% |
| 2 | 4,0% | 2 | 1,9% |
| 3 | 5,9% | 3 | 4,7% |
| 4 | 8,5% | 4 | 2,3% |
| 5 | 12,5% | 5 | 3,9% |
| 6 | 18,2% | 6 | 4,5% |
| 7 | 10,1% | ||
| 8 | 14,2% | ||
| 9 | 100%* |
N.B.: taxas extraídas dos artigos originais de validação dos scores de CHADS2 e CHA2DS2-VASc25,26. Dado que se tratam de taxas anuais, sugere-se que seja tida em conta a esperança de vida do paciente de forma a apurarmos qual o risco de vir a padecer de um evento se não tratado.
Existe também uma classificação de risco hemorrágico, o HAS-BLED, que deve ser utilizada como um elemento moderador da decisão terapêutica29. Porém, dado de que o HAS-BLED partilha várias comorbilidades com as classificações de CHA2DS2-VASc e CHADS2, é frequente que grande parte dos doentes de risco tromboembólico mais elevado tenha também um risco hemorrágico aumentado. Nesses casos deve ser selecionada uma opção de baixo risco hemorrágico como alguns dos novos anticoagulantes ou, eventualmente, o encerramento percutâneo do apêndice auricular esquerdo. Está hoje em dia demonstrado que a decisão de não anticoagular um doente, medicando-o em alternativa com um antiagregante face à crença de menor risco hemorrágico por parte destes agentes, é errada, dado que a proteção de eventos tromboembólicos é muito menor (3-5 vezes) e o risco hemorrágico é sobreponível, tal como demonstrado com no estudo Apixaban Versus Acetilsalicylic Acid to Prevent Stroke in Atrial Fibrillation (AVERROES)30 ou com os antagonistas da vitamina-K no Birmingham Atrial Fibrillation Treatment of the Aged study (BAFTA)31.
AnticoagulantesExistem desde há poucos anos três novas opções (dabigatran, rivaroxaban e apixaban) no campo dos anticoagulantes para a prevenção de tromboembolismo na FA não valvular que demonstraram algumas vantagens relativamente à varfarina. Dado não ser este o principal enfoque deste artigo, serão apenas muito breve e resumidamente mencionadas.
O facto de não necessitarem de controlo dos níveis terapêuticos através de análises sanguíneas e de terem um perfil de interações (farmacológicas e alimentares) muito mais favorável, foram as vantagens que motivaram bastante expetativa relativamente aos ensaios de fase 3 utilizando a varfarina como comparador32–34.
Apesar de algumas particularidades observadas, específicas a um ou outro fármaco, quando analisamos em bloco os mais de 50 000 participantes nos ensaios com estes novos anticoagulantes são demonstradas vantagens relativamente à varfarina em quase todos os endpoints avaliados. Assim, nestas meta-análises35–38 foi observada diminuição da mortalidade, diminuição de AVC ou embolismo sistémico, diminuição de AVC hemorrágico, menos hemorragias intracranianas e hemorragias gastrointestinais.
Papel do encerramento percutâneo do apêndice auricular esquerdoO facto de a maioria dos trombos na FA se formar no apêndice auricular esquerdo (pensa-se que tal ocorra em até cerca de 90%39) levou a que se equacionasse outro tipo de opções terapêuticas para travar o tromboembolismo. No estudo The Watchman Left Atrial Appendage System for Embolic Protection in Patients With AF (PROTECT-AF) mostrou-se que o encerramento percutâneo do apêndice auricular esquerdo através do dispositivo Watchman® possuía um semelhante perfil de eficácia (ou seja, não inferioridade) quando comparado com a varfarina40. Desta forma, torna-se uma opção lícita a considerar como alternativa nos doentes que apresentam contraindicações à anticoagulação27.
Em Portugal existem já alguns centros a realizar este procedimento. Faustino et al. demonstraram a sua experiência inicial num pequeno grupo de 22 doentes com risco elevado de tromboembolismo (CHADS2 3,2±0,9 e CHA2DS2-VASc 4,7±1,4) onde se registou uma baixíssima taxa de complicações intraprocedimento (um pseudoaneurisma femoral, três hematomas femorais e duas pequenas hemorragias orofaríngeas resolvidas com tratamento conservador)41. Um dos doentes desenvolveu ainda um trombo numa das superfícies do disco controlado com um curto curso de terapêutica médica. Nenhum dos doentes apresentou fenómenos embólicos sistémicos ou AVC durante um período de 12±8 meses, um valor bem abaixo do previsto de acordo com o score CHADS2 da amostra (6,7±2,2%).
As decisões limite e receios não justificados na profilaxia tromboembólicaNo estudo previamente discutido, da autoria de Dores et al., 19,0% dos doentes com indicação formal para anticoagulação oral por serem de alto risco não terão sido anticoagulados face à eventual presença de uma contraindicação formal: em 26% uma discrasia hemorrágica prévia, em 16% alcoolismo, em 16% doença renal e 13% por impossibilidade do controlo do INR7. Nos restantes 29,4% não foi apresentada qualquer justificação para a ausência desse tratamento. Atendendo ao estado atual do conhecimento e terapêutica, no momento presente quase todos os doentes de alto risco podem ser efetivamente protegidos e as contraindicações contornadas, ou por utilização dos novos anticoagulantes orais (nos doentes em que havia dificuldade do controlo do INR) ou por encerramento percutâneo do apêndice auricular esquerdo (naqueles com risco hemorrágico demasiadamente elevado, contraindicado a anticoagulação). Relativamente à doença renal crónica, está atualmente demonstrado que é não só um fator de risco hemorrágico, mas também um fator de risco tromboembólico42–44. O benefício da anticoagulação com varfarina nestes doentes foi demonstrado num registo dinamarquês com centenas de milhares de doentes com FA. Nesse mesmo registo, a aspirina, frequentemente selecionada para este tipo de doentes, mostrou-se ineficaz e com risco hemorrágico semelhante à varfarina. Nos ensaios com os novos anticoagulantes foram estudados indivíduos até níveis de clearance de 25-30ml/min, pelo que neste caso estes novos anticoagulantes também poderão ser considerados uma opção. Porém, abaixo desse nível, a varfarina é o único fármaco com evidência favorável a suportar a sua utilização42.
Além da questão da insuficiência renal, existem ainda algumas situações de práticas comuns, mas que não são baseadas em qualquer tipo de evidência, podendo mesmo ser deletérios para o próprio doente. Pensa-se frequentemente que a aspirina é mais segura que os anticoagulantes orais. Tanto no estudo AVERROES (apixabano versus aspirina)30, como no registo dinamarquês previamente referido e no BAFTA (varfarina versus aspirina)31 se demonstrou que a incidência de hemorragias foi igual para os dois tratamentos, com menor eficácia da aspirina na prevenção de AVC e eventos embólicos.
Além deste motivo, a outra razão frequente que leva a que os anticoagulantes sejam frequentemente preteridos é o receio de complicações hemorrágicas face ao risco elevado de queda que existe nos idosos. Porém, está demonstrado que seriam necessárias 295 quedas para que fosse ultrapassado o benefício da anticoagulação num doente com score de CHADS2=2-345.
Importância da deteção precoce da fibrilhação auricularFace a toda a diversidade de opções terapêuticas que nos permitem abordar a quase totalidade dos pacientes, atendendo às suas especificidades, podemos afirmar que nos encontramo-nos numa época privilegiada para adequadamente proteger esta população.
Os autores do estudo FAMA comentaram que face à «elevada mortalidade por AVC em Portugal e assumindo-se que a FA está na base de 15% destes acidente3, considerou-se que o conhecimento da prevalência de FA nas diversas faixas etárias poderia ser importante não só na melhoria do nível de controlo desta arritmia, como na prevenção dessas complicações vasculares». Se atendermos aos números mais recentes20, a importância do conhecimento dos casos em risco e seu tratamento reveste-se ainda de maior significado.
Assim, um dos grandes entraves para atingir tal objetivo poderá mesmo ser o desconhecimento da presença do diagnóstico, que tal como ilustrado no estudo pré-citado é bastante prevalente. Esta investigação demonstrou que o aumento da idade e do índice de massa corporal, hipertensão arterial e ausência de prática de exercício físico foram preditores independentes da presença desta arritmia. De destacar que além de terem maior prevalência de FA, os indivíduos mais idosos e hipertensos têm também um risco tromboembólico mais aumentado, sendo que são estes que têm ainda maior benefício do diagnóstico atempado6.
Se atendermos ao facto de que esta arritmia é frequentemente assintomática e que muitas vezes a primeira apresentação é um AVC, a melhor maneira de não falhar o seu diagnóstico poderá ser a realização de rastreios sistemáticos. Seria importante que fossem universais a partir de certa idade, e que, face ao seu risco aumentado, em alguns grupos de risco fossem repetidos com alguma periodicidade. No Reino Unido estão atualmente em desenvolvimento programas deste tipo. Uma das hipóteses em estudo será a medição rotineira do pulso a nível do médico família nos utentes acima dos 65 anos e posterior realização de eletrocardiograma nos casos com pulso irregular46. A efetividade desta estratégia de rastreio encontra-se atualmente também em avaliação numa iniciativa em Espanha47.
Porém, dado que no nosso país existe uma grande franja da população que não tem ou não recorre frequentemente ao médico de família, outras opções deverão ser consideradas para complementar essa lacuna: a realização de um rastreio global por eletrocardiograma em idades chave (a cada cinco ou dez anos a partir dos 65 anos) ou mesmo a instalação de sistemas automáticos de medicação da pulsação (e deteção de ritmos irregulares) em farmácias, instituições de saúde ou locais de grandes concentrações humanas, como centros comerciais e estruturas desportivas. Num pequeno estudo alemão, o eletrocardiograma mostrou elevada capacidade diagnóstica, detetando FA previamente desconhecida em sete de 132 participantes com média de idades 64 anos e possuindo algumas combinações de comorbilidades de risco (hipertensão, diabetes, etc.)48.
Em casos de elevada probabilidade de prevalência da arritmia poderão mesmo ser equacionados os sistemas de registo eletrocardiográfico contínuo de 24 horas ou mesmo por períodos mais prolongados.
ConclusõesA deteção e o controlo da hipertensão arterial têm sido e devem manter-se uma prioridade, pois os níveis alcançados não são ainda os ideais, encontrando-se mesmo algo abaixo da generalidade dos países da Europa.
Contrariamente, a FA como causa de mortalidade cerebrovascular pode ter vindo a ser negligenciada no nosso país, contribuindo para a manutenção de uma elevada incidência da mortalidade de causa cerebrovascular.
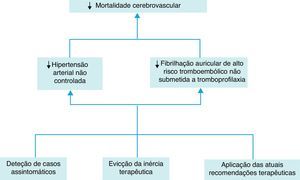
Face ao esperado aumento da idade média da nossa população até 2025, será de esperar um aumento não só desta arritmia, mas também dos AVC que lhe poderão ser atribuídos. De forma a evitar que tal aconteça será importante traçar um plano de intervenção fortemente apoiado nas três seguintes linhas: deteção de casos assintomáticos, evicção da inércia terapêutica e aplicação das recomendações terapêuticas no que concerne à profilaxia tromboembólica nos doentes de risco (Figura 2).
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.