Os autores apresentam um caso clínico de um homem de 68 anos com clínica de insuficiência cardíaca predominantemente direita, no contexto de estenose aórtica grave associada a hipertensão pulmonar. Concomitantemente, foi diagnosticada anemia que, após estudo endoscópico, se concluiu ser secundária a angiodisplasias intestinais, tendo sido feito o diagnóstico de síndrome de Heyde.
Após cirurgia de substituição valvular houve resolução do quadro, com melhoria dos sintomas de insuficiência cardíaca prévia e estabilização dos valores de hemoglobina.
Com este caso pretende‐se mostrar a necessidade do conhecimento de associações menos frequentes na estenose aórtica grave para uma atuação terapêutica imediata e adequada.
The authors present the case of a 68‐year‐old man with predominantly right heart failure in the context of severe aortic stenosis associated with pulmonary hypertension. Anemia was diagnosed which, after endoscopic study, was considered to be secondary to angiodysplasia and a diagnosis of Heyde syndrome was made.
After valve replacement surgery the patient's heart failure improved and hemoglobin levels stabilized.
We present this case to show the need to recognize less common associations of severe aortic stenosis, in order to provide immediate and appropriate treatment.
Homem de 68 anos, que apresentava como fatores de risco cardiovascular diabetes mellitus tipo 2 (medicado com metformina e vidagliptina) e dislipidemia (medicado com estatina e fenofibrato). Além disso, tinha hábitos etílicos prévios (100g/dia) e história de anemia ferropénica (Hb=10g/dL) desde há um ano, tendo realizado estudo endoscópico que mostrou gastropatia atrófica do antro.
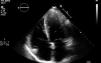
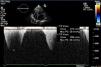
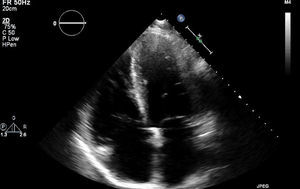
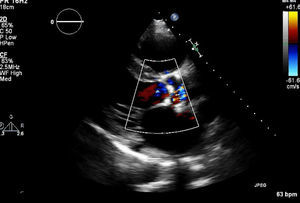
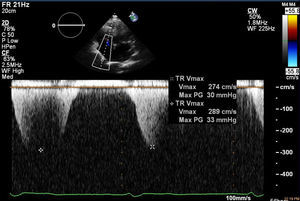
Iniciou quadro de cansaço, dispneia para médios e pequenos esforços, aumento do volume abdominal, edemas dos membros inferiores e caquexia em março de 2013, tendo sido medicado com furosemida e ivabradina. Foi avaliado em consulta de cardiologia quatro meses após o início das queixas. Estava em classe III da New York Heart Association (NYHA); no exame físico objetivou‐se emagrecimento marcado com turgescência venosa jugular; na auscultação pulmonar apresentava crepitações bibasais e na auscultação cardíaca ouvia‐se S1 e S2 rítmicos com sopro protomesosistólico aórtico grau III/VI, com irradiação carotídea; hepatomegalia palpável cerca de 4cm abaixo do rebordo costal; ascite de médio volume e edemas dos membros inferiores até ao joelho. O eletrocardiograma mostrava ritmo sinusal e bloqueio completo de ramo direito. Na telerradiografia do tórax era evidente cardiomegalia com dilatação da aurícula direita e reforço hilar bilateral. Analiticamente destacava‐se a existência de anemia (Hb=9,9g/dL). O ecocardiograma mostrou dilatação biauricular e do ventrículo direito (VD) (Figura 1), com hipertrofia ligeira do septo interventricular; válvula aórtica espessada e calcificada, com limitação significativa da amplitude de abertura (Figura 2); gradiente ventrículo esquerdo (VE)/ aorta (Ao) máximo de 55mmHg, médio de 33mmHg, área funcional (AF) aórtica de 0,8cm2 (0,39cm2/m2); insuficiência tricúspide ligeira a moderada (Figura 3) com pressão sistólica da artéria pulmonar de 51mmHg; função sistólica do VE ligeira a moderadamente deprimida; retilinização sisto‐diastólica do septo interventricular; função sistólica do VD comprometida. Para esclarecimento dos sinais de hipertensão pulmonar (HTP) em doente com estenose aórtica (EA) grave isolada, foi realizada espirometria que foi normal; a tomografia computorizada pulmonar mostrou ausência de sinais de tromboembolismo pulmonar (TEP) e de outras alterações do parênquima pulmonar e cintigrafia de ventilação perfusão que mostrou baixa probabilidade de TEP. A ecografia abdominal revelou ascite de médio volume; hepatomegalia (19,2cm); moderada esplenomegalia homogénea (14,7cm) sem sinais de cirrose ou hipertensão portal. Foi reforçada a terapêutica diurética e o doente foi proposto para cirurgia de substituição valvular aórtica.
Por manutenção da clínica de insuficiência cardíaca (IC), o doente foi internado três semanas após a avaliação inicial. Houve progressiva melhoria com a terapêutica diurética endovenosa instituída. Analiticamente destacou‐se: Hb=8,6g/dL, estudo de cinética do ferro normal, doseamento de vitamina B12 e ácido fólico normais; tempo de tromboplasmina parcial ativada, tempo de protrombina e fibrinogénio normais. O estudo da função plaquetária mostrou um aumento do tempo de agregação plaquetária e o doseamento do antigénio do fator de Von Willebrand (FVw) e cofator RCO do FVw foram normais. Realizou cateterismo cardíaco que mostrou VD com pressão telediastólica de 27mmHg, pressão capilar pulmonar de 27mmHg; pressão sistólica da artéria pulmonar de 65mmHg; foram excluídos shunts intracavitários por oximetria. A coronariografia mostrou doença coronária angiograficamente não significativa.
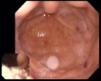
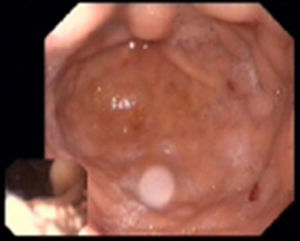
Durante o internamento houve um agravamento progressivo da anemia, com valor mínimo de Hb de 5,3g/dL e com necessidade de transfusão de oito unidades de concentrado eritrocitário e suplementação endovenosa com ferro. Nesse período realizou estudo endoscópico que mostrou duas angiodisplasias do antro (Figura 4), submetidas a hemóstase com árgon‐plasma. Por estabilidade não sustentada dos valores de Hb, realizou exame com cápsula endoscópica que revelou hemorragia ativa do jejuno, tendo realizado hemóstase com adrenalina e ablação com árgon‐plasma de angiectasias jejunais através de enteroscopia. Verificou‐se posterior estabilização dos valores de Hb em 9g/dL. Ao 28.° dia foi submetido a cirurgia de substituição valvular aórtica por prótese aórtica biológica Carpentier Edwards Perimount 23 e anuloplastia tricúspide de De Vega que decorreu sem intercorrências. Ficou medicado com furosemida, carvedilol, clopidogrel, antidiabéticos orais e antidislipidémico.
Foi avaliado em consulta externa um mês após cirurgia. Encontrava‐se em classe II da NYHA, sem evidência de perdas hemáticas visíveis. Analiticamente mantinha valores de Hb estáveis (Hb=9,2g/dL). O ecocardiograma mostrou dilatação moderada da aurícula esquerda com restantes câmara de dimensões normais; prótese biológica em posição aórtica com especto normal das valvas e sem regurgitação patológica (AF aórtica de 1,5cm2); válvula tricúspide com anel implantado sem condicionar estenose/insuficiência; função biventricular conservada.
DiscussãoA associação entre EA grave e hemorragia gastrointestinal foi descrita pela primeira vez em 1958 por Heyde, tendo ficado conhecida como síndrome de Heyde (SH)1.
Os estudos efetuados concluíram que a hemorragia no SH estaria associada a alterações vasculares, nomeadamente angiodisplasias1.
A EA nos idosos é, na maioria dos casos, degenerativa e está associada aos mesmos fatores de risco cardiovascular do que a doença aterosclerótica2. A EA é a doença valvular mais comum na Europa, atingindo 2‐7% da população com mais de 65 anos2,3.
As angiodisplasias são mais comuns em indivíduos com mais de 60 anos e são responsáveis por 1‐6% das hospitalizações por hemorragia digestiva e 30‐40% das hemorragias de causa «desconhecida»1,4.
No SH as angiodisplasias tornam‐se mais evidentes pela presença de EA4. A hemorragia gastrointestinal em doentes com EA calcificada é superior em 100 vezes, em comparação com a população geral5.
O facto de esta associação ser pouco comum e muitas vezes definida com critérios de diagnósticos pouco objetivos e diversos, dificulta o respetivo estudo epidemiológico, sendo a sua frequência desconhecida1,6.
Várias teorias têm sido propostas para explicar o SH: desde uma fisiopatologia comum à EA e às angidosplasias, associada a fatores de risco cardiovascular comuns; predisposição para formação de angiodisplasias associado ao baixo débito cardíaco e alterações da onda de pulso inerentes à EA; e hipoxia intestinal provocada por êmbolos de colesterol ou placas ateroscleróticas1,4,6.
A causa atualmente mais aceite para a SH está relacionada com o desenvolvimento do défice adquirido do FVw. Esse défice deve‐se à disrupção mecânica de multímeros deste fator na passagem pelo fluxo turbulento da válvula aórtica estenosada, tornando‐os mais predispostos à degradação por metaloproteinases. Além disso, esse fluxo aumenta a interação e formação de microagregados entre FVw e plaquetas, levando à sua degradação e eliminação, muitas vezes associada, por isso, a trombocitopenia1,4,6,7.
A gravidade do défice do referido fator está diretamente relacionada com a gravidade da EA, quantificada pelo gradiente transvalvular4,7,8.
Tendo como base o mesmo mecanismo fisiopatológico, o défice do FVw pode estar presente em situações de cardiomiopatia hipertrófica ou de alguns casos de cardiopatia congénita4.
A existência de multímeros de FVw é essencial para a hemóstase em locais de elevado fluxo sanguíneo, como é o caso das angiodisplasias1,4.
Assim, os doentes com EA grave apresentam maior risco hemorrágico, nomeadamente quando se associa um antiagregante plaquetário ou durante os procedimentos cirúrgicos. O aumento do risco hemorrágico relaciona‐se com o défice adquirido de FVw, que foi descrito entre 67‐92% dos doentes com EA grave7.
O diagnóstico do SH faz‐se pela evidência de EA grave por ecocardiograma e hemorragia gastrointestinal na dependência de angiodisplasias documentadas por endoscopia1,4,6.
Para a documentação de défice de FVw adquirido tem interesse, por ordem decrescente, a verificação de ausência de multímeros de FVw por eletroforese; aumento do tempo de agregação plaquetária na avaliação da função plaquetária; aumento do tempo de sangramento cutâneo; atividade do cofator Rco do FVw e níveis de antigénio FVw (estes dois últimos muitas vezes com valores normais nos doentes com défice adquirido de FVw na sequência de EA grave)4.
O tratamento da hemorragia gastrointestinal passa por: hemóstase endoscópica, embolização angiográfica, cirurgia intestinal1,6, terapêutica hormonal estrogénios‐ progesterona1,9 (apesar de pouco casos descritos e escassos estudos realizados neste âmbito, a terapêutica hormonal pode ser efetiva no controlo de hemorragia gastrointestinal recorrente por malformações vasculares)9, octreotido6,10 e suplementos de ferro endovenoso/transfusões sanguíneas1,6. A resolução completa do SH faz‐se com a substituição valvular aórtica mantendo‐se as angiodisplasias, mas sem hemorragia, sendo essa remissão durável1,6.
Apesar de a hemorragia isolada na EA grave não ser uma indicação formal para cirurgia de substituição valvular, a sua indicação deve ser ponderada individualmente.
Deve ser dada preferência a próteses biológicas no sentido de evitar o longo tempo de anticoagulação, mas a decisão deve ter em conta o risco operatório e a esperança de vida do doente1. A substituição valvular é preferível à resseção intestinal, quer pelo risco cirúrgico subjacente à patologia valvular quer pelo caráter disperso destas lesões intestinais, invalidando a possibilidade de resseção total das angiodisplasias1,6.
Neste caso clínico, o diagnóstico de SH foi feito pela associação entre hemorragia gastrointestinal ativa por angiodisplasias e a presença de EA grave. A presença de um tempo de agregação plaquetária aumentado, na ausência de outras causas, mesmo com valores normais de atividade do cofator Rco do FVw e níveis normais de antigénio FVw, sugere a presença de um défice aquiridor de FVw.
Poucos casos estão descritos na literatura com a associação de EA grave, défice de FVw e hemorragia digestiva5.
A estratégia terapêutica adotada neste caso foi concordante com outros casos clínicos descritos8,10. A manutenção dos valores de Hb estáveis, com tratamento dirigido da lesão responsável pela hemorragia, suplementação de ferro e transfusão sanguínea permitiram manter a estabilidade clínica até ao tratamento definitivo, diminuindo o potencial risco cirúrgico durante a substituição valvular.
A outra associação incomum a destacar foi a presença de HTP grave associada a dilatação das câmaras cardíacas direitas, que condicionou a clínica de IC direita, atípica na presença de uma EA grave isolada.
A presença de aumento marcado da pressão da artéria pulmonar associada a aumento da pressão capilar pulmonar consequência do aumento da pressão telediastólica do VE, após exclusão de outras causas prováveis, a normalização das dimensões das cavidades cardíacas direitas e a resolução da HTP após substituição valvular permitiram concluir que a EA grave terá sido a causa subjacente.
A prevalência de HTP na EA é de 28‐56% e de HTP grave de 11‐21%11. Como analisado em trabalhos de Malouf12 e Akin Cam11, a substituição valvular aórtica deve ser ponderada nos casos de HTP grave na dependência de EA grave, especialmente quando associada a pressão capilar pulmonar aumentada, sendo o benefício a longo prazo superior ao potencial risco cirúrgico.
Todas estas particularidades levaram à necessidade de uma atuação multidisciplinar na tentativa da estabilização do doente. O benefício superou o elevado risco cirúrgico, sendo a cirurgia a única forma disponível de melhoria clínica consistente.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.