A história natural e as intervenções terapêuticas para prevenção secundária, após um evento cerebrovascular em indivíduos com foramen ovale patente (FOP), não estão ainda estabelecidas. Esta investigação visa avaliar a eficácia e a segurança do encerramento de FOP numa população de doentes com doença cerebral isquémica de causa indeterminada.
MétodosEstudo observacional e prospetivo, representativo da região centro de Portugal, que incluiu doentes com antecedentes de acidente isquémico transitório (AIT) ou acidente vascular cerebral (AVC) criptogénico que encerraram FOP por via percutânea. A eficácia do dispositivo na prevenção secundária de AIT/AVC (evento primário) foi avaliada comparando os eventos observados na amostra com os eventos estimados para este contexto clínico.
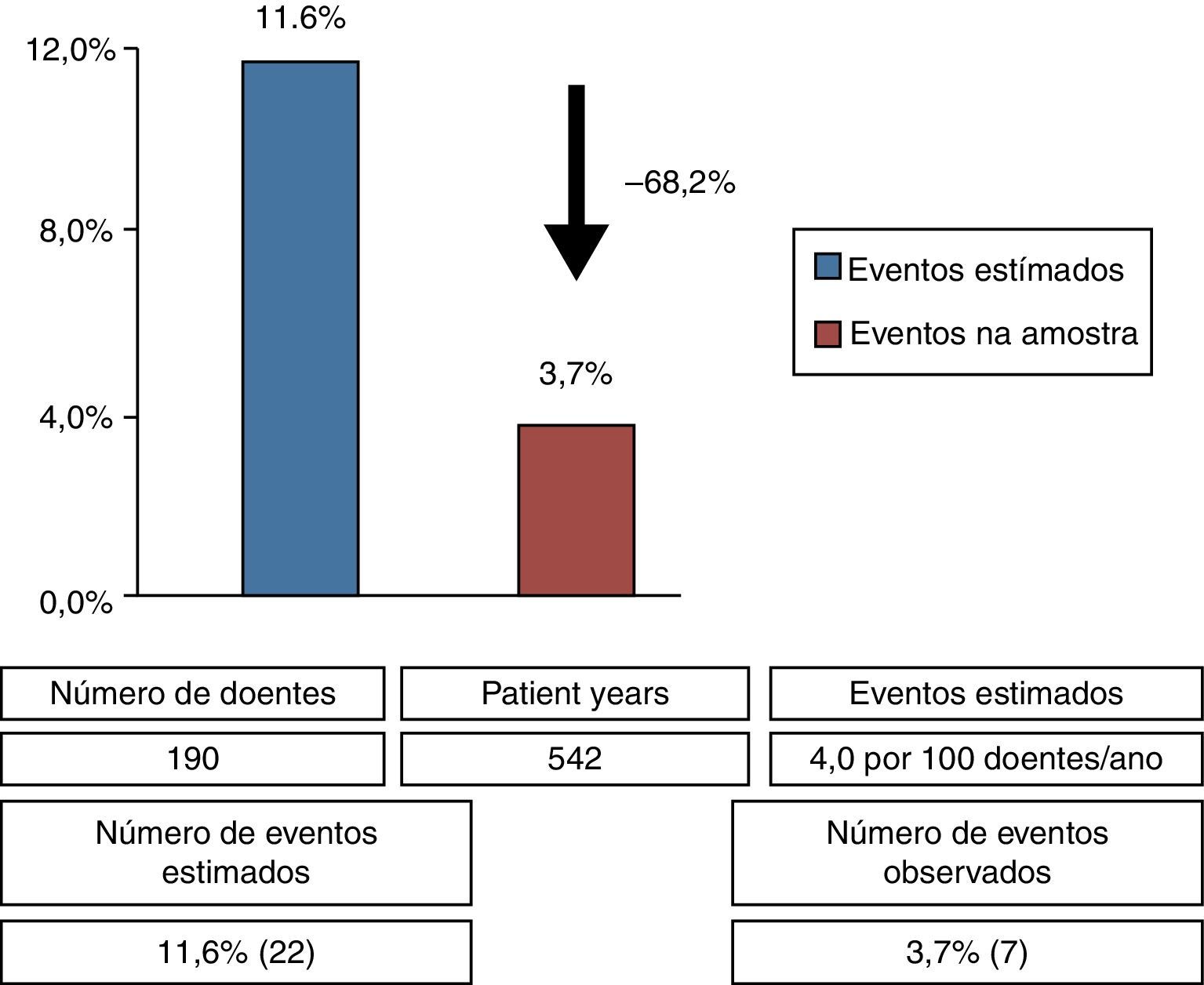
ResultadosA amostra incluiu 193 casos de encerramento percutâneo de FOP (46,4±13,1 anos, 62,2% do sexo feminino) com um seguimento médio de 4,3±2,2 anos, correspondendo a uma exposição total a eventos isquémicos de 542 doentes/ano. Foram registadas as características anatómicas de risco embólico do FOP previamente à implantação do dispositivo. Observaram‐se sete eventos primários (1,3 por 100 doentes/ano), traduzindo uma redução de 68,2% no risco relativo de recorrência de AIT/AVC, em comparação com a terapêutica médica. O procedimento associou‐se a uma baixa taxa de complicações relacionadas com a intervenção ou dispositivo (1,5% dos casos).
ConclusõesNeste registo de longa duração o encerramento percutâneo de FOP mostrou‐se um procedimento seguro e eficaz na prevenção secundária do AIT/AVC criptogénico.
The natural history and therapeutic interventions for secondary prevention after a cerebrovascular event in patients with patent foramen ovale (PFO) are not yet established. This study aims to assess the safety and efficacy of percutaneous PFO closure in a population of patients with ischemic cerebrovascular disease of unknown etiology.
MethodsThis prospective observational study included patients with a history of cryptogenic transient ischemic attack (TIA) or stroke who underwent percutaneous PFO closure. The effectiveness of the device for the secondary prevention of TIA or stroke was assessed by comparing observed events in the sample with expected events for this clinical setting.
ResultsThe sample included 193 cases of percutaneous PFO closure (age 46.4±13.1 years, 62.2% female) with a mean follow‐up of 4.3±2.2 years, corresponding to a total exposure to ischemic events of 542 patient‐years. The high‐risk characteristics of the PFO were assessed prior to device implantation. There were seven primary endpoint events during follow‐up (1.3 per 100 patient‐years), corresponding to a relative risk reduction of 68.2% in recurrent TIA or stroke compared to medical therapy alone. The procedure was associated with a low rate of device‐ or intervention‐related complications (1.5%).
ConclusionsIn this long‐term registry, percutaneous PFO closure was shown to be a safe and effective therapy for the secondary prevention of cryptogenic stroke or TIA.
Apesar do vasto investimento em estratégias de prevenção, o acidente vascular cerebral (AVC) continua a ser uma das principais causas de morte no nosso país e uma importante causa incapacidade a longo termo1.
A aterosclerose cerebral é a causa da maioria dos eventos cerebro‐vasculares isquémicos, seguida de outras etiologias como a cardioembólica em cerca de 19% e a doença carotídea em 15% dos casos2. A prevalência do foramen ovale patente (FOP) ronda os 25% da população geral e constitui cerca de 95% de todos os shunts intracardíacos direita‐esquerda3. Apesar de o FOP não ser considerado uma causa primária de AVC, pode permitir a embolia paradoxal quando a pressão na aurícula direita excede a da aurícula esquerda, sendo esse um dos mecanismos mais prováveis nos cerca de 40% de AVC de causa indeterminada (criptogénico)4.
Em estudos observacionais com doentes a realizar terapêutica antitrombótica, o risco de recorrência de AVC ou acidente isquémico transitório (AIT) varia entre 3‐12% no primeiro ano, registando‐se um risco mais elevado nos casos de associação com aneurisma do septo interauricular ou shunt intracardíaco direita‐esquerda de grandes dimensões. Na meta‐análise que reuniu os 15 principais estudos observacionais de doença cerebral isquémica de causas indeterminada sob terapêutica médica, estimou‐se a recorrência de AIT/AVC em 4,0 eventos por 100 doentes/ano e de AVC em 1,6 eventos por 100 doentes/ano5.
A história natural e as intervenções terapêuticas para prevenção secundária, após um evento cerebrovascular em indivíduos com FOP, não estão ainda estabelecidas. Podendo o encerramento percutâneo de FOP constituir uma alternativa terapêutica na prevenção secundária do AVC criptogénico, especialmente nos casos de maior risco de embolia paradoxal, quando o FOP se associa a aneurisma do septo interauricular e a shunt intracardíaco importante.
MétodosDesenho do estudo e seleção da amostraEstudo observacional e prospetivo decorrendo num centro hospitalar universitário. Foi obtido o consentimento informado dos doentes previamente à inclusão no estudo. Para serem elegíveis, os participantes necessitavam de reunir os seguintes critérios de inclusão: idade superior a 18 anos de idade, história prévia de AVC/AIT isquémico de etiologia indeterminada (criptogénico) e FOP confirmado em ecocardiograma transesofágico. Estes doentes foram referenciados de vários centros e hospitais da região centro de Portugal (Hospitais da Universidade de Coimbra e Hospital Geral do Centro Hospitalar e Universitário de Coimbra, Centro Hospitalar do Baixo Vouga – Aveiro, Hospital Distrital da Figueira da Foz, Centro Hospitalar de Leiria/Pombal, Hospital de São Teotónio – Viseu, Centro Hospitalar da Cova da Beira – Covilhã e Hospital Amato Lusitano – Castelo Branco).
O acidente cerebrovascular isquémico foi definido como sendo um défice neurológico agudo com os sintomas a persistirem por mais de 24 horas ou sintomas que persistiram por menos de 24 horas, mas associados a achados neuro‐anatómicos de enfarte cerebral em ressonância magnética ou tomografia computorizada. Para serem considerados elegíveis, tinha que haver uma exclusão prévia dos mecanismos conhecidos de AVC, tais como, a cardioembolização, doença carotídea, enfarte cerebral lacunar por doença dos pequenos vasos e estados de hipercoagulabilidade conhecidos (i. e. presença de anticorpo anticardiolipina, anticoagulante lúpico, hiperhomocisteinemia).
O FOP foi definido por ecocardiograma transesofágico com evidência de passagem de microbolhas da aurícula direita para a aurícula esquerda até três ciclos cardíacos posteriores à infusão de soro agitado, em repouso e durante a manobra de Valsava. O tamanho do shunt foi classificado em grau 1 (ligeiro) (passagem de 1‐20 microbolhas) e grau 2 (grande) (passagem >20 microbolhas)6. A presença de aneurisma do septo interauricular foi definida como a excursão do septum primum de ≥10mm para a aurícula6. As características clínicas da amostra foram definidas inicialmente, nomeadamente os fatores de risco cardioembólico segundo o modelo de risco CHA2DS2VASc7, com o score a ser calculado sem considerar o critério de evento cerebrovascular prévio, dado ser comum a toda a amostra.
Os doentes incluídos no estudo realizaram o encerramento percutâneo de FOP com um dos dispositivos de encerramento disponíveis – Amplatzer™ PFO Occluder, Premere™ PFO, Occlutech Figulla™, Solysafe™ Septal Occluder e Gore Helex™ – com o procedimento a ser guiado por fluoroscopia e ecocardiografia intracardíaca ou transesofágica6. O sucesso do procedimento foi definido como a implantação sucedida de um dos dispositivos de encerramento percutâneo de FOP.
O controlo após o procedimento foi realizado por ecocardiograma transtorácico à data da alta hospitalar, ao 1.° mês, 3.° mês, 6.° mês, ao final de um ano do procedimento e, posteriormente, com controlo ecocardiográfico anual. Após a implantação do dispositivo de encerramento, os doentes realizavam aspirina e clopidogrel durante um a três meses, seguido de antiagregação plaquetária simples ou outro regime terapêutico antitrombótico preconizado pelo seu médico assistente, habitualmente da neurologia.
Eventos adversos periprocedimentoOs eventos adversos que ocorreram no período periprocedimento foram definidos como aqueles ocorridos nos primeiros sete dias após a implantação ou até à alta hospitalar, baseados nos critérios da Valve Academic Research Consortium‐28, que incluem morte, enfarte do miocárdio, AVC, AIT, embolização sistémica, embolização de dispositivo, derrame pericárdico ou tamponamento cardíaco e hemorragia major (necessitando cirurgia ou transfusão de hemoderivados).
Seguimento clínicoForam definidos os seguintes eventos:
- –
evento primário: ocorrência de novo AVC ou AIT durante o seguimento, tendo em conta as queixas do doente, o exame neurológico realizado por um neurologista e os estudos imagiológicos obtidos nesse contexto.
Dado a inexistência de grupo de controlo, a eficácia do dispositivo de encerramento na prevenção secundária de AVC e AIT foi testada comparando a taxa de eventos cerebroembólicos na amostra em estudo com a taxa de eventos de um controlo histórico prevista na literatura5. O número total de eventos cerebrovasculares (AVC ou AIT) da amostra em estudo foi dividido pelo número de doentes/ano e multiplicado por 100, para se obter a incidência anual de tromboembolismo. A redução do risco relativo dos eventos cerebrovasculares foi calculada segundo a fórmula ([taxa de eventos na estimados – taxa de eventos observados] ÷ taxa de eventos estimados). O number needed to treat (NNT) para provar benefício do encerramento do FOP foi calculado utilizando a razão inversa da redução absoluta de novos eventos primários (1 ÷ [taxa de eventos primários observados – taxa de eventos primários estimados para amostra]).
Eventos secundários:
- a)
ocorrência de morte cardiovascular ou não cardiovascular no seguimento;
- b)
ocorrência de novo AVC durante o seguimento;
- c)
ocorrência de leak peridispositivo no septo interauricular após o 3.° mês do procedimento. O encerramento completo de FOP foi definido como a ausência de fluxo interauricular e peridispositivo durante o seguimento. Os leaks peridispositivos foram avaliados por Doppler de cor e categorizados em ligeiros (1‐3mm) ou grandes (>3mm)6. Durante o seguimento realizou‐se a avaliação por ecocardiograma transtorácico de trombo intracavitário, associado ao dispositivo de encerramento ou na cavidade auricular.
Na análise estatística as variáveis contínuas foram apresentadas sob a forma de média±desvio padrão e as variáveis categóricas, expressas em frequência relativa. A análise estatística foi realizada utilizando SPSS 21.0 software (SPSS Inc., Chicago, IL, EUA).
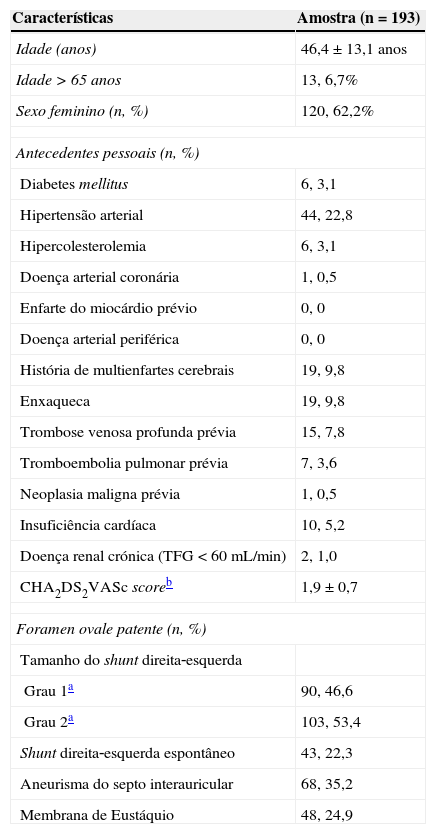
ResultadosAmostra do estudoA amostra incluiu 193 casos de encerramento percutâneo de FOP, desde janeiro de 2005 a dezembro de 2013. As características basais da amostra estão sumarizadas na Tabela 1. A idade média da amostra foi de 46,4±13,1 anos, com apenas 13 doentes (6,7%) com idade acima dos 65 anos e a maioria composta por doentes do sexo feminino (n=120, 62,2%). Trata‐se duma amostra com baixa incidência de comorbilidades médicas, sendo a hipertensão arterial o risco cardiovascular mais frequente (n=44, 22,8%). O CHA2DS2VASc da amostra em estudo foi de 1,7±0,6, com 46 doentes (23,8%) a apresentarem um score de 0. A maior parte dos critérios do score pontuados foram a presença de hipertensão arterial e o sexo feminino. Tendo em conta o CHA2DS2VASc da amostra, o risco anual esperado de recorrência de evento cerebrovascular caso a fibrilhação auricular tivesse sido a responsável pelo primeiro evento e não tivesse sido detetada seria de 1,9%/ano.
Características basais da amostra
| Características | Amostra (n=193) |
|---|---|
| Idade (anos) | 46,4±13,1 anos |
| Idade >65 anos | 13, 6,7% |
| Sexo feminino (n, %) | 120, 62,2% |
| Antecedentes pessoais (n, %) | |
| Diabetes mellitus | 6, 3,1 |
| Hipertensão arterial | 44, 22,8 |
| Hipercolesterolemia | 6, 3,1 |
| Doença arterial coronária | 1, 0,5 |
| Enfarte do miocárdio prévio | 0, 0 |
| Doença arterial periférica | 0, 0 |
| História de multienfartes cerebrais | 19, 9,8 |
| Enxaqueca | 19, 9,8 |
| Trombose venosa profunda prévia | 15, 7,8 |
| Tromboembolia pulmonar prévia | 7, 3,6 |
| Neoplasia maligna prévia | 1, 0,5 |
| Insuficiência cardíaca | 10, 5,2 |
| Doença renal crónica (TFG<60mL/min) | 2, 1,0 |
| CHA2DS2VASc scoreb | 1,9±0,7 |
| Foramen ovale patente (n, %) | |
| Tamanho do shunt direita‐esquerda | |
| Grau 1a | 90, 46,6 |
| Grau 2a | 103, 53,4 |
| Shunt direita‐esquerda espontâneo | 43, 22,3 |
| Aneurisma do septo interauricular | 68, 35,2 |
| Membrana de Eustáquio | 48, 24,9 |
AIT: acidente isquémico transitório; AVC: acidente vascular cerebral; TFG: taxa filtração glomerular.
No ecocardiograma transesofágico prévio ao procedimento foram registadas as características morfológicas de risco do FOP (Tabela 1). A maioria dos casos (n=103, 53,4%) tinham um shunt direita‐esquerda de grau 2 (passagem >20 microbolhas), com importante incidência de outras características de risco como o aneurisma do septo interauricular (n=68, 35,2%), o shunt direita‐esquerda espontâneo (n=43, 22,3%) e a membrana de Eustáquio proeminente dirigindo o fluxo da veia cava para o FOP (n=48, 24,9%), com vários casos a apresentarem em simultâneo mais do que uma característica de risco do FOP.
ProcedimentoA amostra representa os 193 casos de encerramento de FOP realizados com sucesso. Os dispositivos de encerramento utilizados foram o Amplatzer™ PFO Occluder (n=105, 54,4%), Premere™ PFO (n=61, 31,6%), Occlutech Figulla™ (n=21, 11,0%), Solysafe™ Septal Occluder (n=5, 2,5%), Gore Helex™ (n=1, 0,5%). O tamanho médio dos dispositivos de encerramento foi de 24 (9‐35) mm.
Registou‐se um evento adverso no período periprocedimento (0,5%), correspondendo a pseudoaneurisma femoral relacionado com o acesso vascular, o qual foi tratado com compressão mecânica. Não se registaram casos de morte, enfarte do miocárdio, AVC, AIT, embolização sistémica, embolização de dispositivo, derrame pericárdico, tamponamento cardíaco ou hemorragia com necessidade de cirurgia ou transfusão de hemoderivados. Não se registou nenhum caso de embolismo gasoso na implantação do dispositivo, nem se verificou a necessidade de tratamento de sequelas neurológicas neste contexto. De igual forma, não há registo de eventos cerebrais transitórios no período periprocedimento.
Seguimento clínicoO seguimento clínico foi conseguido em 190 doentes da amostra (98,4%), tendo‐se obtido um seguimento médio de 4,3±2,2 anos, num intervalo dos 0 aos 9,2 anos. A exposição total da amostra foi de 197 710 dias, correspondendo a 542 patient years. Três meses após o procedimento, 39 doentes (20,5%) não faziam qualquer terapêutica antitrombótica, 145 (74,7%) faziam antiagregação plaquetária simples e nove (4,7%) faziam anticoagulação oral isolada.
A modalidade terapêutica após o 3.° mês do procedimento foi realizada com dispositivo/antiagregação plaquetária simples (n=145, 74,7%), dispositivo apenas (n=39, 20,5%) e dispositivo/anticoagulação oral (n=9, 4,7%).
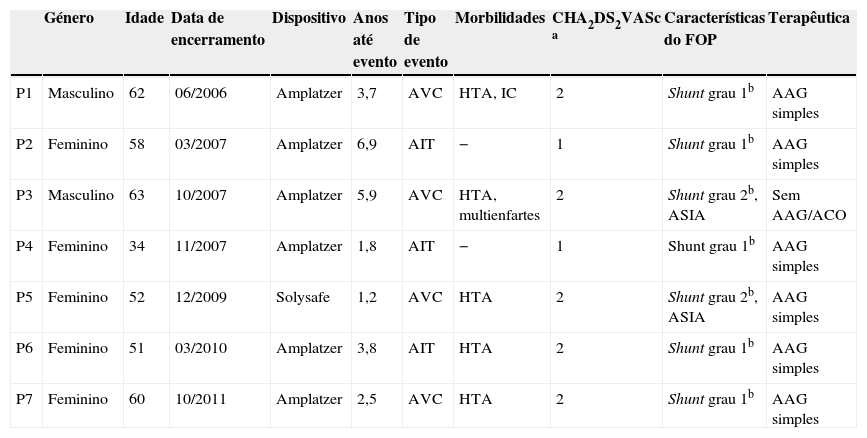
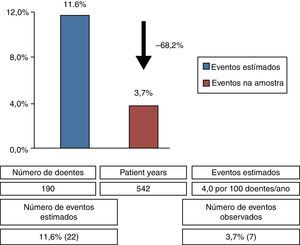
Registaram‐se sete eventos no endpoint primário (3,7% para amostra de 190 casos), correspondendo a eventos isquémicos cerebrais não fatais, com um time to event de 3,7±2,1 anos. Na amostra em estudo, a taxa de AIT/AVC foi de 1,3 eventos por 100 doentes/ano. Considerando a taxa de eventos cerebrovasculares recorrentes prevista para uma população de AIT/AVC sem etiologia determinada sob terapêutica médica (4,0 eventos por 100 doentes/ano)5, o encerramento percutâneo de FOP permitiria uma redução relativa do risco em 68,2% (Figura 1), com um NNT de 13 (encerramentos de FOP). A Tabela 2 apresenta as características dos doentes com eventos no endpoint primário. Estes consistiram em indivíduos, na quase totalidade, acima dos 50 anos de idade, com poucas morbilidades médicas e com CHA2DS2VASc score entre 1‐2, com nenhum dos casos a realizar anticoagulação oral. A maioria destes casos apresentava um shunt direita‐esquerda de pequenas dimensões e em apenas dois casos associado a outras tipologias de risco do FOP (i. e. aneurisma septal).
Características dos doentes da amostra com eventos no endpoint primário
| Género | Idade | Data de encerramento | Dispositivo | Anos até evento | Tipo de evento | Morbilidades | CHA2DS2VASc a | Características do FOP | Terapêutica | |
|---|---|---|---|---|---|---|---|---|---|---|
| P1 | Masculino | 62 | 06/2006 | Amplatzer | 3,7 | AVC | HTA, IC | 2 | Shunt grau 1b | AAG simples |
| P2 | Feminino | 58 | 03/2007 | Amplatzer | 6,9 | AIT | − | 1 | Shunt grau 1b | AAG simples |
| P3 | Masculino | 63 | 10/2007 | Amplatzer | 5,9 | AVC | HTA, multienfartes | 2 | Shunt grau 2b, ASIA | Sem AAG/ACO |
| P4 | Feminino | 34 | 11/2007 | Amplatzer | 1,8 | AIT | − | 1 | Shunt grau 1b | AAG simples |
| P5 | Feminino | 52 | 12/2009 | Solysafe | 1,2 | AVC | HTA | 2 | Shunt grau 2b, ASIA | AAG simples |
| P6 | Feminino | 51 | 03/2010 | Amplatzer | 3,8 | AIT | HTA | 2 | Shunt grau 1b | AAG simples |
| P7 | Feminino | 60 | 10/2011 | Amplatzer | 2,5 | AVC | HTA | 2 | Shunt grau 1b | AAG simples |
AAG: antiagregação plaquetária; ACO: anticoagulação oral; AIT: acidente isquémico transitório; ASIA: aneurisma do septo interauricular; AVC: acidente vascular cerebral; HTA: hipertensão arterial; IC: insuficiência cardíaca; FOP: foramen ovale patente.
a CHA2DS2VASc score apresentado não considerou história prévia de evento cerebrovascular.
bShunt direita‐esquerda caracterizado segundo a passagem de microbolhas após infusão de solução salina: grau 1 corresponde a shunt pequeno e grau 2 a shunt de largo calibre.
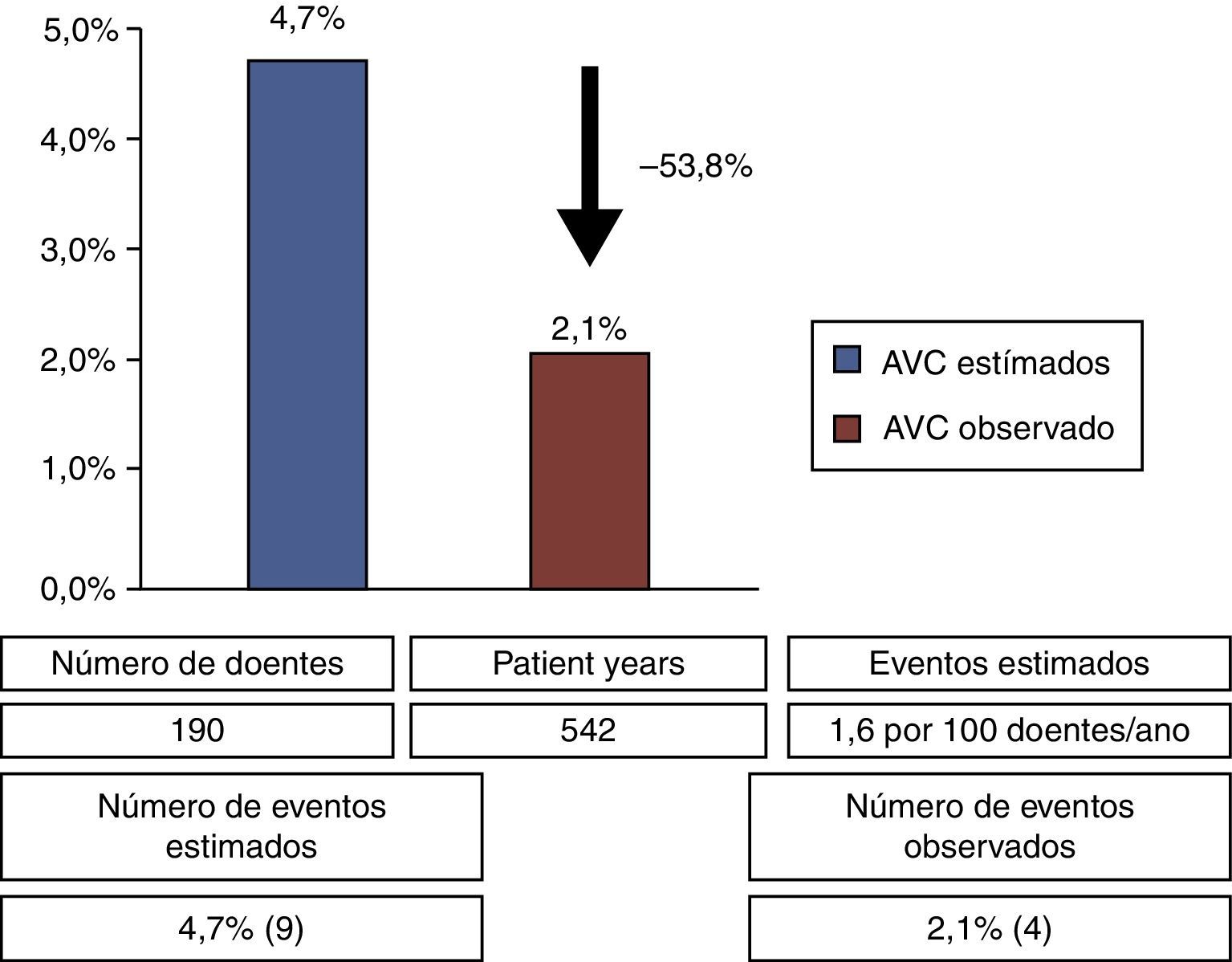
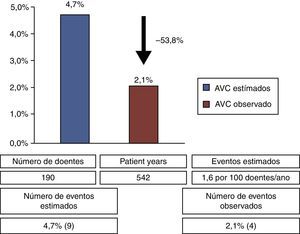
Em relação aos endpoints secundários registaram‐se quatro AVC isquémicos com tradução imagiológica de novo, correspondendo a 57,1% dos eventos cerebrovasculares observados durante o seguimento clínico. A taxa de AVC na amostra foi de 0,7 eventos por 100 doentes/ano, o que corresponderia a uma redução relativa do risco de 53,8% no risco estimado de AVC isolado neste contexto clínico (1,6 eventos por 100 doentes/ano)5 (Figura 2). Em relação à mortalidade registou‐se uma morte de causa não cardiovascular por choque séptico (n=1, 0,5%). Durante o seguimento ecocardiográfico dos doentes da amostra observaram‐se dois casos (1,1%) de leak peridispositivo após o 3.° mês do procedimento, categorizados como de grau ligeiro (1‐3mm). Não houve registo de trombos relacionados com o dispositivo de encerramento ou nas cavidades auriculares.
DiscussãoEste registo representativo da região centro de Portugal, sem grupo de controlo estabelecido, pretendeu comparar os seus resultados na prevenção de novos eventos cerebrais isquémicos com o risco estimado na literatura5 para este contexto clínico. Observou‐se uma redução de 68,2% no risco relativo de recorrência de AIT/AVC e de 53,8% no risco de AVC dos doentes a quem foi encerrado o FOP, em comparação com os dados históricos desta patologia em doentes sob terapêutica médica. O encerramento percutâneo do FOP mostrou‐se um procedimento seguro com uma taxa de complicações relacionadas com a intervenção e dispositivo de 1,5% (acesso femoral, leak peridispositivo). O longo seguimento clínico obtido para a amostra, valoriza fortemente este estudo, permitindo uma exposição total a eventos cerebrovasculares de 542 doentes ano.
A etiologia do AIT/AVC não se consegue estabelecer em 40% dos eventos cerebrovasculares isquémicos apesar de extensa avaliação diagnóstica, sobretudo em idades jovens3, sendo impropriamente denominado como criptogénico na presença de FOP como provável mecanismo favorecedor. Embora a associação entre o FOP e o evento cerebrovascular criptogénico tenha sido reiteradamente confirmada, a embolia cerebral paradoxal ocorre raramente e é tipicamente assumida e não provada. Esta mesma situação ocorre também nos AIT/AVC atribuídos à fibrilhação auricular, às placas arterioscleróticas da aorta ascendente/carótidas ou no contexto do enfarte agudo do miocárdio.
A história natural após o AIT/AVC criptogénico não está ainda bem definida, nomeadamente quanto ao risco de recorrência e ao valor terapêutico das intervenções com vista à prevenção secundária. Na estratificação do risco embólico destes doentes importa conhecer, para além dos habituais fatores clínicos de risco embólico (i. e. CHA2DS2VASc)10, as características de risco do FOP. A amostra deste estudo era constituída por adultos jovens (idade média de 46 anos), com baixa incidência de fatores de risco para cardioembolismo ou outras comorbilidades médicas, tendo sido previamente excluídas as causas comuns de AIT/AVC. Trata‐se de uma população de baixo risco cardiovascular em que não se esperavam eventos cerebrais isquémicos e, ainda menos, a recorrência dos mesmos. Nestes casos é frequente considerar‐se a ocorrência de episódios «silenciosos» de fibrilhação auricular. Porém, na nossa amostra e dado o baixo score CHA2DS2VASc (1,7±0,6) com 23,8% dos casos com score de 0, seria uma entidade etiológica improvável. A baixa mortalidade verificada no estudo (0,5%) é também um hard endpoint que indicia uma população de muito baixo risco cardiovascular. Os convencionais scores de risco embólico não foram definidos de modo a se aplicarem na prevenção secundária da doença cerebral isquémica, não estando recomendada a utilização de qualquer algoritmo de risco para guiar a decisão terapêutica nestes doentes. O avanço mais recente na prevenção secundária da doença cerebral isquémica veio dos investigadores do estudo Risk of Paradoxical Embolism (RoPE), que concebeu um modelo de risco que utiliza apenas variáveis clínicas para estimar o risco de novo episódio cerebral isquémico nesta população11. O risco para novos eventos isquémicos está igualmente associado a características morfo‐funcionais do FOP, como o grau do shunt direita‐esquerda e a presença de aneurisma do septo interauricular12. Vários estudos observacionais estabeleceram um risco embólico mais elevado na presença dessas tipologias, recentemente confirmadas na análise de subgrupos do estudo RESPECT9, mostrando maior benefício do dispositivo de encerramento em relação ao grupo de controlo na presença de grande shunt intracardíaco (HR 0,18, CI95% 0,04‐0,87) e aneurisma do septo interauricular (HR 0,19, IC95% 0,04‐0,87). No entanto, tanto o RoPE score ou a presença dessas tipologias de maior risco embólico não servem ainda como surrogate para justificar o encerramento percutâneo do FOP segundo as recomendações internacionais10.
Tradicionalmente os doentes com antecedentes de AIT/AVC de causa não determinada realizam terapêutica antitrombótica, não estando definida a superioridade da anticoagulação oral sobre a antiagregação plaquetária10. A terapêutica médica associa‐se a efeitos adversos significativos, sobretudo a longo termo, com a hemorragia major a ocorrer entre 1,5‐2,2 por 100 doentes/ano, como foi reportado nos principais estudos de prevenção secundária com terapêutica médica – Patent foramen ovale In Cryptogenic Stroke Study (PICSS)12 e Warfarin‐Aspirin Recurrent Stroke Study (WARSS), especialmente na toma crónica de anticoagulação oral13. Dada a baixa recorrência de AVC neste contexto clínico (1,6 eventos por 100 doentes/ano)5 torna‐se questionável o benefício clínico da terapêutica antitrombótica. A segurança terapêutica a longo prazo é uma especificidade fundamental para se justificar qualquer estratégia preventiva no caso de história natural de baixo risco isquémico.
Apesar de os estudos não aleatorizados mostrarem um padrão consistente a favor do encerramento de FOP, os principais estudos aleatorizados9,14 não provaram superioridade do dispositivo sobre a terapêutica médica. O fraco poder estatístico dos resultados obtidos derivará do número de doentes incluídos na amostra, da taxa de eventos isquémicos abaixo do que seria estimado e da necessidade dum seguimento clínico de muito longa duração. Na globalidade, os resultados sugerem que o dispositivo seja clinicamente tão eficaz como a terapêutica anticoagulante e provavelmente superior à antiagregação plaquetária9,12, constituindo uma alternativa terapêutica, sobretudo nos casos com eventos isquémicos recorrentes por falência ou contraindicação para antitrombóticos ou por dificuldade na adesão medicamentosa. Outro achado a favor do encerramento de FOP do estudo RESPECT9 foi a observação de mais enfartes cerebrais de grandes dimensões no grupo de controlo do que no grupo do dispositivo.
Este registo permitiu avaliar as características dos doentes que tiveram novo evento cerebral isquémico (Tabela 2). Os nossos resultados reafirmam a importância na seleção dos casos de AVC criptogénico para encerramento de FOP. Devendo haver prudência, não só em referenciar para dispositivo aqueles doentes com idade mais avançada (um dos principais fatores associadas a eventos isquémicos), mas também na ausência de características de risco do FOP, pois indiciam uma menor probabilidade de embolia paradoxal do evento índex.
Este trabalho tem algumas limitações que devem ser consideradas. Trata‐se de um estudo observacional, sem adjudicação independente dos resultados. Porém, corresponde a doentes com diagnóstico e com exclusão de etiológica de AIT/AVC realizada pela neurologia, que de forma independente confirmou a recorrência de novo evento. Segundo, não foi definido um grupo de controlo pelo que a eficácia do encerramento de FOP na prevenção secundária de AVC não foi avaliada em comparação direta. Finalmente, trata‐se de uma amostra com maior probabilidade de embolia paradoxal, não sendo um estudo de all‐comers para doença cerebral isquémica de causa indeterminada.
ConclusãoNeste estudo observacional com seguimento de longa duração o encerramento percutâneo de FOP mostrou ser um procedimento seguro e eficaz na prevenção secundária do AIT/AVC criptogénico. A confirmação futura do benefício do encerramento de FOP poderá levar a modificações na estratégia antitrombótica neste tipo de doentes e, desse modo, à diminuição de potenciais eventos hemorrágicos.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.