A meta da Organização Mundial da Saúde de reduzir a mortalidade por doenças crónicas não transmissíveis em 2% ao ano exige um enorme esforço por parte dos países. Esse grande desafio lançado pela Organização Mundial de Saúde requer uma ação política global e concertada através de medidas nas comunidades, com intervenções populacionais de cunho custo‐efetivo para reduzir prevalência das doenças crónicas não transmissíveis e dos seus fatores de risco. A hipertensão arterial tem grande prevalência nas populações dos países de língua portuguesa e representa o principal fator de risco para complicações como acidente vascular cerebral, enfarte agudo do miocárdio e doença renal crónica, correspondendo em importância à dislipidemia e obesidade para as doenças ateroscleróticas. Ações conjuntas que visem à implementação de medidas de prevenção primária poderão reduzir os desfechos relacionados com a doença hipertensiva, especialmente acidente vascular cerebral e enfarte agudo do miocárdio. Torna‐se necessário garantir a implementação dessas diretrizes para o tratamento da HTA no terreno, através de um processo continuado, que envolva fundamentalmente ações de educação, de mudança do estilo de vida e garantia de acesso aos medicamentos.
The World Health Organization goal's to reduce mortality due to chronic non‐communicable diseases by 2% per year demands a huge effort from member countries. This challenge for health professionals requires global political action on implementation of social measures, with cost‐effective population interventions to reduce chronic non‐communicable diseases and their risk factors. Systemic arterial hypertension is highly prevalent in Portuguese‐speaking countries, and is a major risk factor for complications such as stroke, acute myocardial infarction and chronic kidney disease, rivaling dyslipidemia and obesity in importance for the development of atherosclerotic disease. Joint actions to implement primary prevention measures can reduce outcomes related to hypertensive disease, especially ischemic heart disease and stroke. It is essential to ensure the implementation of guidelines for the management of systemic hypertension via a continuous process involving educational actions, lifestyle changes and guaranteed access to pharmacological treatment.
A meta da Organização Mundial da Saúde (OMS) de reduzir a mortalidade por doenças crónicas não transmissíveis (DCNT) em 2% ao ano exige um enorme esforço dos países.1–4 Esse desafio lançado pela OMS requer uma ação política global de redução do risco cardiovascular global através de implantação de medidas ao nível da comunidade, com intervenções populacionais custo‐efetivas para reduzir as DCNT e os seus fatores de risco (FR). Aos profissionais de saúde cabe exigir aos governos que implantem essas medidas com custo‐benefício, orientadas para a eliminação do tabaco, promoção da alimentação saudável e da atividade física regular, controlo da hipertensão arterial (HTA), e atividades de ensino e atualização em programas orientados para essas afeções. Essas medidas contribuiriam para ser atingido cerca de 70% do objetivo de redução de 2%/ano das DCNT.2,5
HTA, dislipidemia e obesidade são doenças multifatoriais de grande prevalência nas populações dos países de língua portuguesa (PLP).5,6 A HTA representa o principal FR para complicações como acidente vascular cerebral (AVC), enfarte agudo do miocárdio e doença renal crónica, tendo idêntica importância à da dislipidemia e da obesidade para as doenças ateroscleróticas.5,6 Além do impacto epidemiológico significativo, o não tratamento medicamentoso desses FR cardiovasculares aumenta de forma muito importante as despesas dos ministérios da Saúde, Segurança Social e Economia, por se tratar de uma das principais causas envolvidas, direta ou indiretamente (pelas suas complicações), no afastamento do trabalho. Atualmente existem evidências científicas seguras de que as ações preventivas são muito eficazes no contexto dos cuidados primários de saúde.
O número de adultos com HTA aumentou de 594 milhões em 1975 para 1,13 bilhão em 2015, 597 milhões de homens e 529 milhões de mulheres. Esse aumento possivelmente foi devido ao envelhecimento e ao aumento das populações.6 Na análise das tendências dos níveis de pressão arterial (PA) de 19,1 milhões de adultos de diversos estudos populacionais feitos nas últimas quatro décadas (1975‐2015), foi observado um deslocamento dos níveis elevados de HTA dos países de alto nível socio‐económico para os de baixo e médio nível socio‐económico do sul da Ásia e da África Subsaariana. Por outro lado, os níveis permaneceram elevados na Europa Oriental e Central, bem como na América Latina.6
Nos PLP, observaram‐se tendências diversas na evolução da mortalidade proporcional e nas taxas de mortalidade por doença hipertensiva, tal como nos quadros clínicos dela decorrentes, como doença isquémica do coração (DIC) e AVC, de 1990 a 2015 (tabela 1). Observam‐se as maiores mortalidades proporcionais por doença hipertensiva no Brasil, em Moçambique e Angola. Portugal apresentou o maior índice de desenvolvimento humano (IDH) em 2015 e tinha as maiores taxas de mortalidade por AVC.7–9 Possivelmente o acesso reduzido, cerca de 50‐65%, aos medicamentos essenciais nos países de baixo nível e de baixo‐moderado nível socio‐económico contribuiu para esses resultados. Também deve ser referido que 40% desses países têm menos de um médico por 1000 habitantes e um pequeno número de camas hospitalares para o cuidado dos eventos relacionados com a HTA não controlada. Assim, ações conjuntas que implementam medidas de prevenção primária poderão reduzir os eventos relacionados com a doença hipertensiva, especialmente DIC e AVC. Torna‐se necessário garantir a implementação das diretrizes para o tratamento da HTA através de um processo continuado, que envolva fundamentalmente ações de educação, de mudança do estilo de vida e garantia de acesso aos cuidados médicos e aos medicamentos.
Mortalidade proporcional e percentagem anual de mudança nas taxas de mortalidade em ambos os sexos, todas as idades, de 1990 a 2015, por doenças hipertensivas, isquémicas do coração e acidente vascular cerebral, índice de desenvolvimento humano (IDH) e população em 2015
| Países | Doença hipertensiva | Doença isquémica do coração | Acidente vascular cerebral | IDH 2015 | População 2015* |
|---|---|---|---|---|---|
| Mortalidade proporcional (% anual de mudança nas taxas de mortalidade) | |||||
| Brasil | 1,77 (+1,79) | 14,44 (+0,44) | 10,61 (+0,12) | 0,754* | 205.002.000 |
| Moçambique | 1,46 (+0,27) | 3,84 (+1,25) | 5,37 (+0,52) | 0,418* | 25.727.911 |
| Angola | 1,28 (‐0,97) | 4,65 (‐0,96) | 5,35 (‐1,09) | 0,533* | 25.789.024 |
| Portugal | 1,08 (+1,20) | 12,71 (‐1,32) | 14,96 (‐2,32) | 0,843* | 10.374.822 |
| Guiné‐Bissau | 0,53 (‐0,43) | 4,87 (+0,25) | 5,07 (+0,22) | 0,424* | 1.844.000 |
| Timor‐Leste | 1,33 (+0,38) | 11,84 (+1,16) | 10,02(+0,57) | 0,605* | 1.212.107 |
| Macau | ND | ND | ND | 0,566# | 642.900 |
| Cabo Verde | 0,75 (‐0,62) | 11,74 (+1,34) | 13,74 (‐0,18) | 0,648* | 524.833 |
| São Tomé e Príncipe | 0,44 (‐0,55) | 8,18 (‐0,41) | 10,22 (‐0,18) | 0,574* | 190.000 |
Fontes: World health statistics 2017: monitoring health for the SDGs, Sustainable Development Goals. Geneva: World Health Organization; 2017.7
United Nations, Department of Economic and Social Affairs, Population Division (2015). World Population Prospects: The 2015 Revision, Key Findings and Advance.8
Global Health Data Exchange. http://www.healthdata.org/data‐visualization/gbd‐compare (acesso 16/07/2016).9
O risco decorrente dos níveis elevados de PA é incremental com a idade e cada elevação de 2mmHg está associada com um aumento de 7% no risco de morte por DIC e 10% por AVC.2 A avaliação da PA no consultório pode ser feita pelo método automático ou pelo auscultatório; considera‐se elevada se a PA sistólica (PAS) ≥140mmHg e/ou a PA diastólica (PAD) ≥90mmHg, em pelo menos duas ocasiões.
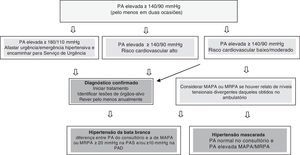
A classificação da PA de acordo com as medidas no consultório, em maiores de 18 anos, pode ser vista na tabela 2. O uso da monitoração ambulatória da PA durante 24 horas (MAPA) ou da monitoração residencial da PA (MRPA) pode auxiliar no diagnóstico da hipertensão da bata branca (HTBB) e da hipertensão mascarada (HTM). A HTBB diagnostica‐se quando a PA aferida no consultório é elevada e se apresenta como normal na MAPA ou MRPA. Na HTM, a situação ocorre de modo inverso (figura 1). Nessas duas situações, HTBB e HTM, a MAPA é obrigatória. A figura 1 descreve o fluxograma para o diagnóstico da HTA.
Classificação da PA de acordo com a medição no consulto¿rio*
| Classificação | PAS (mm Hg) | PAD (mm Hg) |
|---|---|---|
| Normal | ≤ 120 | ≤ 80 |
| Pré‐hipertensão | 121‐139 | 81‐89 |
| Hipertensão grau 1 | 140 – 159 | 90 – 99 |
| Hipertensão grau 2 | 160 – 179 | 100 ‐ 109 |
| Hipertensão grau 3 | ≥ 180 | ≥ 110 |
Fonte: Malachias M et al., 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada
Quando a PAS ou a PAD se situam em categorias diferentes, deve ser usada a mais elevada para a classificação da PA.
Considera‐se hipertensão sistólica isolada se PAS ≥ 140 mmHg e PAD <90 mmHg, deve ser classificada nos graus 1, 2 e 3.
Fluxograma para o diagnóstico de hipertensão arterial.
PA: pressão arterial; MAPA: monitorização ambulatorial da PA; MRPA: monitorização residencial da PA.
Fonte: Malachias M et al., 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada.
A MAPA possibilita identificar as alteraço¿es circadianas da PA, especialmente as que estão relacionadas com o período de sono. Consideram‐se elevação da PA na MAPA os seguintes valores: PA nas 24 horas ≥ 130/80mmHg, variação entre os períodos de vigília ≥ 135/85mmHg e sono ≥ 120/70mmHg. Para a MRPA, considera‐se elevada a PA ≥ 135/85mmHg.1
Técnica recomendada para aferição da pressão arterialInicialmente devemos explicar aos doentes o procedimento e seguir os passos enunciados3,10,11 na tabela 3. A medição da PA deve ser feita por todos os profissionais de saúde em cada avaliação clínica e pelo menos uma vez por ano.
Técnica recomendada para medição da pressão arterial de consultório pelo método auscultatório
| ‐ A medição deve ser feita com esfigmomanómetro validado, calibrado e preciso, adequa‐se a braçadeira à circunferência do braço (conforme a recomendação do fabricante). Como regra geral, a largura deve ser próxima de 40% e o comprimento deve cobrir 80-100% da circunferência do braço. |
| ‐ A braçadeira deve estar ajustada e posicionada 2‐3cm acima da fossa cubital, com a parte compressiva centrada sobre a artéria braquial. O braço deve estar apoiado e posicionado à altura do coração. |
| ‐ O indivíduo deve repousar previamente durante cinco minutos, em ambiente calmo, sentado com as costas apoiadas e as pernas descruzadas assentes no solo. Deve ainda estar descontraído, sem ter feito exercício nos últimos 30 minutos e sem fumar ou tomar álcool ou bebidas energéticas (inclusive café) até uma hora antes da aferição. |
| ‐ A medição também deverá ser efetuada após dois minutos na posição supina com o braço apoiado, especialmente em diabéticos e idosos e na suspeita de hipotensão ortostática. Lembrar que a PA na posição sentada servirá para tomada de decisão terapêutica, enquanto a da posição ortostática, para modificação do tratamento se estiver presente hipotensão ortostática. |
| ‐ Insuflar a braçadeira rapidamente 30mmHg acima do desaparecimento do pulso radial e proceder à sua deflação à velocidade aproximada de 2mmHg/batimento. A PAS será determinada pela auscultação do primeiro som (fase I de Korotkoff) e a PAD pelo desaparecimento dos sons (fase V de Korotkoff). Na persistência dos batimentos até zero, atribuir o valor de PAD ao momento de abafamento dos sons (fase IV de Korotkoff). |
| ‐ Deve‐se descartar a primeira medição, fazer duas medidas sequenciais nos dois membros e registar‐se a de maior valor. Na presença de arritmia, o número de medições deverá ser maior para calcular a média da PA. |
| ‐ Registrar o valor de PA obtido para o paciente. Reavaliação pelo menos mensal até ser atingido o controlo da PA e posteriormente a cada três meses. |
PA: pressão arterial; PAS: pressão arterial sistólica; PAD: pressão arterial diastólica.
A avaliação complementar tem como objetivo detetar lesões nos órgãos‐alvo (LOA), auxiliar na estratificação de risco cardiovascular e identificar indícios de HTA secundária. Os exames complementares recomendados (por rotina e para populações específicas) podem ser vistos na tabela 4.
Exames complementares recomendados (por rotina e para populações específicas)
| Exames de rotina para todos os hipertensos | |
|---|---|
| Análise de urina II | Glicemia de jejum e HbA1c |
| TFG‐e | Colesterol total, HDL‐C e triglicéridos plasmáticos |
| ECG convencional | Níveis plasmáticos de creatinina, potássio e ácido úrico |
| Exames recomendados em populações específicas para pesquisa de LOA | |
|---|---|
| Radiografia de tórax | Suspeita clínica de comprometimento cardíaco e/ou pulmonar Dilatação ou aneurisma da aorta (se ecocardiograma não disponível) Suspeita de coartação da aorta |
| Ecocardiograma | Indícios de HVE no ECG ou em pacientes com suspeita clínica de IC HVE=massa VE indexada SC ≥ 116 g/m2 (homens) ou 96 g/m2 (mulheres) |
| Albuminúria | Hipertensos diabéticos, com síndrome metabólica ou com dois ou mais FR Valores normais <30 mg/24h |
| Eco/doppler das carótidas | Sopro carotídeo, sinais de DCbV, doença aterosclerótica noutros territórios. Valores da EMI> 0,9 mm e/ou placas ateroscleróticas |
| Eco/doppler renal | Pacientes com massas abdominais ou sopro abdominal |
| Prova de esforço | Suspeita ou história familiar para DAC, DM |
| RM cerebral | Pacientes com distúrbios cognitivos e demência Detecção de enfartes silenciosos e micro‐hemorragias |
DAC: doença arterial coronária; DCbV: doença cerebrovascular; DM: diabetes mellitus; ECG: eletrocardiograma; EMI: espessura média‐íntima; FR: fator de risco; HbA1c: hemoglobina glicada; HVE: hipertrofia ventricular esquerda; IC: insuficiência cardíaca; LOA: lesão de órgão‐alvo; RM: ressonância magnética; SC: superfície corporal; TFG‐e: taxa de filtração glomerular estimada; VE: ventricular esquerda.
A pesquisa de LOA deve ser feita com os exames complementares descritos na tabela 4 e consoante os seguintes critérios:
- •
Hipertrofia ventricular esquerda, avaliada por eletrocardiograma (índice de Sokolow‐Lyon ‐ soma da maior onda R da derivação V5 ou V6 com a onda S da derivação V1> 35mm; Onda R em aVL>1,1mV; índice de Cornell ‐ soma da onda R de aVL com a onda S de V3> 28mm em homens e> 20mm em mulheres) ou ecocardiograma (índice de massa do VE: homens ≥ 116g/m2 e mulheres ≥ 96g/m2);
- •
Doença aterosclerótica noutros territórios e doença renal crónica a partir do grau 3 [taxa de filtração glomerular estimada (TFG‐e)> 60mL/min/1,73m2] (tabela 5).
Tabela 5.Estratificação por fatores de risco, lesão em órgão‐alvo e doença cardiovascular ou renal
PAS 130‐139 ou
PAD 85‐89HTA grau 1
PAS 140‐159 ou PAD 90‐99HTA grau 2
PAS 160‐179 ou PAD 100‐109HTA grau 3
PAS ≥ 180 ou
PAD ≥ 110Sem fatores de risco Sem risco adicional Risco
baixoRisco
moderadoRisco
alto1‐2 fatores de risco Risco
baixoRisco
moderadoRisco
altoRisco
alto≥ 3 fatores de risco Risco
moderadoRisco
altoRisco
altoRisco
altoPresença de LOA, DCV, DRC ou DM Risco
altoRisco
altoRisco
altoRisco
altoDCV: doença cardiovascular; DM: diabetes mellitus; DRC: doença renal crónica; HTA: hipertensão arterial sistémica; LOA: lesão em órgão‐alvo; PAS: pressão arterial sistólica; PAD: pressão arterial diastólica.
Fonte: Malachias MV et al., 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada
Para a estratificação do risco deverão ser levados em conta os FR clássicos, relacioná‐los com os níveis de PA como descrito na tabela 5.
Os fatores de risco considerados são:
- •
Sexo masculino e idade (homens> 55 anos e mulheres> 65 anos);
- •
Tabagismo,
- •
dislipidemia (triglicerídeos> 150mg/dl; LDL‐C> 100mg/dl; HDL‐C <40mg/dl), obesidade (índice de massa corporal ≥ 30kg/m2),
- •
obesidade abdominal (circunferência da cintura> 102cm nos homens e> 88cm nas mulheres),
- •
diabetes mellitus, teste de tolerância à glicose anormal ou glicemia de jejum 102–125mg/dL;
- •
história familiar prematura de doença cardiovascular (homens <55 anos e mulheres <65 anos).
A redução da PA acompanha‐se de diminuição significativa do risco cardiovascular com maior magnitude nos indivíduos e doentes de alto risco cardiovascular; observa‐se também redução do risco residual relativo nos restantes.2,11 A terapia não farmacológica com mudança de estilo de vida (MEV) deve ser implantada inicialmente para todos os graus de HTA e também para os casos de PA borderline com valores de 135‐139/85‐89mmHg (tabela 6). Nos hipertensos de grau 1 com risco cardiovascular moderado ou baixo, pode‐se iniciar com MEV e aguardar três a seis meses antes de tomar a decisão de iniciar a terapia medicamentosa. Nos restantes graus de HTA, recomenda‐se começar a medicação hipertensiva logo que tenha sido feito o diagnóstico.
Recomendações para o tratamento não medicamentoso da hipertensão arterial
| Medida | Recomendação | |
|---|---|---|
| Controlo do peso | Manter IMC <25 kg/m2 até 65 anos Manter IMC <27 kg/m2 após 65 anos Manter PA <88 cm nas mulheres e <102 cm nos homens | |
| Padrão alimentar | Adotar dieta rica em frutas, vegetais e com baixo teor em gorduras saturadas A dieta Dash (Dietary Approach to Stop Hypertension), com 2.100 kcal/dia conforme proposta original, é a mais usada: | |
| Frutas (porções/dia) | 4‐5 | |
| Vegetais (porções/dia) | 4‐5 | |
| Leite e derivados <1% gordura (porções/dia) | 2‐3 | |
| Carnes magras, peixe e frango (g/dia) | <180 | |
| Óleos e gorduras (porções/dia) | 2‐3 | |
| Sementes e oleaginosas (porções/semana) | 4‐5 | |
| Açúcares (porções/semana) | <5 | |
| Sal (porção/dia) | ∼ 6 g (3.000 mg de sódio) | |
| Grãos integrais (porções/dia) | 6‐8 | |
| Moderação no consumo de álcool | Limitar o consumo diário de álcool a uma dose (mulheres e pessoas com baixo peso) ou a duas doses para os homens | |
| Atividade física | Para todos os hipertensos – recomendação populacional – prática de atividade física Fazer, no mínimo, 30 min/dia de atividade física moderada (semelhante a caminhada), de forma contínua (1 x 30 min) ou acumulada (2 x 15 min ou 3 x 10 min) em cinco a sete dias da semana | |
| Treino aeróbio Pelo menos 3 vezes/semana (ideal 5 vezes/semana). Pelo menos 30 min (ideal entre 40 e 50 min) Modalidades diversas: andar, correr, dançar, nadar Intensidade moderada: definida pela maior intensidade feita que permita conversar (sem ficar ofegante), sentir‐se entre ligeiramente cansado e moderadamente cansado Manter a frequência cardíaca (FC) de treino (FT) no intervalo entre a FT inferior e a superior calculado por: FT inferior=(FC máxima – FC repouso) x 0,5+FC repouso;* FT superior=(FC máxima – FC repouso) x 0,7+FC repouso.* Idealmente as FCs usadas para calcular a intensidade do treino aeróbio devem ser determinadas em teste de exercício máximo, feito sob a medicação habitual do doente. *FC máxima: obtida em prova de esforço máxima, efetuada sob a medicação habitual, ou através do cálculo da FC máxima prevista pela idade (220 ‐ idade; não usar em doentes cardíacos ou em hipertensos sob betabloqueadores ou bloqueadores de canais de cálcio não di‐hidropiridínicos). FC repouso: deve ser medida após 5 min de repouso deitado. | ||
| Treino da força muscular Duas a três vezes/semana, oito a 10 exercícios para os principais grupos musculares, com prioridade para execução unilateral se necessário. Uma a três séries com 10 a 15 repetições até a fadiga moderada (redução da velocidade de movimento, impedir a apneia, expiração na contração e inspiração no retorno à posição inicial) Pausas longas passivas – 90 a 120 s |
IMC: índice de massa corporal; PA: perímetro abdominal.
Adaptado de Malachias MV et al.; 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada
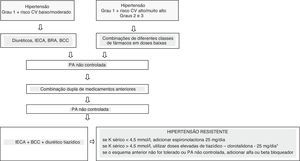
Recomendam‐se valores‐alvo de pressão arterial inferiores a 130/80mmHg para pacientes de alto risco cardiovascular, inclusive os diabéticos. Os hipertensos de grau 3 deverão ter como meta tensional o valor de PA <140/90mmHg. Na presença de doença coronária, a PA não deve ser inferior a 120/70mmHg pelo risco de hipoperfusão coronária, lesão miocárdica e eventos cardiovasculares. Para hipertensos idosos ≥ 80 anos, recomenda‐se PA <145/85mmHg. A figura 2 descreve a abordagem farmacológica da HTA.
Fluxograma para o tratamento de hipertensão arterial.
CV: cardiovascular; PA: pressão arterial; IECA: inibidor da enzima de conversão da angiotensina; BRA: bloqueador do receptor de angiotensina; BCC: bloqueadores dos canais de cálcio.
Adaptado de Malachias MV et al.; 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada.
*As doses elevadas de clorotadilona devem ser utilizadas em substituição a outro tiazídico, desde que não tenha sido utilizada previamente.
Se os inibidores da enzima de conversão da angiotensina (IECA) não forem tolerados, devem ser substituídos por bloqueadores de receptores da angiotensina (BRA). Os betabloqueadores devem ser considerados para os indivíduos jovens com intolerância aos IECA ou aos BRA, mulheres em amamentação, indivíduos com tónus adrenérgico aumentado e portadores de DIC ou insuficiência cardíaca (IC). Em caso de intolerância aos bloqueadores dos canais de cálcio (BCC) devido a edema ou na presença ou suspeita de IC, podem ser empregues diuréticos tiazídicos (p. ex.: clorotalidona (12,5‐25mg, 1x por dia), indapamida (1,5‐2,5mg, 1x por dia) ou hidroclorotiazida (12,5‐25mg, 1x por dia). Nos indivíduos melanodérmicos (fenótipo africano) é preferível prescrever um BRA em vez de um IECA, em combinações de medicamentos.2,11–14
Cerca de dois terços dos pacientes irão necessitar de combinações de pelo menos dois fármacos para controlo da PA. A vantagem da associação é o sinergismo dos diferentes mecanismos de ação com diminuição das doses e consequente redução dos efeitos adversos, além de maior adesão terapêutica.
Não há preferência por classe terapêutica para o tratamento do hipertenso com passado de AVC, mas deve ter‐se como alvo uma PA inferior a 130/80mmHg.
A tabela 7 descreve situações clínicas nas quais existe indicação ou contraindicação para fármacos específicos. No caso de doença renal crónica, poderá ser considerado associar IECA e BRA para redução da albuminúria, mas com precaução e vigilância laboratorial apertada. O uso dos diuréticos tiazídicos está indicado nos graus 1 a 3 e o dos diuréticos de ansa nos graus 4 e 5.2,11–14
Situações clínicas nas quais existe indicação ou contraindicação para fármacos específicos
| Fármacos com indicação específica | |
|---|---|
| Situação clínica | Terapêutica inicial indicada |
| Insuficiência cardíaca | IECA/BRA, BB, diuréticos |
| EAM, angina de peito, revascularização miocárdica percutânea ou cirúrgica | IECA/BRA, BB, AAS, estatinas |
| Diabetes mellitus* | Diuréticos tiazídicos, IECA/BCC, BB |
| Insuficiência renal crónica | IECA/BRA, diuréticos de ansa |
| Síndrome metabólica | BCC, IECA/BRA |
| Aneurisma da aorta | BB |
| Doença arterial periférica | IECA, BCC |
| Gravidez | Metildopa, BCC |
| Fármacos contraindicados | |
|---|---|
| Situação clínica | Terapêutica contraindicada |
| Asma e bronquite crónica | BB não cardiosseletivos |
| Gravidez | IECA, BRA |
| Bloqueio AV | BB, BCC não dihidropiridínicos |
| Gota | Diuréticos |
| Estenose bilateral da artéria renal | IECA, BRA |
AAS: ácido acetilsalicílico; AV: auriculoventricular; BB: betabloqueadores; BCC: bloqueadores dos canais de cálcio; BRA: bloqueadores dos receptores da angiotensina II; EAM: enfarte agudo do miocárdio; IECA: inibidores da enzima de conversão da angiotensina.
Não se deve associar IECA e BRA por rotina em consequência da observação no estudo Ontarget de agravamento de função renal e hipercaliemia.
Adaptada de Mancia G, Fagard R, Narkiewicz Ket et al.; 2013 ESH/ESC Guidelines for the management of arterial hypertension. Eur Heart J. 2013; 34, 2159–2219;2 Normas para o Diagnóstico, Tratamento e Controlo da Hipertensão Arterial e outros Factores de Risco Cardiovasculares. Ministério da Saúde, Direcção Nacional de Saude Pública, Departamento de Doenças não Transmissíveis de Moçambique. www.misau.gov.mz4. Adaptação e publicação autorizadas.
Grávidas com hipertensão crónica não complicada devem ter como valores‐alvo níveis de PA inferiores a 150/100mmHg e atenção à necessidade de a PAD não ser inferior a 80mmHg.1,2,11–14 O uso de IECA e BRA está contraindicado na gestação e o atenolol e a prazocina devem ser evitados. A metildopa, os betabloqueadores (exceto atenolol), a hidralazina e os BCC (nifedipina, amlodipina e verapamil) podem ser usados com segurança.2,11–14
Na hipertensão crónica gestacional com LOA, a PA deve ser mantida em níveis inferiores a 140/90mmHg e a grávida deve ser encaminhada para um especialista com intuito de preparar a assistência durante o parto e evitar teratogenicidade. Não se deve antecipar o parto se PA <160/110mmHg (com ou sem o uso de drogas anti‐hipertensivas) até a 37.a semana. A monitorização do crescimento fetal e da quantidade de líquido amniótico deve ser feita com ultrassonografia, entre a 28.a e 30.a semana e entre a 32.a e 34.a semana, e com doppler‐fluxometria da artéria umbilical. A PA deve ser monitorizada continuamente durante o parto.1,2,12–14 Durante o período puerperal, a PA deve ser mantida em níveis inferiores a 140/90mmHg, preferencialmente com as seguintes medicações, que são seguras durante a amamentação: hidroclorotiazida, espironolactona, alfa‐metildopa, propranolol, hidralazina, minoxidil, verapamil, nifedipina, nimodipina, nitrendipina, benazepril, captopril e enalapril.1,2,12–15
A pré‐eclâmpsia (PE) é definida pela presença de HTA após a 20.ª semana associada a proteinúria significativa ou presença de cefaleia, visão turva, dor abdominal, trombocitopenia (inferior a 100 000/mm3), elevação das enzimas hepáticas (mais do que duas vezes o valor basal), alteração da função renal (com valores de creatinina superiores a 1,1mg/dl ou a duas vezes o valor basal), edema pulmonar, distúrbios visuais ou cerebrais e escotomas. A eclâmpsia ocorre quando as convulsões do tipo grande‐mal se associam a PE. O uso de sulfato de magnésio é recomendado para a prevenção e tratamento da eclâmpsia, na dose de ataque de 4 a 6g IV durante 10 a 20 minutos, seguida por infusão de 1‐3g/h, em geral durante 24 horas após a convulsão. Em caso de recorrência de convulsão, podem ser administrados 2 a 4g IV. O uso de corticosteroides, anti‐hipertensivos endovenosos (hidralazina, labetalol) e expansão volémica também é recomendado. As pacientes devem ser internadas em ambiente de cuidados intensivos.1,2,11–15
A tabela 8 lista as situações a considerar quando não se obtém o controlo adequado da PA. É importante afastar previamente a pseudorresistência (HBB).
Razões possíveis para controlo inadequado da pressão arterial
| • Adesão inadequada não só ao esquema farmacológico, mas também à dieta, ao consumo de sal, tabaco, álcool e à atividade física |
| • Condições associadas: excesso de peso e obesidade, apneia obstrutiva do sono, dor crónica, sobrecarga volémica, doença renal crónica, doença da tiróide |
| • Interação de fármacos: anti‐inflamatórios não esteroides, corticosteroides, esteroides anabolizantes, simpaticomiméticos, descongestionantes nasais, anfetaminas, eritropoetina, ciclosporina, tacrolimus, alcaçuz, inibidores da monoaminoxidase, inibidores da recaptação de serotonina e norepinefrina |
| • Regime terapêutico subótimo, doses baixas de medicamentos, combinações inapropriadas de anti‐hipertensivos, retenção renal de sódio (pseudotolerância) |
| • Hipertensão secundária: doença renovascular, hiperaldosteronismo primário, feocromocitoma |
A prevalência de HTA secundária na população de hipertensos é de 3‐5%. A causa mais comum de HTA secundária é a doença do parênquima renal, responsável por 2‐5% dos casos de HTA. As causas de HTA secundárias a patologia das suprarrenais, inclusive o feocromocitoma, ocorrem em menos de 1% de todos os casos de HTA. Por outro lado, 80% dos doentes portadores de síndrome de Cushing têm HTA. E fundamental que os médicos tenham um alto grau de suspeita clínica em hipertensos de difícil controlo. A tabela 9 lista os achados clínicos das principais etiologias de HTA secundária e associa‐os com os exames complementares que devem ser usados para o diagnóstico.
Etiologias, sinais indicativos e exames complementares para o diagnóstico de HTA secundária
| Achados clínicos | Suspeita diagnóstica e prevalência | Estudos adicionais |
|---|---|---|
| Ronco, apneia noturna, sonolência diurna, SM | SAOS | Questionário de Berlim, polissonografia ou poligrafia residencial com cinco ou mais episódios de apneia e/ou hipopneia por hora de sono |
| HTAR e/ou hipocaliemia (não obrigatória) e/ou nódulo suprarrenal | Hiperaldosteronismo primário (hiperplasia ou adenoma) | Determinações de aldosterona (>15 ng/dL) e atividade/concentração de renina plasmática; cálculo da relação aldosterona/renina>30. Testes confirmatórios (furosemida e captopril). Exames de imagem: TC com cortes finos ou RM |
| Edema, anorexia, fadiga, creatinina e ureia elevadas, alterações do sedimento urinário | Doença renal parenquimatosa | Exame de urina, cálculo do TFG‐e, ecografia renal, pesquisa de albuminúria/proteinúria |
| Sopro abdominal, EAP súbito, alteração da função renal por medicamentos que bloqueiam o SRAA | Doença renovascular | Ecografia com doppler renal e/ou renograma, angiografia por RM ou TC, arteriografia renal |
| Pulsos femorais ausentes ou de amplitude diminuída, PA diminuída nos membros inferiores, alterações na radiografia de tórax | Coartação de aorta | Ecocardiograma e/ou angiografia de tórax por TC |
| Ganho de peso, diminuição da líbido, fadiga, hirsutismo, amenorreia, “fácies em lua cheia”, “giba dorsal”, estrias purpúreas, obesidade central, hipocaliemia | Síndrome de Cushing (hiperplasia, adenoma e excesso de produção de ACTH) | Cortisol salivar, cortisol urinário livre de 24h e teste de supressão: cortisol matinal (8h) e 8h após administração de dexametasona (1mg) às 24 h. RM |
| HTA paroxística com cefaleia, sudorese e palpitações | Feocromocitoma | Metanefrinas plasmáticas livres, catecolaminas séricas e metanefrinas urinárias. TC e RM |
| Fadiga, ganho de peso, perda de cabelo, HTAD, fraqueza muscular | Hipotiroidismo (20%) | TSH e T4 livre |
| Intolerância ao calor, perda de peso, palpitações, exoftalmia, hipertermia, reflexos aumentados, tremores, taquicardia | Hipertiroidismo | TSH e T4 livre |
| Litíase urinária, osteoporose, depressão, letargia, fraqueza ou espasmos musculares, sede, poliúria | Hiperparatiroidismo (hiperplasia ou adenoma) | Cálcio sérico e PTH |
| Cefaleia, fadiga, problemas visuais, aumento das mãos, pés e língua | Acromegalia | IGF‐1 e HC basal e durante teste de tolerância oral à glicose |
ACTH: adrenocorticotropina; EAP: edema agudo de pulmão; HC: hormona do crescimento; HTA: hipertensão arterial; HTAD: hipertensão arterial diastólica; TSH: hormona estimulante da tiroóide; HTAR: hipertensão arterial resistente; IGF‐1: fator de crescimento insulina‐símile tipo 1; PTH: paratormona; RM: ressonância magnética; SAOS: síndrome da apneia e hipopneia obstrutiva do sono; SM: síndrome metabólica; SRAA: sistema renina‐angiotensina‐aldosterona; TC: tomografia computadorizada; TFG‐e: taxa de filtração glomerular estimada.
Fonte: Malachias MV, Souza WK, Plavnik FL et al., 7th Brazilian Guideline of Arterial Hypertension. Arq Bras Cardiol. 2016; 107 (3 Suppl 3): 1‐83.1 Publicação autorizada.
Como em todas as DCNT, a adesão ao tratamento da HTA durante toda a vida é pequena e acredita‐se que, no primeiro ano, cerca de 40% dos doentes abandonem o tratamento regular, desperdiçam a redução das LOA e a diminuição dos eventos cardiovasculares, como a ocorrência de enfarte do miocárdio e AVC. Os fatores que se associam à não adesão ao tratamento são: presença de efeitos adversos, número de doses diárias e má tolerância aos fármacos. Há alguma evidência de que as combinações fixas de fármacos aumentam a adesão por reduzir a possibilidade de toma irregular das várias tomas diárias. O envolvimento do doente e dos seus parentes e a abordagem por equipe multidisciplinar também aumentaram a adesão. Sugere‐se o emprego de aplicativos interativos que aumentem a participação dos pacientes no controlo da PA e os encorajem na persistência e na toma regular da medicação.16
Conflitos de interesseOs autores declaram não ter conflitos de interesse.