O aumento da atividade do sistema nervoso simpático desempenha um papel preponderante na fisiopatologia da hipertensão arterial (HTA). Recentemente foi desenvolvida uma técnica de intervenção percutânea – a desnervação renal (DNR) – para o tratamento da HTA resistente.
ObjetivoAvaliar a segurança imediata e a eficácia da DNR aos seis meses na redução da pressão arterial em doentes com HTA resistente.
MétodosRegisto prospetivo de doentes com HTA essencial resistente submetidos a DNR entre julho de 2011 e maio de 2013. A eficácia da DNR foi definida pela redução ≥10mmHg da pressão arterial sistólica (PAS), avaliada na consulta dos seis meses de seguimento.
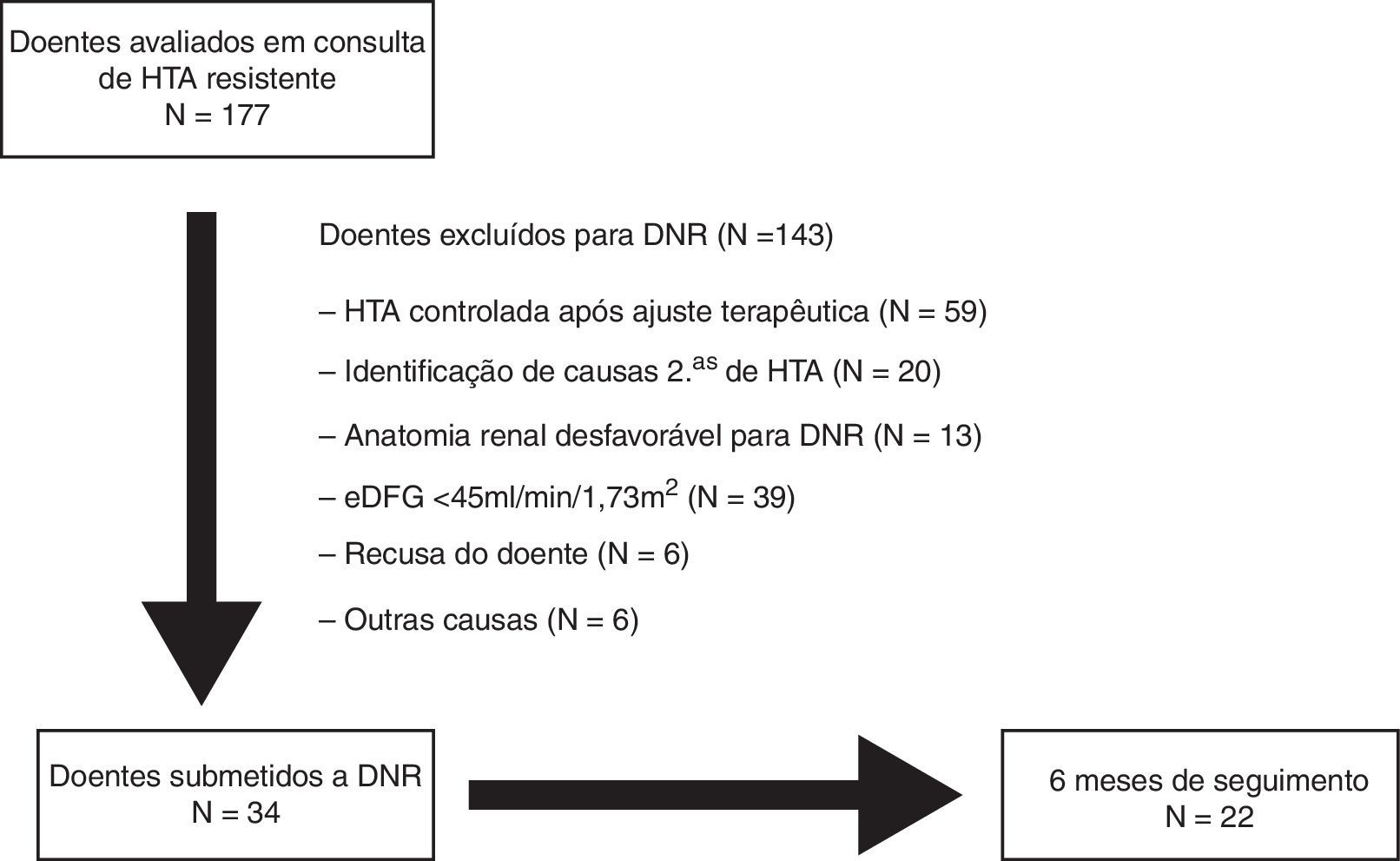
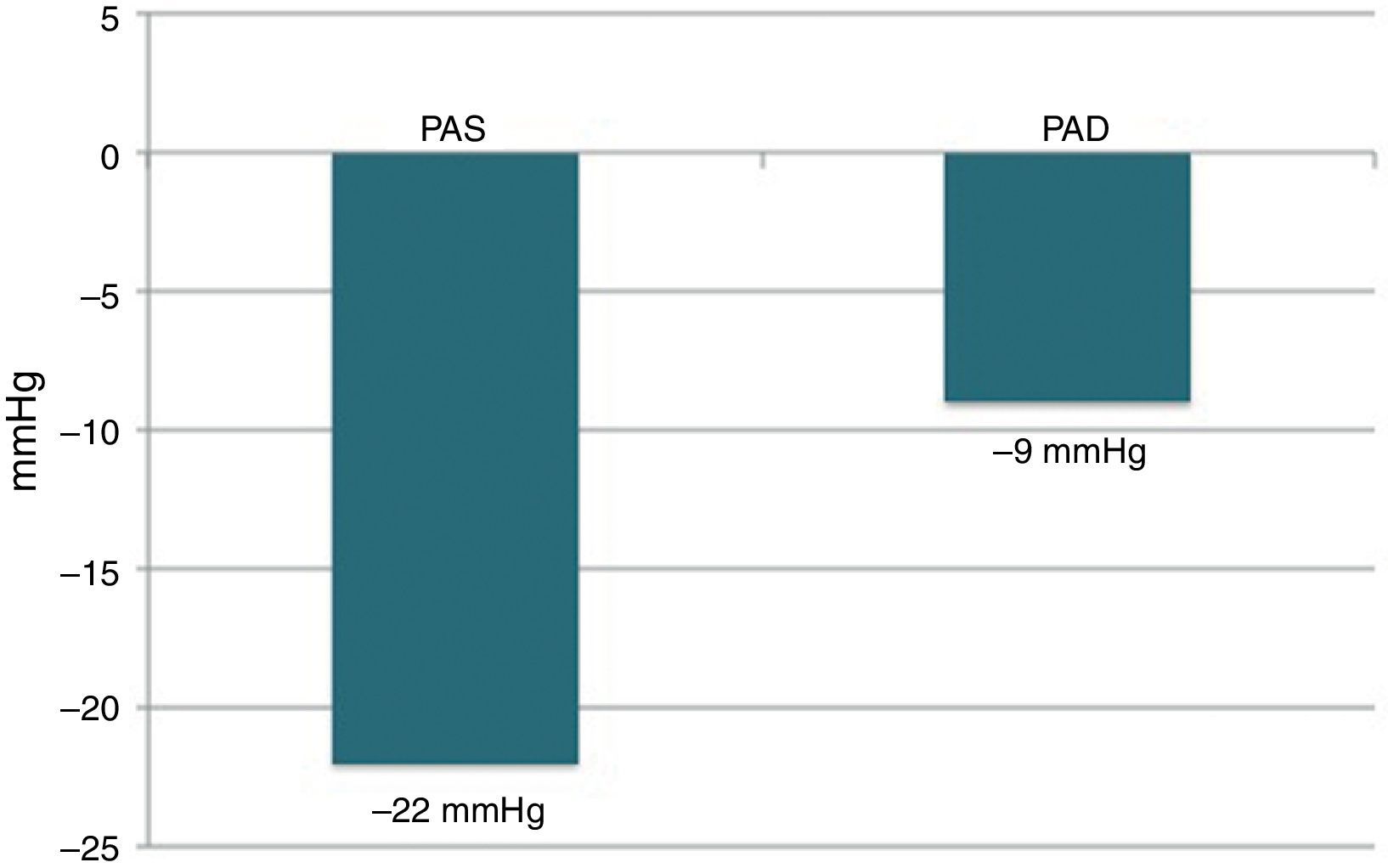
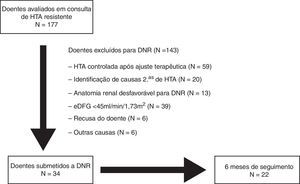
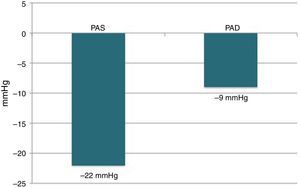
ResultadosNuma consulta de HTA resistente avaliaram‐se 177 doentes consecutivos, dos quais 34 (idade 62,7±7,6 anos; 50,0% homens) efetuaram DNR. Não ocorreram complicações vasculares, nomeadamente no acesso ou nas artérias renais. Nos 22 doentes com seguimento completo aos seis meses, a taxa de respondedores foi 81,8% (n=18). A PAS na consulta diminuiu em média 22mmHg (174±23 versus 152±22mmHg; p <0,001) e a diastólica 9mmHg (89±16 versus 80±11mmHg; p=0,006). O número de fármacos anti‐hipertensores (5,5±1,0 versus 4,6±1,1; p=0,010) e de classes farmacológicas (5,4±0,7 versus 4,6±1,1; p=0,009) também diminuíram significativamente. Dos parâmetros da monitorização ambulatória da pressão arterial de 24h e ecocardiográficos analisados, a percentagem de cargas diastólicas (45±29 versus 27±26%; p=0,049) e o índice de massa ventricular esquerda (174±56 versus 158±60g/m2; p=0,014) diminuíram significativamente.
ConclusãoNa população estudada de doentes com HTA resistente submetidos a DNR, esta foi uma intervenção segura e eficaz na redução da pressão arterial aos seis meses de seguimento.
Increased activation of the sympathetic nervous system plays a central role in the pathophysiology of hypertension (HTN). Catheter‐based renal denervation (RDN) was recently developed for the treatment of resistant HTN.
AimTo assess the safety and efficacy of RDN for blood pressure (BP) reduction at six months in patients with resistant HTN.
MethodsIn this prospective registry of patients with essential resistant HTN who underwent RDN between July 2011 and May 2013, the efficacy of RDN was defined as ≥10mmHg reduction in office systolic blood pressure (SBP) six months after the intervention.
ResultsIn a resistant HTN outpatient clinic, 177 consecutive patients were evaluated, of whom 34 underwent RDN (age 62.7±7.6 years; 50.0% male). There were no vascular complications, either at the access site or in the renal arteries. Of the 22 patients with complete six‐month follow‐up, the response rate was 81.8% (n=18). The mean office SBP reduction was 22mmHg (174±23 vs. 152±22mmHg; p<0.001) and 9mmHg in diastolic BP (89±16 vs. 80±11mmHg; p=0.006). The number of antihypertensive drugs (5.5±1.0 vs. 4.6±1.1; p=0.010) and pharmacological classes (5.4±0.7 vs. 4.6±1.1; p=0.009) also decreased significantly. Of the 24‐hour ambulatory BP monitoring and echocardiographic parameters analyzed, there were significant reductions in diastolic load (45±29 vs. 27±26%; p=0.049) and in left ventricular mass index (174±56 vs. 158±60 g/m2; p=0.014).
ConclusionIn this cohort of patients with resistant HTN, RDN was safe and effective, with a significant BP reduction at six‐month follow‐up.
A hipertensão arterial (HTA) é um dos principais fatores de risco que contribui de forma independente para a mortalidade global1. A prevalência de HTA é elevada, com incidência crescente, constituindo um verdadeiro problema de saúde pública, afetando inclusive indivíduos jovens2.
Apesar de as inúmeras opções terapêuticas aprovadas e recomendadas, a taxa de controlo dos doentes com HTA está longe de ser a ideal3. Em Portugal esta realidade foi demonstrada no estudo Prevalência, Conhecimento, Tratamento e Controlo da Hipertensão em Portugal (PAP)4, que documentou não só uma elevada prevalência da HTA em adultos com idade superior a 19 anos (42,1%), mas também uma baixa taxa do seu controlo (11,2%). Apesar de vários fatores contribuírem para este deficiente controlo, a HTA é resistente à terapêutica farmacológica num número significativo de doentes sendo fundamental a identificação destes casos, pelo elevado risco para a ocorrência de eventos cardiovasculares5–7. Esta limitação das estratégias terapêuticas farmacológicas atuais reflete provavelmente a complexidade dos múltiplos mecanismos fisiopatológicos envolvidos na génese e manutenção da HTA8,9. A ativação crónica do sistema nervoso simpático, mecanismo central na fisiopatologia da HTA resistente, tem sido alvo de uma nova técnica de intervenção – a desnervação renal – que consiste na aplicação endovascular nas artérias renais de energia de radiofrequência para a modulação da atividade simpática renal10,11.
A segurança e a eficácia da desnervação renal (DNR) foram inicialmente descritas nos estudos Symplicity HTN‐111 e Symplicity HTN‐212, havendo já evidência que demonstra a persistência da eficácia a médio prazo na redução dos valores de pressão arterial com diferenças dentro da mesma magnitude13,14. Publicámos recentemente a nossa experiência inicial com esta nova técnica no tratamento dos doentes com HTA resistente15.
O objetivo deste estudo foi avaliar a segurança imediata e a eficácia da DNR aos seis meses na redução da pressão arterial em doentes com HTA resistente.
MétodosDesenho do estudo e populaçãoRegisto prospetivo incluindo 177 doentes avaliados consecutivamente em consulta de HTA resistente, em centro terciário, entre julho de 2011 e maio de 2013. A HTA resistente foi definida como presença de pressão arterial avaliada na consulta superior ou igual a 140/90mmHg, apesar de terapêutica com pelo menos três fármacos anti‐hipertensores nas doses máximas toleradas, um dos quais obrigatoriamente diurético16. Em todos os doentes foi feita a exclusão de possíveis causas secundárias de HTA. A seleção dos doentes para DNR foi efetuada em reunião entre cardiologistas e nefrologistas responsáveis pelo estudo dos doentes na consulta de HTA. Os procedimentos foram autorizados pela comissão de ética do centro hospitalar e realizados após o consentimento informado dos doentes. O desenho do estudo encontra‐se representado na Figura 1. Os critérios usados para a seleção dos doentes com HTA para tratamento com DNR foram discutidos e publicados recentemente por de Araújo Gonçalves et al.15.
Após avaliação clínica e laboratorial protocolada, foram selecionados e submetidos a DNR 34 doentes, dos quais 22 tinham completado seis meses de seguimento após o procedimento. Na análise final foi avaliada a segurança do procedimento de todos os doentes submetidos a DNR e a eficácia no grupo de doentes com seguimento completo aos seis meses.
Avaliação clínica e exames complementares de diagnósticoPara avaliar a elegibilidade anatómica para DNR foi efetuada angiografia das artérias renais em todos os doentes. Em 73,5% dos doentes (n=25) foi efetuada angiografia não invasiva antes da DNR através de tomografia computadorizada. Consideraram‐se suscetíveis de DNR as artérias renais com diâmetro luminal mínimo de 4mm e sem marcadas tortuosidade ou estenoses significativas (redução >50% do diâmetro vascular). Foram registadas variáveis demográficas, antecedentes clínicos e parâmetros antropométricos. A avaliação basal, realizada antes da DNR, incluiu: registo da pressão arterial sistólica (PAS) e diastólica (PAD) na última consulta, realização de ecocardiograma transtorácico, monitorização ambulatória da pressão arterial (MAPA) 24h e avaliação analítica. A terapêutica farmacológica anti‐hipertensora de cada doente foi também registada, valorizando‐se quer o número de fármacos quer as respetivas classes farmacológicas, consideradas pelas seguintes categorias: inibidores da enzima de conversão da angiotensina, antagonistas dos recetores da angiotensina, inibidores diretos da renina, antagonistas da aldosterona, diuréticos, beta‐bloqueantes, antagonistas dos canais de cálcio e alfa agonistas.
Procedimento de desnervação renalA DNR foi efetuada através de acesso arterial femoral, com exceção de um caso, no qual foi usada a artéria radial esquerda. Após a obtenção do acesso vascular realizou‐se aortografia abdominal e angiografia seletiva das artérias renais. A radiofrequência foi aplicada em ambas as artérias renais usando os sistemas: Symplicity® (Medtronic, EUA) n=26, EnligHTN® (St. Jude Medical, EUA) n=6 e OneShot®(Covidien, EUA) n=2. Com estes dispositivos a aplicação da radiofrequência é monitorizada através de um gerador, cuja programação e controlo são automáticos (impedância, temperatura e duração de aplicação), não dependentes da intervenção do operador, obedecendo a protocolos pré‐estabelecidos para cada uma das marcas. Com o sistema Symplicity® realizam‐se entre quatro a seis aplicações em cada artéria renal, com duração de 120seg cada, começando na porção mais distal do vaso, separadas por cerca de 5mm e efetuadas em diferentes quadrantes da parede arterial11. O sistema EnligHTN® é um dispositivo multielétrodo (quatro elétrodos), permitindo a aplicação de radiofrequência sem necessidade de manipulação do dispositivo; o procedimento inicia‐se também no elétrodo mais distal com quatro aplicações sequenciais com duração de 90seg cada, sendo idealmente feitos dois conjuntos de quatro aplicações em cada artéria17. O sistema OneShot®, aprovado mais recentemente, permite o uso de fio guia, apresenta um elétrodo único irrigado e em espiral, sendo a energia aplicada durante 120seg18. Todos os procedimentos foram realizados sob sedação, com apoio anestésico (propofol e remifentanilo em doses ajustadas ao peso do doente) e sob anticoagulação com heparina não fracionada para um activated clotting time mínimo de 250seg. Em todos os casos o acesso vascular femoral foi encerrado com o dispositivo Angio‐Seal®(St. Jude Medical, EUA). Não se verificaram complicações no acesso vascular nem nas artérias renais após a DNR, ocorrendo apenas um caso de espasmo e estenose da artéria renal na angiografia final, num procedimento efetuado em artéria renal acessória com diâmetro no limite inferior da indicação (4mm).
Período de seguimentoA definição de respondedor para a avaliação da eficácia da DNR aos seis meses foi a usada nos estudos que validaram esta técnica: redução da PAS ≥10mmHg na consulta de seguimento. Neste período de seguimento foi ainda avaliado o valor da PAD na consulta, o número de fármacos anti‐hipertensores e de classes farmacológicas, os valores da MAPA 24h e os parâmetros ecocardiográficos: índice de massa ventricular esquerda (IMVE), fração de ejeção ventricular esquerda, índice do volume da aurícula esquerda, o ratio E/A em que E e A representam as velocidades máximas do fluxo ao nível da válvula mitral obtidas por Doppler pulsado, o tempo de desaceleração da onda E e o ratio E/e’ em que e’ representa a velocidade diastólica precoce obtida no anel mitral por Doppler tecidular.
Na avaliação da segurança imediata da DNR foi registada a ocorrência de complicações relacionadas quer com o acesso vascular (hematoma e pseudoaneurisma) quer com a cateterização seletiva das artérias renais e com a aplicação de radiofrequência (espasmo, estenose, disseções, trombose ou perfuração das artérias renais).
Análise estatísticaA análise estatística do presente estudo foi realizada através do software Statistical Package for Social Sciences® para Windows, versão 19.0 (SPSS, Inc, Chicago, Illinois, EUA). As variáveis categóricas foram expressas em valores numéricos (com percentagens entre parêntesis) e usou‐se o teste exato de Fischer para a sua comparação. As variáveis contínuas foram expressas sob a forma de média ± desvio padrão e foram comparadas pelo teste t‐Student, quando verificadas as condições de aplicabilidade. Foram considerados estatisticamente significativos os resultados com p <0,05.
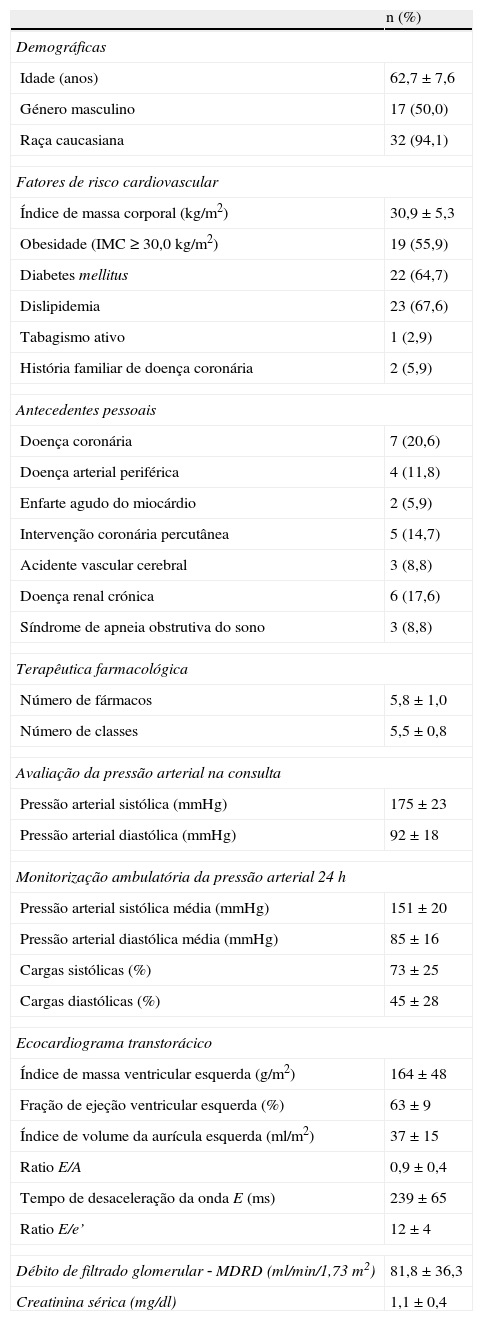
ResultadosCaracterísticas basais dos doentes submetidos a desnervação renalAs características basais dos doentes submetidos a DNR encontram‐se representadas na Tabela 1. A média de idades foi 62,7±7,6 anos, metade dos doentes eram do sexo masculino (n=17) e a grande maioria (94,1%; n=32) de raça caucasiana. Entre os fatores de risco cardiovascular destacam‐se: índice de massa corporal médio de 30,9±5,3kg/m2 (obesidade em 55,9% doentes), diabetes mellitus tipo 2 em 64,7%, dislipidemia em 67,6%, tabagismo ativo em 2,9% e história familiar de doença coronária prematura em 5,9% dos doentes. Dos antecedentes pessoais, 32,4% (n=11) apresentavam doença vascular em qualquer território: doença arterial periférica em 11,8% (n=4), doença vascular cerebral em 8,8% (n=3) e doença coronária em 20,6% dos doentes (5,9% com enfarte agudo do miocárdio prévio e 14,7% submetidos a intervenção coronária percutânea). Em 8,8% dos doentes (n=3) existia concomitantemente síndrome de apneia obstrutiva do sono, mantendo estes doentes valores de pressão arterial elevados apesar de suporte ventilatório não invasivo em ambulatório. A estimativa do débito de filtrado glomerular (eDFG‐MDRD) médio foi de 81,8±36,3ml/min/1,73m2. Destes doentes, 17,6% tinham doença renal crónica com Edfg <60ml/min/1,73m2. O valor médio de creatinina sérica foi de 1,1±0,4mg/dl.
Características basais da população estudada (N=34)
| n (%) | |
| Demográficas | |
| Idade (anos) | 62,7±7,6 |
| Género masculino | 17 (50,0) |
| Raça caucasiana | 32 (94,1) |
| Fatores de risco cardiovascular | |
| Índice de massa corporal (kg/m2) | 30,9±5,3 |
| Obesidade (IMC ≥30,0kg/m2) | 19 (55,9) |
| Diabetes mellitus | 22 (64,7) |
| Dislipidemia | 23 (67,6) |
| Tabagismo ativo | 1 (2,9) |
| História familiar de doença coronária | 2 (5,9) |
| Antecedentes pessoais | |
| Doença coronária | 7 (20,6) |
| Doença arterial periférica | 4 (11,8) |
| Enfarte agudo do miocárdio | 2 (5,9) |
| Intervenção coronária percutânea | 5 (14,7) |
| Acidente vascular cerebral | 3 (8,8) |
| Doença renal crónica | 6 (17,6) |
| Síndrome de apneia obstrutiva do sono | 3 (8,8) |
| Terapêutica farmacológica | |
| Número de fármacos | 5,8±1,0 |
| Número de classes | 5,5±0,8 |
| Avaliação da pressão arterial na consulta | |
| Pressão arterial sistólica (mmHg) | 175±23 |
| Pressão arterial diastólica (mmHg) | 92±18 |
| Monitorização ambulatória da pressão arterial 24h | |
| Pressão arterial sistólica média (mmHg) | 151±20 |
| Pressão arterial diastólica média (mmHg) | 85±16 |
| Cargas sistólicas (%) | 73±25 |
| Cargas diastólicas (%) | 45±28 |
| Ecocardiograma transtorácico | |
| Índice de massa ventricular esquerda (g/m2) | 164±48 |
| Fração de ejeção ventricular esquerda (%) | 63±9 |
| Índice de volume da aurícula esquerda (ml/m2) | 37±15 |
| Ratio E/A | 0,9±0,4 |
| Tempo de desaceleração da onda E (ms) | 239±65 |
| Ratio E/e’ | 12±4 |
| Débito de filtrado glomerular ‐ MDRD (ml/min/1,73m2) | 81,8±36,3 |
| Creatinina sérica (mg/dl) | 1,1±0,4 |
Na última consulta antes da DNR os valores médios da PAS e da PAD foram respetivamente 175±23mmHg e 92±18mmHg, enquanto a frequência cardíaca média foi de 71±18bpm. A MAPA revelou os seguintes valores médios nas 24h: PAS 151±20mmHg, PAD 85±16mmHg, pressão arterial média 107±14mmHg, pressão de pulso 68±16mmHg, cargas sistólicas 73±25%, cargas diastólicas 45±28%, frequência cardíaca 69±12bpm e perda do perfil circadiano em 57,1% dos doentes. O ecocardiograma transtorácico revelou hipertrofia ventricular esquerda na maioria dos doentes (90,9%), sendo o IMVE médio de 164±48g/m2. Apenas quatro doentes apresentavam redução da fração de ejeção ventricular esquerda (<55% por Simpson biplano) sendo o valor médio de 66±9%, o volume indexado da aurícula esquerda 37±15g/m2, o ratio E/A 0,9±0,4, o tempo de desaceleração da onda E 239±65ms e o ratio E/e’ 12±4. Em média cada doente estava medicado com 5,8±1,0 fármacos anti‐hipertensores, correspondendo a 5,5±0,8 classes farmacológicas. As classes de fármacos mais prescritos foram os antagonistas dos canais do cálcio em 97,1% (n=33), os diuréticos em 88,2% (n=30) e os beta‐bloqueantes em 82,4% (n=28) dos doentes. Os antagonistas da aldosterona e os alfa‐agonistas estavam ambos prescritos em 70,6% (n=24), os antagonistas dos recetores da angiotensina em 61,8% (n=21), os inibidores da enzima de conversão da angiotensina em 52,9% (n=18) e os inibidores da renina em 14,7% (n=5) dos doentes.
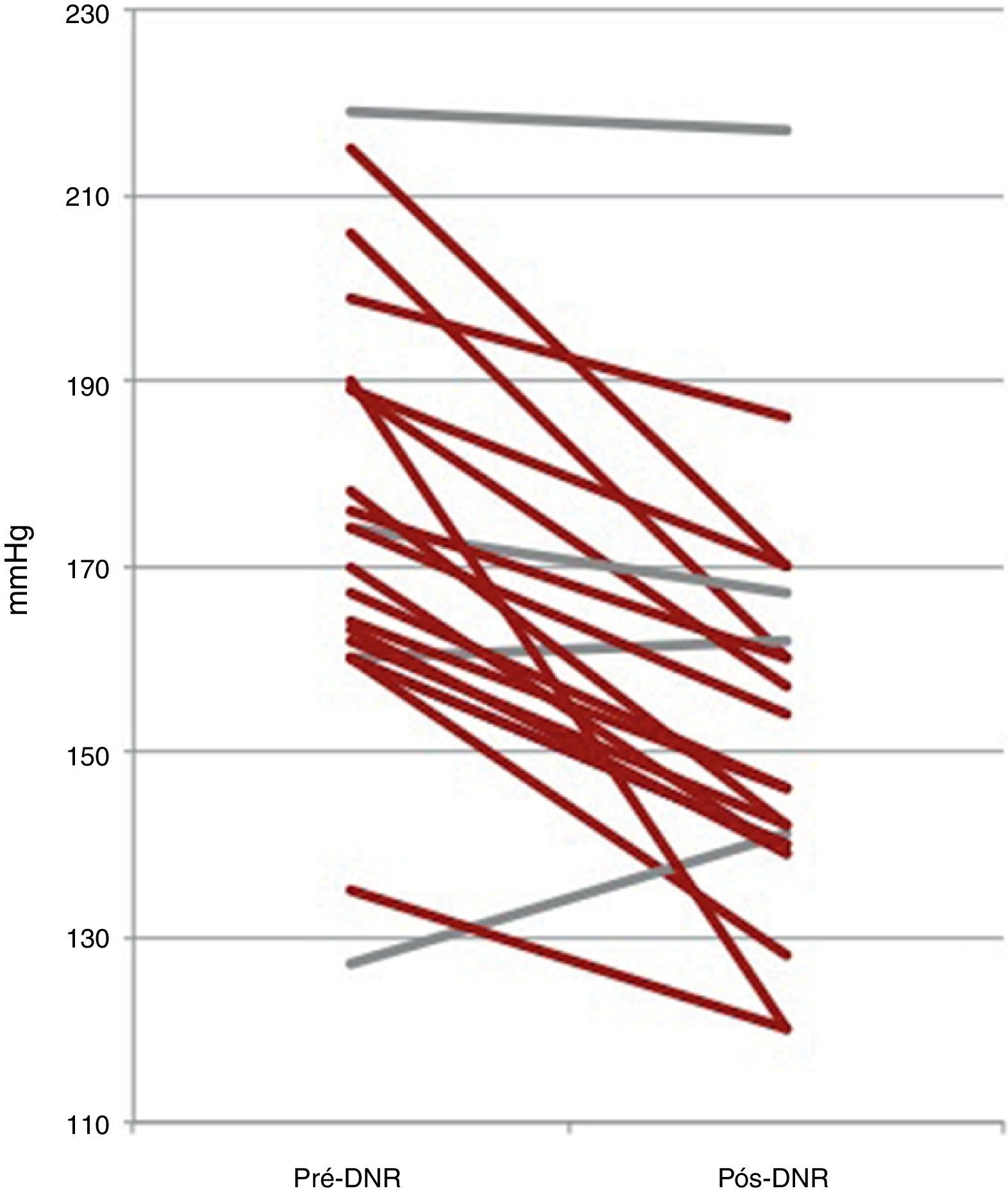
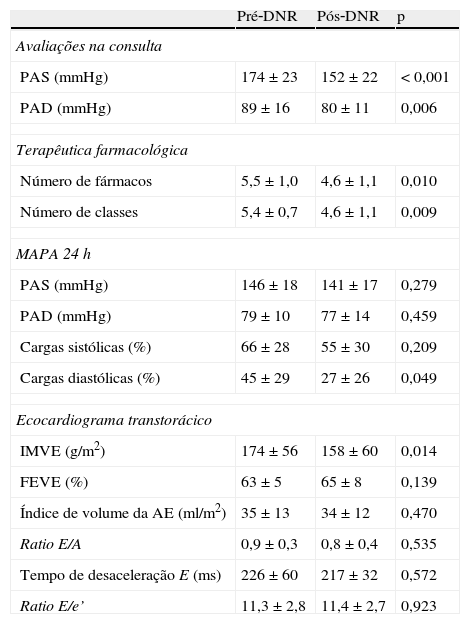
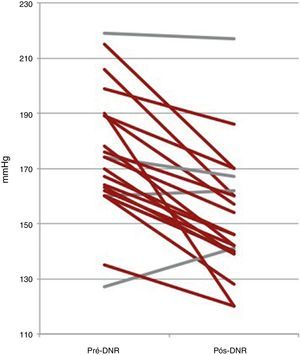
Seguimento aos seis mesesDos 22 doentes com seguimento completo aos seis meses após a DNR, 18 (81,8%) alcançaram o objetivo primário do estudo, sendo considerados respondedores (Figura 2). Dos quatro doentes não respondedores, apenas um apresentou elevação da pressão arterial comparativamente ao valor basal, enquanto os outros três tiveram redução inferior a 10mmHg. A PAS avaliada na consulta diminuiu em média 22mmHg, sendo esta redução estatisticamente significativa (174±23 versus 152±22mmHg; p<0,001). A PAD também diminuiu de forma estatisticamente significativa, em média 9mmHg (89±16 versus 80±11mmHg; p=0,006) (Figura 3). Outros parâmetros que se modificaram de forma significativa aos seis meses após a DNR foram a percentagem de cargas diastólicas na MAPA 24h (45±29 versus 27±26%; p=0,049) e o IMVE (174±56 versus 158±60g/m2; p=0,014). Os parâmetros ecocardiográficos de avaliação da função sistólica e diastólica que foram analisados não se modificaram de forma estatisticamente significativa. Da mesma forma, a creatinina sérica também não se alterou (1,0±0,3 versus 1,0±0,4mg/dl; p=0,344) (Tabela 2). O número de fármacos anti‐hipertensores (5,5±1,0 versus 4,6±1,1; p=0,010) e de classes farmacológicas (5,4±0,7 versus 4,6±1,1; p=0,009) diminuiu significativamente após a DNR. Não foi possível efetuar qualquer análise comparativa entre os diferentes sistemas de desnervação porque os doentes tratados com os sistemas OneShot® (n=2) e EnligHTN® (n=6) não atingiram ainda o tempo de seguimento estudado (seis meses). A sua inclusão neste trabalho serve de qualquer modo para descrever as características basais dos doentes selecionados para a DNR, bem como a sua segurança imediata.
Valores da pressão arterial avaliada na consulta, terapêutica farmacológica, valores da MAPA 24h e parâmetros ecocardiográficos antes e seis meses após a DNR (n=22)
| Pré‐DNR | Pós‐DNR | p | |
| Avaliações na consulta | |||
| PAS (mmHg) | 174±23 | 152±22 | <0,001 |
| PAD (mmHg) | 89±16 | 80±11 | 0,006 |
| Terapêutica farmacológica | |||
| Número de fármacos | 5,5±1,0 | 4,6±1,1 | 0,010 |
| Número de classes | 5,4±0,7 | 4,6±1,1 | 0,009 |
| MAPA 24h | |||
| PAS (mmHg) | 146±18 | 141±17 | 0,279 |
| PAD (mmHg) | 79±10 | 77±14 | 0,459 |
| Cargas sistólicas (%) | 66±28 | 55±30 | 0,209 |
| Cargas diastólicas (%) | 45±29 | 27±26 | 0,049 |
| Ecocardiograma transtorácico | |||
| IMVE (g/m2) | 174±56 | 158±60 | 0,014 |
| FEVE (%) | 63±5 | 65±8 | 0,139 |
| Índice de volume da AE (ml/m2) | 35±13 | 34±12 | 0,470 |
| Ratio E/A | 0,9±0,3 | 0,8±0,4 | 0,535 |
| Tempo de desaceleração E (ms) | 226±60 | 217±32 | 0,572 |
| Ratio E/e’ | 11,3±2,8 | 11,4±2,7 | 0,923 |
AE: aurícula esquerda; FEVE: fração ejeção ventricular esquerda; IMVE: índice de massa ventricular esquerda; PAD: pressão arterial diastólica; PAS: pressão arterial sistólica.
Neste grupo de doentes com HTA resistente submetidos a DNR esta foi uma intervenção segura, não se tendo verificado nenhuma complicação grave. Nesta série de doentes não ocorreu nenhuma complicação do acesso vascular, nomeadamente pseudoaneurisma, realçando‐se o facto de um dos doentes ser o primeiro caso até à data publicado de DNR por via radial19. Igualmente não ocorreu nenhum caso de disseção, trombose ou rutura da artéria renal, tendo‐se verificado apenas um caso de espasmo e estenose mantida no final do procedimento após desnervação numa artéria renal acessória com calibre no limite inferior do recomendado.
A segurança da DNR foi inicialmente demonstrada em 2009 no estudo Symplicity HTN‐111, estudo que permitiu a introdução da DNR na prática clínica. No entanto, os estudos publicados na literatura envolveram um reduzido número de doentes e o tempo de seguimento ainda é insuficiente para se poderem tirar conclusões mais definitivas acerca da segurança desta nova técnica a médio longo prazo.
Além da segurança demonstrada, a DNR foi também uma intervenção eficaz na redução da pressão arterial avaliada na consulta aos seis meses de seguimento, com uma redução média da PAS de 22mmHg. Em 82% dos casos houve uma redução de pelo menos 10mmHg, verificando‐se ainda uma redução significativa da PAD (9mmHg). Este impacto da DNR nos valores tensionais avaliados na consulta permitiu também uma redução significativa do número de fármacos anti‐hipertensores.
O aumento do número de doentes hipertensos e a morbi‐mortalidade resultante do mau controlo tensional, em parte também condicionada por casos refratários e resistentes à terapêutica farmacológica, justificam a necessidade da adoção de estratégias terapêuticas complementares. Estima‐se que cerca de sete milhões de mortes e 64 milhões de anos de vida perdidos sejam provocados anualmente por HTA mal controlada20. Em algumas revisões da literatura refere‐se que a HTA resistente pode representar cerca de 15% dos doentes com hipertensão5,6, ocorrendo mais frequentemente nos homens, em idade superior a 55 anos, indivíduos de raça negra, diabéticos, obesos e com doença renal crónica em estádios avançados5,6,8,9.
A abordagem dos doentes com HTA resistente é bastante complexa, sendo a exclusão de causas secundárias de HTA a otimização da terapêutica farmacológica e a exclusão de HTA da «bata branca» ou outras pseudoresistências, etapas cruciais e prévias à aplicação de técnicas mais específicas e avançadas como a DNR. No presente estudo a complexidade da seleção dos doentes para DNR é demonstrada pela reduzida percentagem de doentes seguidos em consulta dedicada de HTA resistente considerados elegíveis para DNR, sendo a proporção de doente avaliado com HTA resistente para doente submetido a DNR de aproximadamente 5:1 (19,2%).
A terapêutica farmacológica da HTA tem‐se baseado sobretudo em fármacos que atuam ao nível do sistema renina‐angiotensina‐aldosterona, sendo o sistema nervoso simpático relegado para segundo plano. No entanto, o papel da modulação simpática na HTA já foi demonstrado há mais de meio século. Por um lado foi demonstrada a associação entre a ativação do sistema nervoso simpático e HTA essencial em diversos tipos e estádios de HTA, incluindo os mais precoces21–24. Por outro lado, o efeito da simpatectomia cirúrgica na redução dos valores tensionais foi também comprovado, embora esta técnica tivesse sido abandonada pelas complicações associadas ao procedimento e pelo subsequente desenvolvimento da terapêutica farmacológica25–27. Os recentes avanços tecnológicos com o aparecimento de dispositivos miniaturizados para aplicação de radiofrequência vieram permitir a realização de uma desnervação simpática por via percutânea, fazendo renascer o entusiasmo sobre a possibilidade de intervir na relação atividade simpática‐HTA.
Os resultados do nosso estudo são sobreponíveis com os de estudos prévios, nos quais foi documentada a eficácia da DNR em doentes com HTA resistente. No estudo SYMPLICITY HTN 212, o primeiro estudo aleatorizado que demonstrou a eficácia da DNR na redução da pressão arterial aos seis meses de seguimento, verificou‐se uma redução média de 32mmHg na PAS e de 12mmHg na PAD. Em valores absolutos a magnitude da redução foi superior à que observámos. Contudo, a comparação dos resultados entre as duas análises é difícil de estabelecer por vários motivos: a dimensão da nossa amostra é inferior (cerca de metade); os valores basais da pressão arterial eram superiores no SYMPLICITY HTN 212 (PAS 178 versus 174mmHg e PAD 97 versus 89mmHg), o que torna mais provável a obtenção de uma maior redução da pressão arterial; e principalmente pelo facto da terapêutica farmacológica no nosso estudo não ter sido mantida na totalidade ao longo do período de seguimento, o que poderá ter subvalorizado os nossos resultados. Estes factos podem justificar também a diferença evidenciada nos resultados dos valores tensionais na MAPA 24h. De facto, contrariamente ao observado no SYMPLICITY HTN 212, no qual os valores tensionais na MAPA 24h diminuíram significativamente seis meses após a DNR, no nosso estudo apenas se verificou uma redução estatisticamente significativa na percentagem de cargas diastólicas nas 24h, apesar dos valores médios da PAS e de PAD terem diminuído (5 e 3mmHg, respetivamente). Além do impacto a curto prazo demonstrado no presente estudo, importa realçar que a eficácia da DNR se prolonga a longo prazo, facto já reportado até aos 36 meses de seguimento14.
Relativamente aos parâmetros ecocardiográficos estudados, verificou‐se uma redução significativa no IMVE, em linha com resultados publicados por outros grupos28. Este achado assume um papel relevante pelo facto da hipertrofia ventricular esquerda ser um marcador subclínico de lesão de órgão alvo, associado à ocorrência de eventos cardiovasculares29. Por outro lado, já foi documentado que a regressão da hipertrofia ventricular esquerda, resultante de um melhor controlo da HTA, se associa a melhor prognóstico30. No entanto, contrariamente ao descrito em trabalhos prévios28, na nossa análise não se verificou uma melhoria significativa dos parâmetros de função sistólica ou diastólica após a DNR, facto provavelmente relacionado com a reduzida dimensão da amostra.
Alguns pontos continuam por esclarecer relativamente à aplicabilidade da DNR. A seleção dos doentes, a investigação profunda das razões que levam à não aderência à terapêutica farmacológica e a investigação da HTA da «bata branca» são pontos essenciais e a otimizar. Recentemente, um estudo que avaliou a aderência terapêutica de 84 doentes hipertensos, através do doseamento das concentrações sanguíneas dos fármacos, revelou que 34,5% dos doentes não apresentavam fármaco detetável em circulação e que 65,5% preenchia critérios para não aderência31. Neste sentido, é difícil estabelecer se o impacto da DNR na pressão arterial se deve por si só à intervenção, à eventual melhoria na aderência terapêutica destes doentes ou até a um componente de efeito placebo, transversal a várias áreas da medicina. O estudo SYMPLICITY HTN‐332, em curso, ajudará a responder a algumas destas questões, tendo como um dos endpoints a avaliação da pressão arterial em ambulatório por MAPA. Por outro lado, a atividade simpática poderá variar de doente para doente, sendo crucial a identificação de parâmetros objetivos que permitam prever a resposta à DNR, possibilitando não só a seleção de doentes com maior potencial de resposta, mas também identificar possíveis não respondedores. O número de aplicações e a «dose» de radiofrequência poderão vir a ser no futuro eventualmente individualizados, adaptados às especificidades de cada doente. Outra questão em aberto diz respeito à ativação do sistema nervoso simpático consoante os estádios de HTA. É possível que nos estádios mais precoces de HTA a modulação simpática possa ter um efeito benéfico potencialmente superior e influenciar a história natural da doença. Por fim, será necessário demonstrar o impacto da DNR na morbilidade e na mortalidade dos doentes com HTA resistente, bem como validar o seu custo‐efetividade, havendo já dados preliminares que sugerem tratar‐se de uma técnica com uma relação favorável33. A atestar toda a expectativa que envolve a DNR estão os inúmeros sistemas de intervenção endovascular atualmente em desenvolvimento, cujos ensaios e registos clínicos irão contribuir para alargar o conhecimento nesta área, respondendo a algumas destas questões e permitindo maximizar o conforto dos doentes, a segurança e a eficácia do procedimento, essenciais para a sua adoção mais generalizada34.
LimitaçõesO presente estudo apresenta algumas limitações. Desde logo o facto de ser uma população de dimensão reduzida, o que não permite retirar conclusões muito robustas acerca da eficácia e da segurança da DNR, fazer comparações de segurança entre os diferentes sistemas de desnervação utilizados e identificar o perfil demográfico e clínico dos doentes que não responderam favoravelmente à DNR. Não tendo sido efetuada angiografia sistemática de controlo das artérias renais no seguimento, foi inviabilizada uma avaliação mais profunda da segurança a médio‐longo prazo da aplicação de radiofrequência nas artérias renais. Não foi igualmente possível comparar os resultados de eficácia entre os diferentes dispositivos, uma vez que todos os doentes com seguimento aos seis meses tinham sido tratados com o sistema Symplicity®. Durante o seguimento foram feitas modificações da terapêutica farmacológica, o que pode ter prejudicado a avaliação da eficácia da DNR, subestimando o seu impacto nos vários parâmetros avaliados.
ConclusãoNa população estudada de doentes com HTA essencial resistente, a DNR foi uma intervenção segura e eficaz aos seis meses de seguimento, com redução significativa dos valores de pressão arterial (sistólica e diastólica) avaliados em consulta. Este facto acompanhou‐se de uma redução significativa do número de fármacos anti‐hipertensores. Além do impacto na pressão arterial, a DNR reduziu também de forma significativa o índice de massa ventricular esquerda, reconhecido marcador de lesão de órgão alvo. A DNR perfila‐se como uma intervenção válida na abordagem dos doentes com HTA resistente, com benefícios adicionais à melhoria do controlo tensional. Contudo, são necessários estudos randomizados e com amostras de maiores dimensões que avaliem o impacto desta intervenção na ocorrência de eventos clínicos a longo prazo.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.