O aumento da aurícula esquerda (AE) é um marcador de mortalidade na população geral. Os doentes com miocardiopatia dilatada (MCD) têm um amplo espetro de tamanhos de AE, mas a importância clínica desta observação tem sido pouco estudada.
ObjectivoAvaliar a importância prognóstica a longo prazo do volume da AE (VAE) em doentes com MCD.
MétodosEstudo prospetivo de doentes admitidos durante o ano de 2004 com o diagnóstico de MCD, em ritmo sinusal. Foi realizado estudo ecocardiográfico completo em repouso e após stress farmacológico. O endpoint composto considerou a assistência ventricular mecânica (AVM), a transplantação cardíaca ou a morte.
ResultadosForam incluídos 35 doentes (68,6% sexo masculino, idade média 52,0), 82,9% etiologia não isquémica. Fração ejeção em repouso 31,1±9,4%.
Durante o seguimento, oito doentes morreram, um foi colocado em AVM e um foi transplantado. A análise de Cox univariável revelou potenciais marcadores ecocardiográficos de prognóstico na amostra tais como a dimensão da AE em modo M (HR-1,12; IC: 0,99-1,26; p=0,067); VAE (HR-1,02; IC: 1,00-1,04; p=0,046); VAE ajustado à superfície corporal (HR-1,03; IC: 1,00-1,07; p=0,049); E/A (HR-0,99; IC: 0,99-1,81; p=0,060); E/A >2 (HR-7,00; IC:1,48-32,43; p=0,014) e E/E’ mitral (HR-1,04; IC: 1,00-1,09; p=0,074). Na análise multivariável a única variável que permaneceu no modelo foi o VAE com o ponto de corte de 63ml (HR-7,7, IC: 0,97-60,61, p=0,05).
ConclusãoNesta amostra, o VAE foi o único parâmetro ecocardiográfico determinante de AVM, transplantação cardíaca ou morte. Os parâmetros ecocardiográficos habitualmente utilizados para estratificação de risco, tais como a fração ejeção do ventrículo esquerdo, a dimensão do ventrículo esquerdo e a reserva contrátil não tiveram valor prognóstico na nossa amostra.
Increased left atrial (LA) size is a prognostic marker of mortality in the general population. LA size varies considerably in patients with dilated cardiomyopathy (DCM), but its clinical significance has not been widely studied.
ObjectiveTo evaluate the long-term prognostic value of LA volume (LAV) in patients with DCM.
MethodsWe prospectively studied patients admitted from January to December 2004 with a diagnosis of DCM, in sinus rhythm. Complete echocardiographic study at rest and after pharmacological stress was performed in all patients.
The composite endpoint of mechanical ventricular assistance (MVA), heart transplantation or death during follow-up was assessed by univariate and multivariate analysis using a Cox regression model.
ResultsThe study population consisted of 35 patients (68.6% male, mean age 52.0) with DCM, 82.9% of non-ischemic etiology. Ejection fraction (EF) at rest was 31.1±9.4%.
During follow-up, eight patients died, one was placed on MVA and one underwent transplantation. Univariate Cox analysis showed various potential echocardiographic markers of prognosis in our population, including LA size in M-mode (HR 1.12, CI: 0.99-1.26, p=0.067), LAV (HR 1.03, CI: 1.00-1.07, p=0.046), LAV adjusted for body surface area (HR 1.03, CI: 0.99-1.26, p=0.049), E/A ratio (HR 0.99; CI: 0.99-1.81; p=0.060); E/A >2 (HR 7.00, CI: 1.48-32.43, p=0.014) and mitral E/E’ ratio (HR 1.04, CI: 1.00-1.09, p=0.074).
The only variable that remained in the multivariate model was LAV, with a cut-off value of 63 ml (HR 7.7, CI: 0.97-60.61, p=0.05).
ConclusionsLAV was the only echocardiographic determinant of MVA, heart transplantation or death in our population with DCM. The echocardiographic parameters commonly used for risk stratification such as EF, left ventricular end-diastolic diameter and contractile reserve did not show prognostic significance in our study.
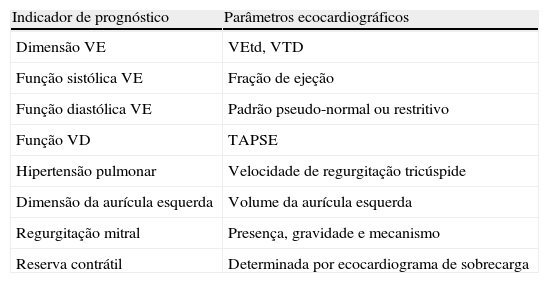
A miocardiopatia dilatada (MCD) é caracterizada por dilatação e disfunção sistólica do ventrículo esquerdo (VE) na ausência de um aumento crónico da pós-carga (como por exemplo na estenose aórtica ou na hipertensão arterial) ou de sobrecarga de volume (como por exemplo na regurgitação mitral). Historicamente, o prognóstico dos doentes com MCD era muito reservado com uma sobrevida média de dois anos após o diagnóstico1. Apesar dos avanços da terapêutica médica, de intervenção e cirúrgica nas últimas duas décadas, esta doença ainda apresenta muito mau prognóstico a longo prazo. Nos doentes com suspeita de insuficiência cardíaca e disfunção ventricular esquerda o ecocardiograma é o exame complementar com maior importância na medida em que estabelece o diagnóstico, definindo a presença e a gravidade da dilatação e disfunção do VE. Os critérios de diagnóstico incluem a redução de fração de ejeção (FEj) (FEj <40%) e aumento da dimensão telediastólica do VE (VEtd >35mm/m2. Para além do diagnóstico, o ecocardiograma é também importante para determinação da etiologia quando possível e para estratificação do risco (Tabela 1).
Indicadores ecocardiográficos para estabelecer o prognóstico de doentes com MCD
| Indicador de prognóstico | Parâmetros ecocardiográficos |
| Dimensão VE | VEtd, VTD |
| Função sistólica VE | Fração de ejeção |
| Função diastólica VE | Padrão pseudo-normal ou restritivo |
| Função VD | TAPSE |
| Hipertensão pulmonar | Velocidade de regurgitação tricúspide |
| Dimensão da aurícula esquerda | Volume da aurícula esquerda |
| Regurgitação mitral | Presença, gravidade e mecanismo |
| Reserva contrátil | Determinada por ecocardiograma de sobrecarga |
MCD: miocardiopatia dilatada; TAPSE: excursão sistólica da válvula tricúspide; VD: ventrículo direito; VE: ventrículo esquerdo; VEtd: diâmetro telediastólico do VE; VTD: volume telediastolico do VE.
Fonte: 2.
O aumento do volume da aurícula esquerda (VAE) tem sido associado a um prognóstico adverso em muitas doenças cardiovasculares, tais como a hipertensão arterial, a miocardiopatia hipertrófica e a insuficiência cardíaca, mas também em doenças não cardíacas, tais como insuficiência renal terminal e hemodiálise3. Num estudo publicado, o VAE foi um fator preditor independente de morte cardiovascular, insuficiência cardíaca, fibrilhação auricular e acidente vascular cerebral numa amostra de 483 indivíduos não selecionados em ritmo sinusal e um seguimento médio de aproximadamente sete anos4. No entanto, o seu valor prognóstico em doentes com MCD ainda está pouco estudado.
Na ausência de doença valvular mitral ou fibrilhação auricular, a dilatação da aurícula esquerda (AE) ocorre devido ao aumento das pressões diastólicas intraventriculares esquerdas, refletindo as condições hemodinâmicas do doente5. Os doentes com função sistólica comprometida apresentam pressões diastólicas mais elevadas, causando sobrecarga para a AE que vai dilatando progressivamente ao longo do tempo. Consequentemente, o grau de dilatação da AE pode refletir a duração e a gravidade da disfunção do VE6.
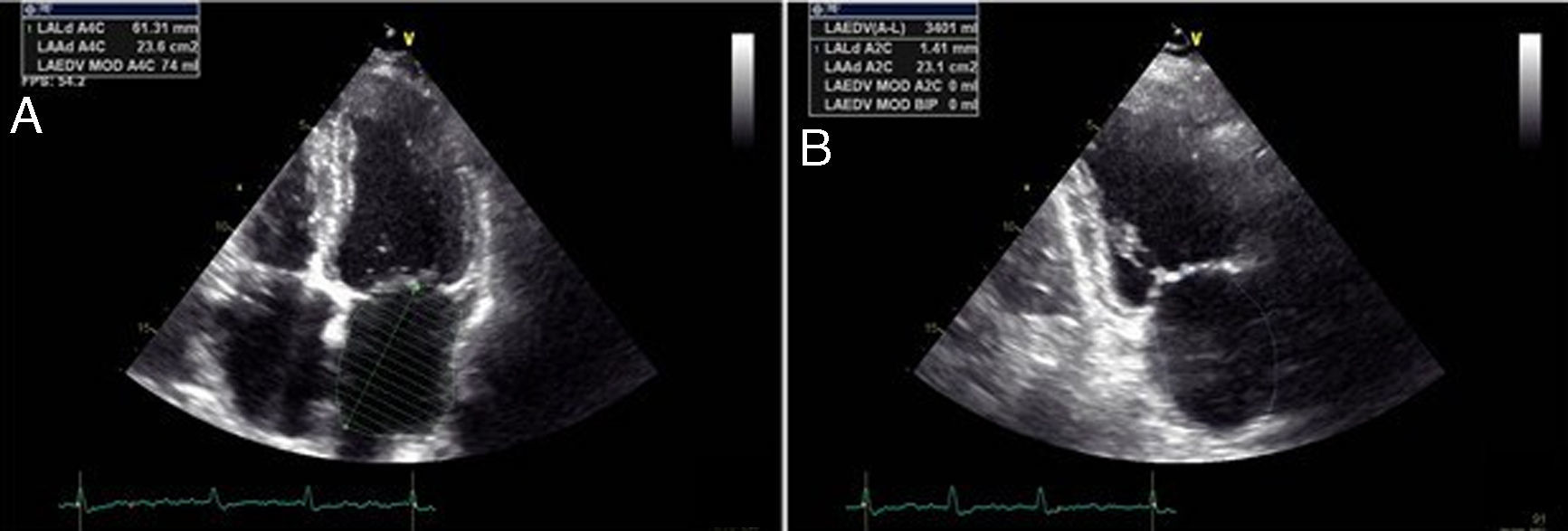
Quantificação do tamanho da aurícula esquerdaA AE atua como uma bomba contrátil que é responsável por 15-30% do enchimento diastólico do VE7. O tamanho da AE deve ser medido no fim da sístole, altura em que se avalia a sua maior dimensão. Quando se determina o seu tamanho por planimetria devem ser obtidas imagens com contornos bem visíveis nos planos apicais em quatro câmaras e duas câmaras. A zona de confluência das veias pulmonares e o apêndice auricular esquerdo devem ser excluídos. Com o ecocargiograma transesofágico muitas vezes não se consegue obter um plano em que a AE caiba no setor de imagem e por isso não é avaliado de uma forma fidedigna8.
A medição da AE pode ser feita de várias formas diferentes. A sua dimensão linear deve ser obtida através da medição linear anteroposterior em modo M ou bidimensional no plano paraesternal eixo-longo. Apesar de estas medições se correlacionarem com a medição angiográfica e serem amplamente utilizadas na prática clínica e investigação, são medidas pouco representativas do verdadeiro tamanho da AE9. Como a AE não é esférica e pode dilatar-se de uma forma assimétrica, tem-se dado uma importância crescente ao VAE em detrimento do diâmetro da AE pois este último não reflete a sua dilatação longitudinal. Além disso, a relação entre o tamanho da aurícula esquerda e doença cardiovascular é mais alta para o volume da AE do que para a dimensão da AE obtida por este método linear5. O método mais simples para estimar o volume da AE é a fórmula cúbica, no qual se assume que a aurícula esquerda é uma esfera. No entanto, este método demonstrou ser inferior a outras técnicas de cálculo de volume tais como o modelo elipsoide e o método de Simpson (Figura 1). Desde 2005, a Sociedade Americana de Ecocardiografia (ASE) recomenda que sejam estes dois últimos métodos a ser utilizados na prática clínica8.
ObjetivoAvaliar a capacidade prognóstica a longo prazo do VAE em doentes com MCD.
MétodosEstudo de uma coorte de doentes internados por insuficiência cardíaca durante o ano de 2004, com o diagnóstico MCD (isquémica ou não isquémica), em ritmo sinusal e em classe funcional da New York Heart Association (NYHA) <IV no momento de inclusão no estudo. Os critérios de exclusão foram a doença valvular aórtica ou mitral significativa e o enfarte agudo do miocárdio recente (<3 meses).
À admissão no estudo, foi realizado o estudo ecocardiográfico completo em repouso e após stress farmacológico, prova de esforço cardiorrespiratória (PECR) e determinação de NT-proBNP.
A avaliação ecocardiográfica foi realizada no aparelho Vivid 7 Dimension (GE healyhcare, Horten Noruega).
Na avaliação ecocardiográfica em repouso foram analisados e registados vários parâmetros: diâmetro da AE em modo M, diâmetro do VE em diástole (VEtd) e em sístole (VEts), volume telediastólico (VTD) e volume telessistólico (VTS) do VE, cálculo da FEj através do método de Simpson, fluxo de câmara de entrada do VE com velocidades E e A e sua relação, estudo de Doppler tecidular com velocidade E’ média. O VAE foi calculado segundo o método de Simpson, em dois planos de acordo com as recomendações da ASE8. O ecocardiograma de sobrecarga foi efetuado com sobrecarga farmacológica com dobutamina (10-40mcg/kg/min) segundo o protocolo em uso na nossa instituição e de acordo com as recomendações da Sociedade Europeia de Cardiologia. Foi determinada a FEj final (FEj sobrecarga) e calculada a reserva contrátil. Foi considerado haver reserva contrátil quando que se verificou aumento da FEj ≥20%10. Os exames ecocardiográficos foram realizados sempre pelo mesmo operador (AG), sendo que o VAE foi retrospetivamente calculado para cada doente e também pelo mesmo operador.
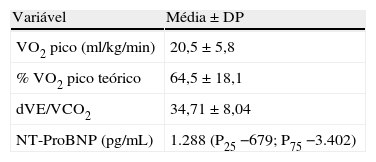
A PECR foi realizada em passadeira rolante utilizando o protocolo de Bruce modificado. Foi utilizado um sistema SensorMedics Vmax 229 (Yorba Linda, Califórnia). O consumo de oxigénio, a produção de dióxido de carbono e a ventilação minuto foram medidos ciclo a ciclo. Foram analisados o consumo de oxigénio no pico de esforço (VO2pico - ml/kg/min), a percentagem do VO2pico teórico atingido (%VO2pico - %) e o declive da relação entre a ventilação minuto e a produção de dióxido de carbono (dVE/VECO2). Foi definido como VO2pico a média do VO2 nos últimos 30 segundos da prova. O dVE/VECO2 foi calculado pelo computador do sistema.
O doseamento de NT-proBNP foi efetuado utilizando o método de electroquimioluminiscência da Roche Elecsys (pg/mL).
A informação da evolução dos doentes foi obtida através do registo clínico ou por contacto telefónico, sempre que a informação não estava disponível. O endpoint composto considerou a necessidade de assistência ventricular mecânica (AVM), a transplantação cardíaca ou a morte (eventos adversos).
Análise estatísticaAs variáveis contínuas são descritas através da média ± desvio padrão ou através da mediana e do percentil 25 (P25) e percentil 75 (P75), conforme adequado; as variáveis categóricas são descritas em percentagem. Foram utilizados os testes exatos de Mann Whitney e o teste Qui-quadrado.
A análise de sobrevivência foi efetuada utilizando o modelo de regressão de Cox. Para a análise multivariável foram consideradas as variáveis que atingiram um p <0,15 na análise univariável. A verificação da condição de aplicabilidade do modelo de regressão de Cox (proporcionalidade das funções de risco) foi efetuada através de um teste formal baseado nos resíduos de Schoenfeld padronizados. Determinou-se um eventual ponto de corte para o VAE através da análise dos resíduos martingala obtidos pelo modelo de regressão de Cox. Para estudar as sobrevivências nos grupos definidos pelo ponto de corte encontrado, foi utilizado o estimador de Kaplan-Meyer e o teste Log Rank para as comparar.
Utilizou-se a área sob a curva Receiver Operating Characteristic (ROC) para estudar o poder discriminativo do VAE.
Considerou-se um nível de significância α=0,05. A análise estatística dos dados foi efetuada com o programa SPSS versão 19 (SPSS Inc, Chicago, IL) e com o programa R versão 2.14.1 (R Development Core Team. R: A language and environment for statistical computing, Vienna, Áustria).
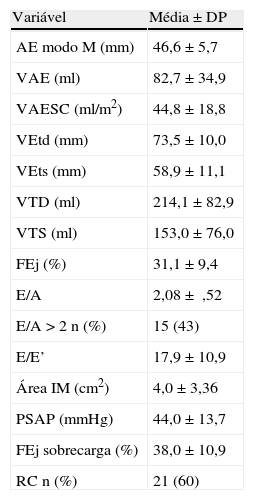
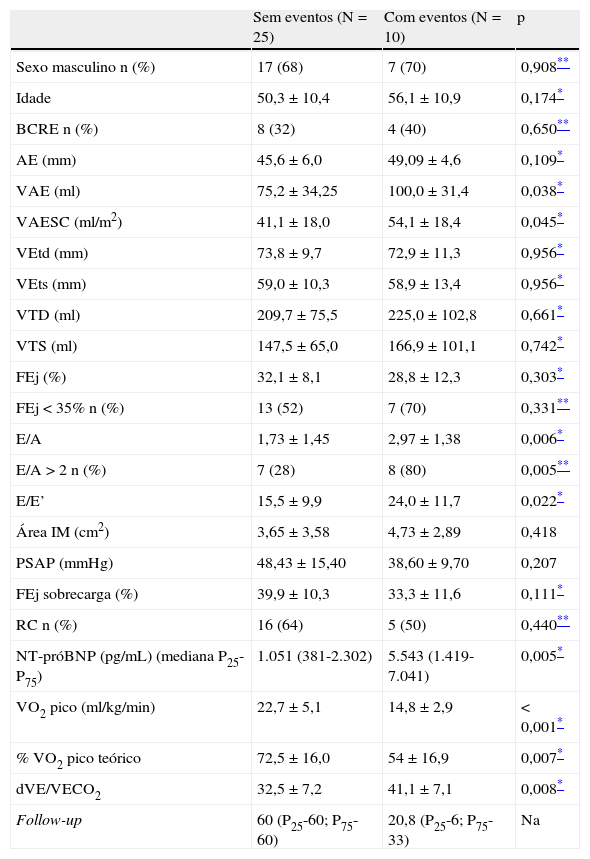
ResultadosForam incluídos 35 doentes (26 do sexo masculino, com idade à admissão 52±11 anos), 17% com cardiopatia isquémica e 83% de etiologia não isquémica; 34% dos doentes apresentava bloqueio completo de ramo esquerdo (BCRE); 6% dos doentes encontravam-se em classe funcional I, 43% em classe II e 51% em classe III da NYHA no momento de inclusão no estudo. 48% dos doentes implantaram CRT/CDI durante o seguimento. Todos os doentes estavam sob terapêutica médica otimizada com β-bloqueante e inibidor da enzima conversora de angiotensina ou antagonista do recetor de angiotensina II. Os parâmetros avaliados à admissão são apresentados nas Tabelas 2 e 3.
Caracterização dos parâmetros ecocardiográficos na admissão na amostra estudada (n=35)
| Variável | Média ± DP |
| AE modo M (mm) | 46,6±5,7 |
| VAE (ml) | 82,7±34,9 |
| VAESC (ml/m2) | 44,8±18,8 |
| VEtd (mm) | 73,5±10,0 |
| VEts (mm) | 58,9±11,1 |
| VTD (ml) | 214,1±82,9 |
| VTS (ml) | 153,0±76,0 |
| FEj (%) | 31,1±9,4 |
| E/A | 2,08± ,52 |
| E/A >2 n (%) | 15 (43) |
| E/E’ | 17,9±10,9 |
| Área IM (cm2) | 4,0±3,36 |
| PSAP (mmHg) | 44,0±13,7 |
| FEj sobrecarga (%) | 38,0±10,9 |
| RC n (%) | 21 (60) |
IM: insuficiência mitral; PSAP: pressão sistólica na artéria pulmonar.
Registaram-se dez eventos adversos (mediana follow-up: 60 meses; mínimo=4 meses; máximo= 60 meses): oito doentes morreram, um foi colocado em AVM e outro foi transplantado. Completaram 60 meses de follow-up 20 doentes, tendo os restantes cinco uma mediana de 43,6 meses (mínimo 10,2 e máximo=48,7). As características da amostra à admissão nos grupos com e sem eventos estão apresentadas na Tabela 4.
Características demográficas, ecocardiográfica, cardiorrespiratórias e NT-proBNP nos grupos com e sem eventos
| Sem eventos (N=25) | Com eventos (N=10) | p | |
| Sexo masculino n (%) | 17 (68) | 7 (70) | 0,908** |
| Idade | 50,3±10,4 | 56,1±10,9 | 0,174* |
| BCRE n (%) | 8 (32) | 4 (40) | 0,650** |
| AE (mm) | 45,6±6,0 | 49,09±4,6 | 0,109* |
| VAE (ml) | 75,2±34,25 | 100,0±31,4 | 0,038* |
| VAESC (ml/m2) | 41,1±18,0 | 54,1±18,4 | 0,045* |
| VEtd (mm) | 73,8±9,7 | 72,9±11,3 | 0,956* |
| VEts (mm) | 59,0±10,3 | 58,9±13,4 | 0,956* |
| VTD (ml) | 209,7±75,5 | 225,0±102,8 | 0,661* |
| VTS (ml) | 147,5±65,0 | 166,9±101,1 | 0,742* |
| FEj (%) | 32,1±8,1 | 28,8±12,3 | 0,303* |
| FEj <35% n (%) | 13 (52) | 7 (70) | 0,331** |
| E/A | 1,73±1,45 | 2,97±1,38 | 0,006* |
| E/A >2 n (%) | 7 (28) | 8 (80) | 0,005** |
| E/E’ | 15,5±9,9 | 24,0±11,7 | 0,022* |
| Área IM (cm2) | 3,65±3,58 | 4,73±2,89 | 0,418 |
| PSAP (mmHg) | 48,43±15,40 | 38,60±9,70 | 0,207 |
| FEj sobrecarga (%) | 39,9±10,3 | 33,3±11,6 | 0,111* |
| RC n (%) | 16 (64) | 5 (50) | 0,440** |
| NT-próBNP (pg/mL) (mediana P25-P75) | 1.051 (381-2.302) | 5.543 (1.419-7.041) | 0,005* |
| VO2 pico (ml/kg/min) | 22,7±5,1 | 14,8±2,9 | <0,001* |
| % VO2 pico teórico | 72,5±16,0 | 54±16,9 | 0,007* |
| dVE/VECO2 | 32,5±7,2 | 41,1±7,1 | 0,008* |
| Follow-up | 60 (P25-60; P75-60) | 20,8 (P25-6; P75-33) | Na |
IM: insuficiência mitral: PSAP: pressão sistólica na artéria pulmonar.
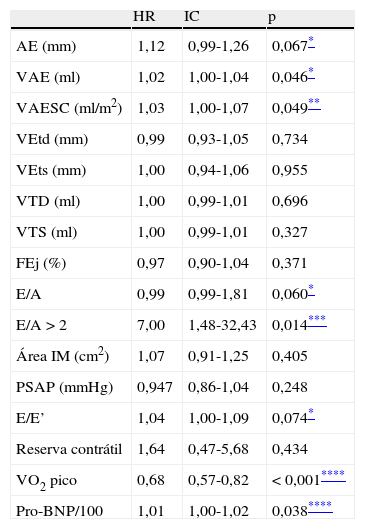
Dos potenciais marcadores ecocardiográficos identificados pela análise de Cox univariável (Tabela 5) destaca-se o VAE, E/A, AE e E/E’.
Resultado da análise univariável do modelo de Cox – parâmetros ecocardiográficos
| HR | IC | p | |
| AE (mm) | 1,12 | 0,99-1,26 | 0,067* |
| VAE (ml) | 1,02 | 1,00-1,04 | 0,046* |
| VAESC (ml/m2) | 1,03 | 1,00-1,07 | 0,049** |
| VEtd (mm) | 0,99 | 0,93-1,05 | 0,734 |
| VEts (mm) | 1,00 | 0,94-1,06 | 0,955 |
| VTD (ml) | 1,00 | 0,99-1,01 | 0,696 |
| VTS (ml) | 1,00 | 0,99-1,01 | 0,327 |
| FEj (%) | 0,97 | 0,90-1,04 | 0,371 |
| E/A | 0,99 | 0,99-1,81 | 0,060* |
| E/A >2 | 7,00 | 1,48-32,43 | 0,014*** |
| Área IM (cm2) | 1,07 | 0,91-1,25 | 0,405 |
| PSAP (mmHg) | 0,947 | 0,86-1,04 | 0,248 |
| E/E’ | 1,04 | 1,00-1,09 | 0,074* |
| Reserva contrátil | 1,64 | 0,47-5,68 | 0,434 |
| VO2 pico | 0,68 | 0,57-0,82 | <0,001**** |
| Pro-BNP/100 | 1,01 | 1,00-1,02 | 0,038**** |
Na análise multivariável de Cox a única variável ecocardiográfica que permaneceu no modelo foi o VAE. Pela Tabela 5 constatamos que ocorre um aumento de 2% no risco de um evento adverso por cada ml de aumento do VAE, ou seja, por cada 5ml de aumento do VAE o risco de ocorrência de evento adverso aumenta 9,2% (HR=1,092; IC: 1,00-1,19, p=0,046).
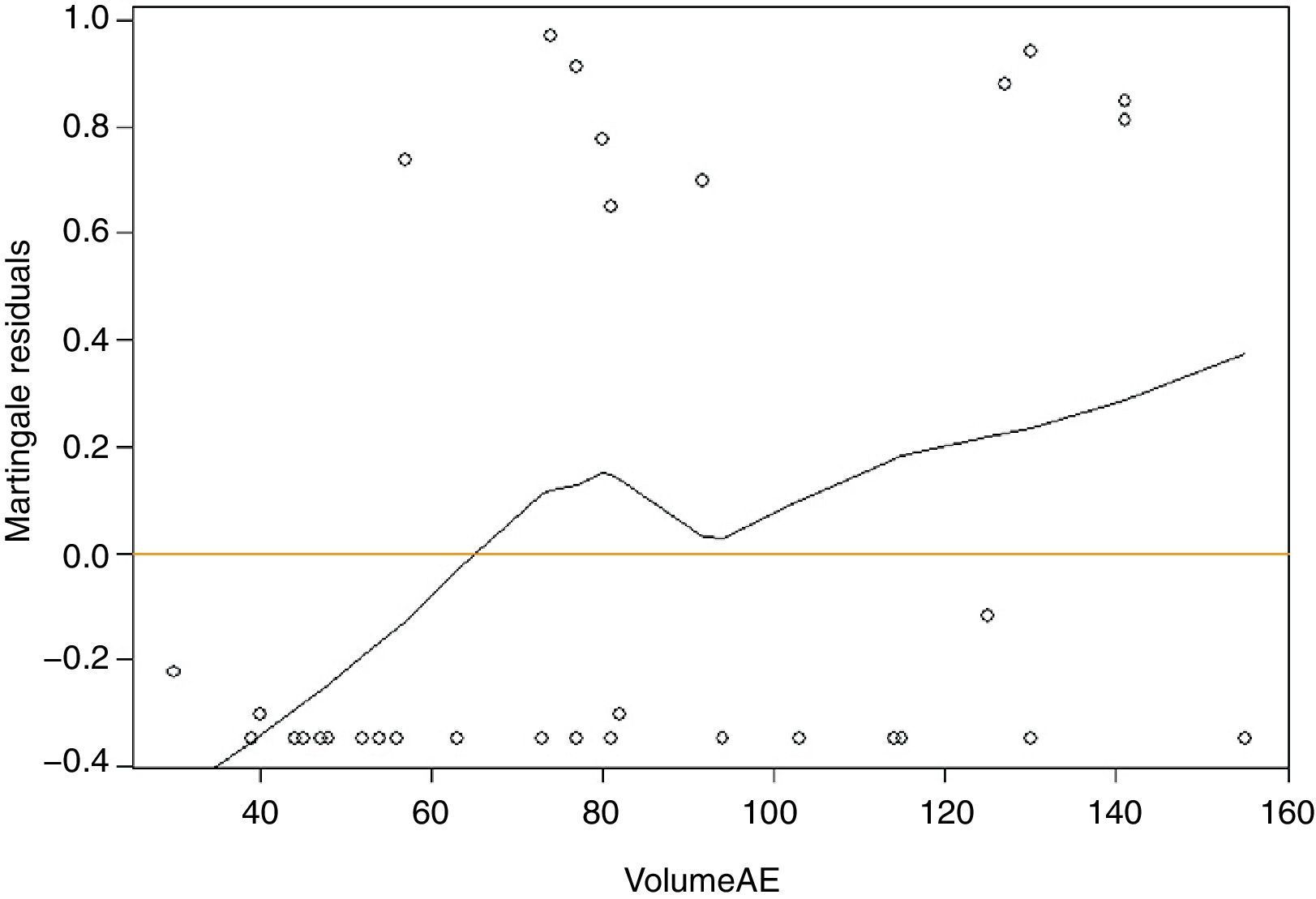
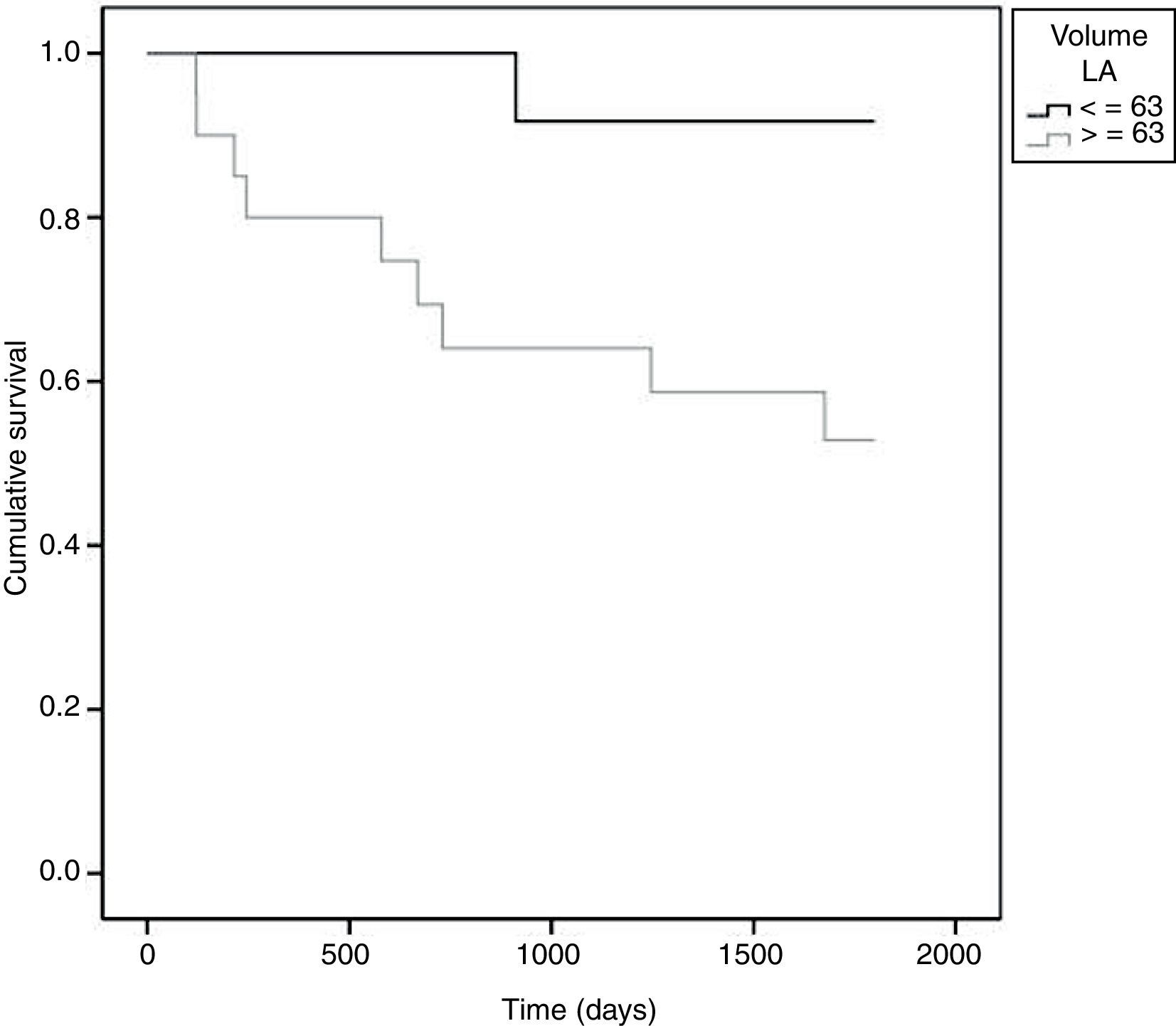
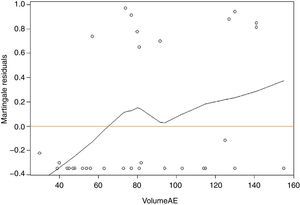
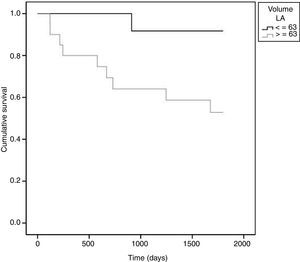
Para uma melhor interpretação clínica dos resultados foi determinado um ponto de corte para o VAE, tendo sido obtido o valor de 63ml (Figura 2).
O risco de evento adverso do grupo dos doentes com VAE >63mL é superior ao dos doentes com valores inferiores a este ponto de corte (p=0,023) (Figura 3). Paralelamente quantificou-se o risco de ocorrência de eventos adversos tendo-se obtido HR 7,7 (IC 0,97-60,61; p=0,05), isto é, doentes com VAE >63mL, apresentam um risco 7,7 vezes superior de ocorrência de um dos eventos adversos.
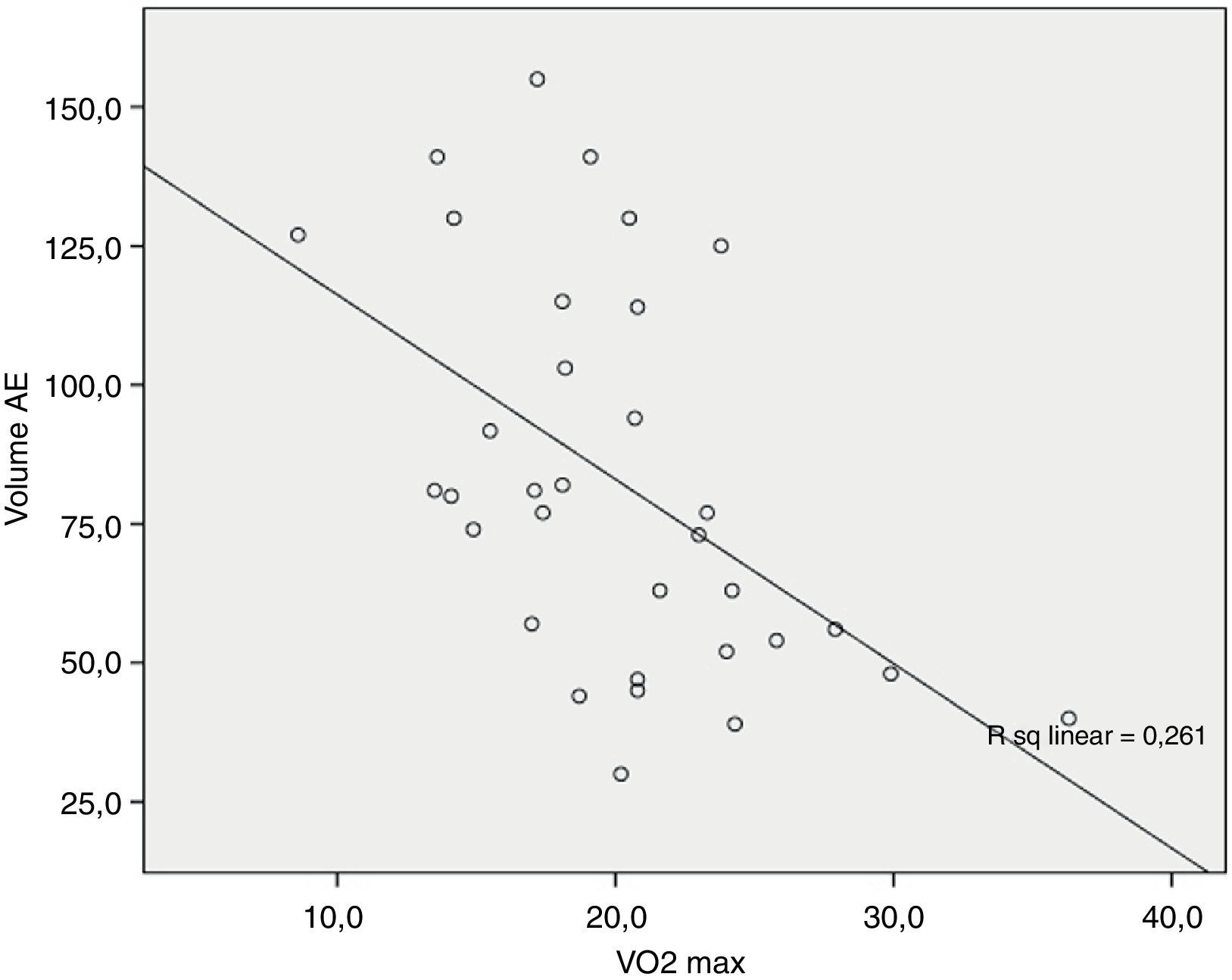
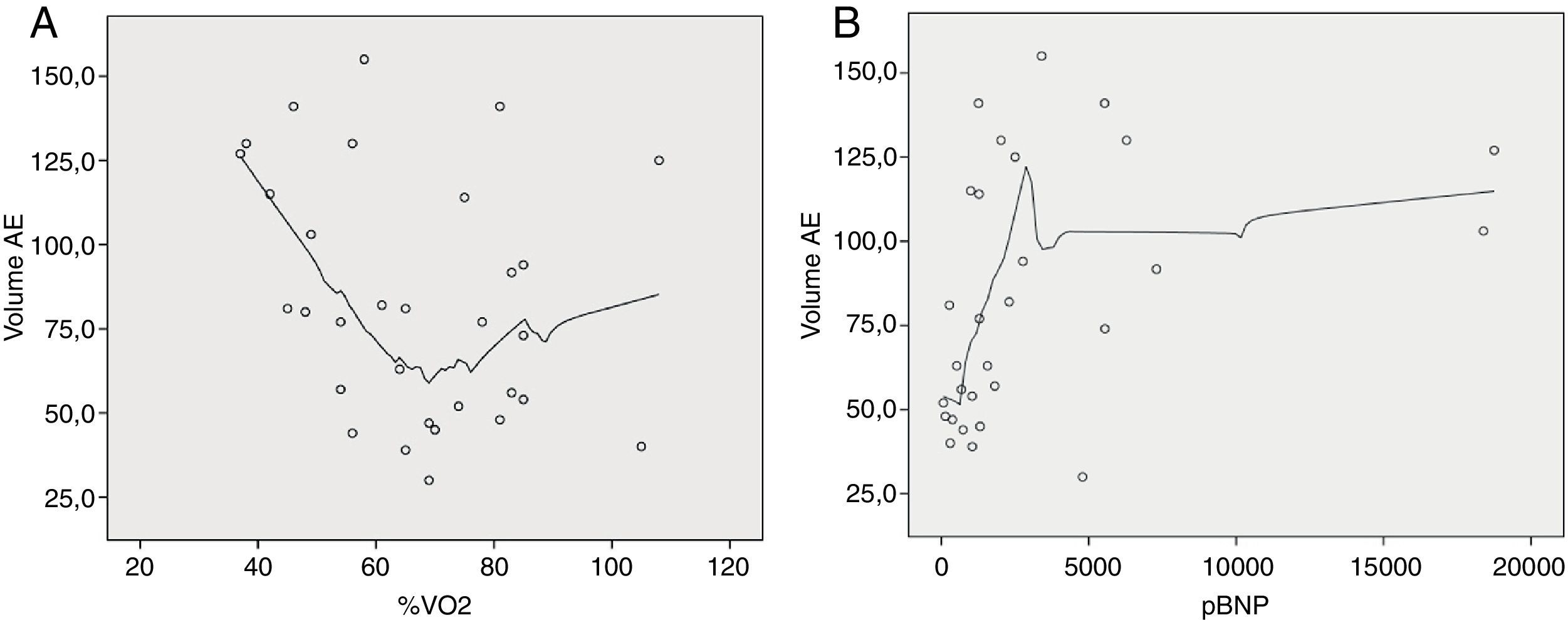
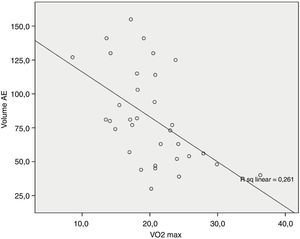
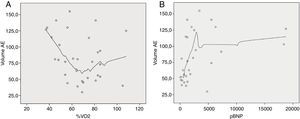
Foi encontrada ainda uma correlação entre o VAE e o VO2 pico, sendo o coeficiente de correlação de Spearman: R=−0,55, p=0,001 (Figura 4). Também procurámos correlacionar o VAE com outros marcadores de prognóstico já reconhecidos para a MCD como % VO2 pico teórico atingido e NT-próBNP, mas a relação entre estas variáveis não é linear, motivo pelo qual não foi possível determinar o coeficiente de correlação (Figura 5 A e B, respetivamente).
DiscussãoEste estudo de uma coorte de doentes com MCD com um follow-up de cinco anos permitiu constatar que o VAE é um marcador ecocardiográfico de prognóstico de AVM, transplantação cardíaca ou morte. A maioria dos médicos e investigadores tem-se focado na FE, nas dimensões do VE e na reserva contrátil para estimar a gravidade e prognóstico da MCD. Com este estudo prospetivo relativamente longo, os autores confirmaram que o VAE é um fator de prognóstico independente e mais poderoso do que outros parâmetros ecocardiográficos mais populares na MCD.
O impacto prognóstico desta variável em doentes com disfunção ventricular esquerda foi pela primeira vez descrito numa análise post hoc do estudo SOLVD11, em que o risco de eventos foi proporcional ao VAE independentemente da FEj, idade e estado sintomático.
Rossi et al. estudaram o valor prognóstico do volume da AE em doentes com disfunção ventricular esquerda, tendo dois artigos publicados12,13, sendo que o primeiro, publicado em 2002, estudou uma amostra de doentes com o diagnóstico de MCD (337 doentes com follow-up médio de 41 meses) e o segundo, publicado em 2007, estudou uma amostra de doentes com insuficiência cardíaca e disfunção ventricular esquerda (FEj <50%) (273 doentes com follow-up médio de 45 meses).
Não encontrámos na literatura outro estudo que tenha sido desenhado com o mesmo objetivo. Sendo que a nossa amostra de doentes é mais idêntica com o estudo de Rossi, publicado em 2002, é com esse que iremos comparar os resultados do nosso estudo. Nesse estudo o endpoint composto analisado foi transplantação cardíaca ou morte. A amostra de Rossi et al. difere do estudo que apresentamos na medida em que incluiu doentes com fibrilhação auricular e a proporção de doentes com MCD de etiologia isquémica era significativamente superior (75%). A FEj média é igual nos dois estudos, no entanto, Rossi et al. não apresentam dados da reserva contrátil ou outros dados para caracterização de gravidade (VO2pico, NT-proBNP). A incidência de eventos adversos foi semelhante nos dois estudos (28 versus 25%). Na amostra de Rossi et al., onde foram registados 84 eventos adversos durante o follow-up, foram encontrados vários potenciais marcadores clínicos e ecocardiográficos de prognóstico. O VAE e o VAE ajustado à superfície corporal, mostraram ser preditores de sobrevivência mais potentes do que a FEj, VEts, relação E/A, existência de padrão de enchimento mitral restritivo ou gravidade de insuficiência mitral.
Relativamente à nossa coorte de doentes já tinha sido publicado um estudo com resultados preliminares em 200914. Nesse estudo foi considerado como endpoint composto internamento por insuficiência cardíaca, morte ou transplantação cardíaca.
Este estudo agora apresentado é uma continuação desse estudo anterior que acrescenta três anos de follow-up à coorte de doentes, tendo sido considerado como endpoint composto a morte, a transplantação cardíaca e a AVM. Sendo o follow-up significativamente mais longo, a metodologia estatística utilizada também foi diferente, tendo sido considerado o tempo da ocorrência do evento.
As principais mais-valias do nosso estudo são o longo tempo de follow-up (concluído em 30 doentes) e a exaustiva caracterização funcional da mostra que incluiu a PECR, a determinação de NT-próBNP e a avaliação de reserva contrátil. Esta última é muitas vezes utilizada como marcador de prognóstico nesta população15, mas é um estudo moroso que requer um treino especializado. O principal fator limitativo do estudo é a dimensão da amostra estudada que se deve à morosidade de uma avaliação funcional tão completa numa patologia pouco frequente. Tratando-se de um estudo de efetividade, todas as avaliações foram feitas no contexto de prática clínica diária do serviço. No entanto, para obviar as limitações relativas à variabilidade interobservador inerentes à técnica de ecocardiografia, os ecocardiogramas foram todos realizados pelo mesmo operador.
Os parâmetros mais utilizados na prática clínica para prognóstico na MCD como a FEj, a reserva contrátil e os volumes do VE não revelaram a importância prognóstica esperada mesmo na análise univariável. A capacidade preditiva do VAE foi independente e mais importante do que a dos outros parâmetros ecocardiográficos de avaliação da função diastólica (E/A; E/E’), no entanto, inferior ao VO2 máximo ou NT-ProBNP. O valor de cut-off de VAE como determinante de prognóstico foi de 63ml, sendo inferior ao valor obtido no estudo de Rossi. Tal facto pode ser explicado pelas características da população, já que esse estudo incluiu doentes com fibrilhação auricular permanente, sendo a presença desta um critério de exclusão do nosso estudo para evitar fatores de confundimento. O método para a avaliação do VAE também foi diferente, tendo Rossi utilizado o método bidimensional area-length method, sendo dos três métodos o menos rigoroso e aquele que habitualmente confere valores mais elevados para a VAE16.
Nos doentes com insuficiência cardíaca devido a MCD, a disfunção diastólica tem sido um importante marcador da gravidade da doença. Vários estudos demonstram que o grau de disfunção diastólica se relaciona mais com os sintomas e com o prognóstico do que a FEj17. A importância do tamanho da AE como marcador da função diastólica é amplamente conhecida sendo o VAE o seu parâmetro ecocardiográfico mais representativo. No entanto, ainda é pouco utilizado na prática clínica pela sua morosidade. As últimas recomendações da ASE prevêem a avaliação do VAE pelo método de Simpson, com análise do volume em dois planos8, tendo este método boa reprodutibilidade quando comparado com ressonância magnética ou ecocardiografia 3D18. Por esta razão foi este o método escolhido para determinação do VAE neste estudo.
O tamanho da AE refletiu o prognóstico em doentes com outras patologias cardiovasculares nas quais a disfunção diastólica é predominante como a estenose aórtica, a miocardiopatia restritiva ou a miocardiopatia hipertrófica19–21.
ConclusãoO VAE mostrou ser um parâmetro ecocardiográfico determinante de AVM, transplantação cardíaca ou morte nesta coorte de doentes com MCD. Outros parâmetros ecocardiográficos habitualmente utilizados para estratificação de risco não revelaram valor prognóstico.
Os resultados deste estudo sugerem que a determinação do VAE, que pode ser obtido através de um método imagiológico não invasivo, de fácil acesso e económico, deve fazer parte da rotina ecocardiográfica podendo contribuir para a avaliação de risco dos doentes com MCD.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.
Marta Alves pelo seu contributo para a análise estatística dos dados.