A associação entre hipocalcemia e insuficiência cardíaca é rara. Na literatura existem poucos casos descritos com esta associação, tendo-se estabelecido a entidade miocardiopatia hipocalcémica.
Relata-se o caso de uma mulher, de 61 anos, sem antecedentes médicos relevantes. Internada por um quadro com um mês de evolução de dispneia de esforço, ortopneia e edema dos membros inferiores de agravamento progressivo. À observação, apresentava espasmos musculares difusos, sem sinais de tetania latente.
Da investigação complementar destacavam-se cálcio ionizado 0,54mmol/l (1,12-1,30), fósforo 9,8mg/dl, hormona paratiroideia <2,5pg/ml e CK total>3 000 U/l, com função tiroideia normal. O eletrocardiograma revelava um prolongamento do intervalo QT e um padrão de sobrecarga do ventrículo esquerdo e os marcadores de necrose miocárdica eram negativos. O ecocardiograma demonstrava alterações segmentares da contratilidade miocárdica, a coronariografia era normal e na TC-CE identificavam-se calcificações dos núcleos basais e substância branca.
Iniciou terapêutica diurética e de reposição do cálcio com remissão completa da insuficiência cardíaca, sem necessidade de terapêutica específica para a mesma após normalização da calcemia.
The association between hypocalcemia and heart failure is rare. There are few reported cases in the literature of this association, which is termed hypocalcemic cardiomyopathy.
We report the case of a 61-year-old woman with no relevant medical history, admitted for progressively worsening exertional dyspnea, orthopnea and edema of the lower limbs for a previous month. Physical examination showed diffuse muscle spasms, with no signs of latent tetany.Further investigation revealed ionized calcium 0.54 mmol/l (normal 1.12-1.30), phosphorus 9.8 mg/dl, parathyroid hormone <2.5 pg/ml and CK >3000 U/l, with normal thyroid function. The electrocardiogram showed long QT interval and a pattern of left ventricular overload, and myocardial biomarkers were negative. The echocardiogram revealed regional wall motion abnormalities, coronary angiography was normal and a cranial CT scan detected calcification of basal ganglia and white matter.
She started diuretic and calcium replacement therapy which resulted in complete clinical recovery, with no need for heart failure therapy after normalization of serum calcium.
A insuficiência cardíaca constitui uma síndrome clínica, resultante de alterações congénitas ou adquiridas da estrutura e/ou função cardíaca, que se manifesta por um desequilíbrio entre o débito cardíaco e as necessidades tecidulares de oxigénio1,2.
Entre as etiologias de insuficiência cardíaca encontram-se as miocardiopatias, que se classificam em três tipos morfológicos: dilatada, restritiva e hipertrófica, estando bem documentada a existência de formas reversíveis de miocardiopatia dilatada, de causa metabólica ou tóxica (Tabela 1)3.
Etiologias metabólicas de miocardiopatia reversível
| Congénitas |
| Glicogenoses |
| Mucopolissacaridoses |
| Doença de Fabry |
| Hemocromatose |
| Doença de Danon |
| Ataxia de Friedreich |
| Adquiridas |
| Hipotiroidismo |
| Hipertiroidismo |
| Hipocalcemia |
| Tóxica (álcool/fármacos) |
| Diabetes mellitus |
| Feocromocitoma |
| Acromegalia |
| Beri-beri |
O cálcio tem uma função fulcral no metabolismo miocárdico, sendo reconhecido que a hipocalcemia reduz a contratilidade miocárdica. Contudo, a incidência de insuficiência cardíaca associada a esta etiologia é rara, encontrando-se descritos apenas poucos casos na literatura mundial4. Na maioria dos casos descritos verificou-se uma relação entre a correção da hipocalcemia e a resolução da insuficiência cardíaca.
Na literatura portuguesa apenas se encontra descrito um caso de miocardiopatia dilatada associada a hipotiroidismo pós-cirúrgico, mas tendo como fator descompensante para a insuficiência cardíaca a hipocalcemia, também no contexto de hipoparatiroidismo pós-cirúrgico5.
Caso clínicoDoente do sexo feminino de 60 anos de idade, natural do Brasil (onde exercia a profissão de professora de matemática) e residente em Portugal há cerca de um ano (onde trabalhava como empregada de limpeza), com antecedentes pessoais conhecidos por pseudofaquia bilateral, objeto de cirurgia há mais de 15 anos. Negava quaisquer outras patologias prévias (entre as quais, fatores de risco cardiovascular), tal como a toma de medicação em ambulatório, hábitos etílicos ou tabágicos e antecedentes familiares relevantes.
Estava assintomática até três meses antes do internamento, altura em que começou a referir dispneia de esforço de agravamento progressivo, a que se associou, nos 3 d prévios à admissão hospitalar, a ortopneia. Durante todo este período, negava dispneia paroxística noturna, dor torácica, palpitações, síncope, tosse, expetoração e febre.
Por queixas para mínimos esforços recorreu ao Serviço de Urgência, onde à observação se destacavam confusão mental, lentificação psicomotora e fácies depressiva, PA de 97/59mmHg, pulso de 79bpm (rítmico), FR de 28cpm, rarefação do terço externo das sobrancelhas, tremor das extremidades e fasciculações, mas sem sinal de Chvostek ou de Trousseau. Eram audíveis fervores crepitantes na metade inferior de ambos os hemitóraxes e galope de S3, com sopro sistólico grau i/vi mais audível na área mitral. O restante exame objetivo era normal.
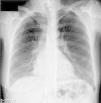
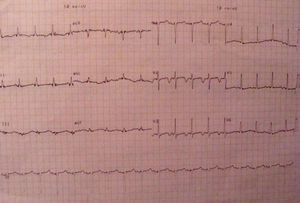
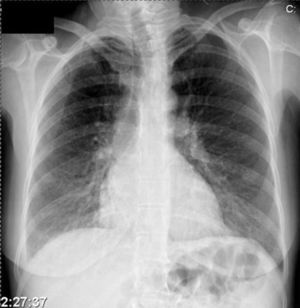
A avaliação complementar inicial revelava marcadores de necrose miocárdica normais, BNP elevado, rabdomiólise, hipocalcemia grave e insuficiência respiratória tipo um (Tabela 2). O eletrocardiograma (Figura 1) evidenciava prolongamento do intervalo QT (QTc 0,53 s) e inversão das ondas T de V2 a V4 e DI. A telerradiografia póstero-anterior do tórax (Figura 2) evidenciava infiltrado intersticial no terço inferior de ambos os campos pulmonares, sugestivo de edema.
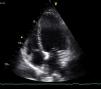
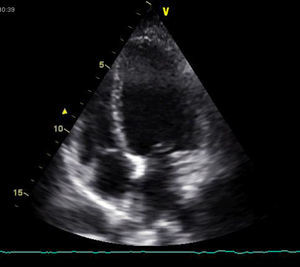
O ecocardiograma efetuado na urgência à «cabeceira da doente» mostrava dilatação do ventrículo esquerdo (60/44mm), com hipocontratilidade difusa (mais acentuada no segmento apical), função sistólica global moderadamente comprometida (fração de encurtamento de 26%), sem alterações valvulares ou derrame pericárdico (Figura 3). A tomografia computorizada (TC) torácica de alta resolução foi de baixa probabilidade para tromboembolismo pulmonar. As serologias para discriminar agentes infecciosos frequentemente implicados na miocardite e doença de Chagas foram negativas.
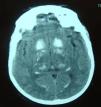
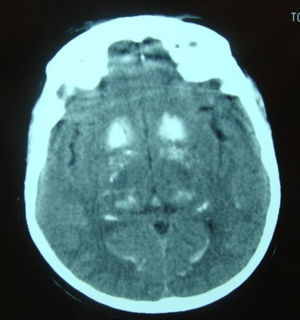
Iniciou tratamento sintomático da insuficiência cardíaca com diurético, inibidores da enzima de conversão da angiotensina e nitratos, com resultados pouco satisfatórios em termos sintomáticos, e prosseguiu-se com a investigação complementar da hipocalcemia. A esta associava-se hipocalciúria e hiperfosfatemia, no contexto da diminuição de hormona paratiroideia identificada (Tabela 3). A investigação etiológica do hipoparatiroidismo excluiu as causas neoplásica, infiltrativa, poliglandular ou autoimune, pelo que se concluiu o diagnóstico de hipoparatiroidismo idiopático. A ecografia renal não revelou alterações e a TC cranioencefálica (Figura 4) demonstrou extensas calcificações supratentoriais (mais evidentes ao nível dos gânglios da base), sugestivas de cronicidade do hipoparatiroidismo.
Com os diagnósticos presuntivos de insuficiência cardíaca de etiologia não esclarecida e hipocalcemia secundária a hipoparatiroidismo idiopático continuou a referida medicação, a que se associou carbonato de cálcio endovenoso, quelante do fósforo (sevelamero) e vitamina D, com o que se verificou a normalização progressiva do metabolismo fosfocálcico, acompanhada da completa reversibilidade dos sintomas de insuficiência cardíaca, bem como da normalização do eletro e ecocardiograma (ventrículo esquerdo com 50/32mm, sem alterações da contratilidade e fração de encurtamento de 36%). Nesta altura manteve-se a terapêutica do hipoparatiroidismo e suspendeu-se a administração de diuréticos, nitratos e inibidores da enzima de conversão da angiotensina, mantendo-se a doente assintomática.
Efetuou, então, cateterismo cardíaco, que demonstrou ausência de lesões coronárias significativas e normalidade da função ventricular esquerda (fração de ejeção de 64%).
A associação entre a correção da hipocalcemia e o desaparecimento da insuficiência cardíaca, na ausência de etiologia alternativa para esta síndrome, permitem afirmar o hipoparatiroidismo (e consequente hipocalcemia) como a causa da insuficiência cardíaca congestiva.
DiscussãoA regulação dos níveis séricos de cálcio depende essencialmente da hormona paratiroideia (PTH), quer pela ação a curto prazo na reabsorção óssea ou renal (no túbulo contornado distal) de cálcio, quer por adaptação a longo prazo, dependente da estimulação da produção renal de vitamina D6.
O cálcio é essencial ao automatismo cardíaco e ao acoplamento excitação - contração do miocárdio, tornando-o fundamental para uma função cardíaca normal. A entrada de cálcio na fibra miocárdica induz a libertação do cálcio presente no reticulo sarcoplasmático, ampliando a concentração de cálcio intracelular, que, por sua vez, se liga à troponina C, permitindo a interação entre a actina e a miosina e consequente contração muscular7,8.
As manifestações clínicas da hipocalcemia aguda resultam essencialmente de irritabilidade neuromuscular exacerbada, expressa por parestesias e tremor das extremidades, rabdomiólise, cãibras e espasmos carpopedais. São frequentemente demonstrados sinais de tetania latente pela execução das manobras de Chvostek e Trousseau. A hipocalcemia pode ainda cursar com manifestações neuropsiquiátricas, como irritabilidade e depressão9,10, o que pode justificar a lentificação psicomotora e confusão da doente. Esta apresentava ainda rarefação do terço externo das sobrancelhas, um sinal típico de hipotiroidismo (não presente na doente); contudo, este achado semiológico pode dever-se a eventuais fenómenos de autoimunidade dirigidos/locais.
Nas formas crónicas de hipocalcemia, as manifestações incluem cataratas, dismorfias dentárias e sintomas extrapiramidais por calcificação dos gânglios basais9,10.
A hipocalcemia grave pode acompanhar-se de diversas manifestações cardiovasculares, nas quais se incluem prolongamento do intervalo QT no eletrocardiograma, vasodilatação com hipotensão arterial grave e insuficiência cardíaca congestiva. Estas manifestações têm-se demonstrado reversíveis com a correção do desequilíbrio iónico11,12.
Quando grave, esta alteração iónica, pode comprometer a função miocárdica e a consequente insuficiência cardíaca congestiva, habitualmente refratária ao tratamento convencional, embora reversível com reposição do cálcio10, tal como se verificou neste caso clínico. Salienta-se ainda que a hipocalcemia reduz a natriurese, o que poderá contribuir, em parte, para a insuficiência cardíaca4,13.
Na literatura encontram-se algumas descrições desta causa rara e reversível de insuficiência cardíaca congestiva, tendo sido proposto o conceito de miocardiopatia hipocalcémica4,5,10,13−28. A primeira destas descrições foi efetuada em 1943 por Rose sugerindo «a possibilidade de alguma relação entre a insuficiência paratiroideia crónica e a lesão miocárdica»29. Também foi documentada a disfunção transitória do ventrículo esquerdo em doentes submetidos a transfusões de sangue com citrato (quelante do cálcio)18.
Estas descrições apresentam como ponto comum casos de insuficiência cardíaca em doentes com hipocalcemia grave, em que se verificou uma melhoria parcial ou completa dos sintomas após a correção do desequilíbrio iónico. As etiologias da hipocalcemia foram diversas, incluindo os hipoparatiroidismos iatrogénico4,24 e autoimune13,25 e o raquitismo18,20,28. Em alguns dos casos descritos a insuficiência coronária não terá sido formalmente excluída por coronariografia4,22,25. No entanto, na maioria dos casos torna-se robusta a associação entre as duas entidades.
No presente caso, a terapêutica combinada para a insuficiência cardíaca e a hipocalcemia torna difícil discriminar o efeito preciso de cada um dos tratamentos na melhoria sintomática. Todavia, nalguns dos casos descritos na literatura verifica-se a ausência de resposta à terapêutica convencional, tal como uma inequívoca associação entre a introdução ou descontinuação da correção da calcemia e a melhoria ou o agravamento da insuficiência cardíaca, respetivamente26,27.
Embora neste caso, tal como na maioria das descrições, se verifique a normalização da função sistólica ventricular, tal não é universal. Não se encontra na literatura explicação para tal facto, contudo admite-se que a exposição do miocárdio a hipocalcemia grave por um período prolongado poderá causar dano estrutural, como verificado em autópsia de bovinos falecidos por miocardiopatia hipocalcémica, em que se descreveram focos microscópicos difusos de necrose miocárdica10,30. Num doente foi efetuada biopsia miocárdica que revelou a dilatação do retículo sarcoplasmático e uma variabilidade no tamanho das mitocôndrias, possíveis alterações secundárias à anomalia metabólica13.
Outro aspeto a discutir encontra-se relacionado com o aparecimento de sintomas agudos de hipocalcemia (entre os quais insuficiência cardíaca) numa doente já com sinais de cronicidade do processo mórbido (por exemplo, calcificações dos núcleos da base). A agudização dos sintomas ocorre frequentemente em períodos de aumento das necessidades de cálcio, como a alcalose, o que se verificava nesta doente e poderia contribuir para perpetuar e ampliar a hipocalcemia9. Por outro lado, a rabdomiólise pode constituir a causa e a consequência da hipocalcemia (por alteração da atividade elétrica da membrana, com aumento da excitabilidade elétrica da fibra muscular e consequente tremor), perpetuando a alteração primária num ciclo vicioso29,31. Sendo assim, torna-se evidente a importância da duração da hipocalcemia em associação à sua severidade na indução de descompensação cardíaca22.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado, por escrito, para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.
Conflito de interessesOs autores declaram não haver conflito de interesses.