A tromboendarterectomia pulmonar (TP) é um procedimento potencialmente curativo em doentes com hipertensão pulmonar (HP) tromboembólica crónica (TEC). O objetivo deste trabalho é reportar a experiência inicial de um centro português de tratamento de HP em doentes submetidos a TP num centro de referência cirúrgico internacional.
MétodosEstudo observacional prospetivo de doentes consecutivos com diagnóstico de HPTEC seguidos em centro nacional de tratamento de HP e submetidos a TP em centro de referência cirúrgico internacional entre outubro de 2015 e março de 2019. Parâmetros clínicos, funcionais, laboratoriais, imagiológicos e hemodinâmicos foram obtidos nos 12 meses precedentes à cirurgia e repetidos entre quatro a seis meses após a TP.
ResultadosForam submetidos a TP 27 doentes consecutivos (59% do sexo feminino) com mediana de 60 (49‐71) anos. Durante um seguimento mediano de 34 (21‐48) meses, verificou‐se melhoria da classe funcional em todos os doentes, tendo ocorrido apenas um óbito de causa cardíaca. Do ponto de vista hemodinâmico, observou‐se redução da pressão média na artéria pulmonar de 48 (42‐59) mmHg para 26 (22‐38) mmHg, aumento do débito cardíaco de 3,3 (2,9‐4,0) L/min para 4,9 (4,2‐5,5) L/min e redução das resistências vasculares pulmonares de 12,1 (7,2‐15,5) uW para 3,5 (2,6‐5,2) uW. Tendo em conta os parâmetros hemodinâmicos avaliados pós‐TP e a sua evolução durante o seguimento clínico, 44% (n = 12) dos doentes deixaram de ter critérios de HP, 44% (n = 12) mantiveram HP e 11% (n =3) evoluíram com recorrência de HP. Laboratorialmente, a salientar redução do NT‐proBNP de 868 (212‐1730) pg/mL para 171 (98‐382) pg/mL. Dos parâmetros de função sistólica ventricular direita, verificou‐se melhoria da excursão e velocidade de pico sistólicas longitudinais do plano do anel tricúspide de 14 (13‐14) mm e 9 (8‐10) cm/s para 17 (16‐18) mm e 13 (11‐15) cm/s, respetivamente. Dos 26 doentes com critérios de disfunção sistólica ventricular direita pré‐cirurgia, 85% (n = 22) apresentaram critérios de recuperação. A proporção de doentes sob terapêutica vasodilatadora específica diminuiu de 93% para 44% (p < 0,001) e a proporção daqueles requerendo OLD diminuiu de 52% para 26% (p = 0,003). A distância percorrida no teste dos seis minutos de marcha aumentou em cerca de 25% relativamente ao valor prévio à intervenção cirúrgica e apenas oito doentes mantiveram dessaturação significativa durante a prova.
ConclusãoA TP realizada em centro cirúrgico de elevado volume é um procedimento seguro e com impacto muito favorável em médio prazo nos parâmetros funcionais, hemodinâmicos e de função ventricular direita em doentes com HPTEC operável. É possível, para centros de tratamento de HP sem diferenciação em TP, a referenciação dos doentes com segurança e efetividade a um centro cirúrgico internacional em que para tal seja necessário aerotransporte.
Pulmonary endarterectomy (PEA) is a potentially curative procedure in patients with chronic thromboembolic pulmonary hypertension (CTEPH). This study reports the initial experience of a Portuguese PH center with patients undergoing PEA at an international surgical reference center.
MethodsProspective observational study of consecutive CTEPH patients followed at a national PH center, who underwent PEA at an international surgical reference center between October 2015 and March 2019. Clinical, functional, laboratory, imaging and hemodynamic parameters were obtained in the 12 months preceding the surgery and repeated between four and six months after PEA.
Results27 consecutive patients (59% female) with a median age of 60 (49‐71) years underwent PEA. During a median follow‐up of 34 (21‐48) months, there was an improvement in functional class in all patients, with only one cardiac death. From a hemodynamic perspective, there was a reduction in mean pulmonary artery pressure from 48 (42‐59) mmHg to 26 (22‐38) mmHg, an increase in cardiac output from 3.3 (2.9‐4.0) L/min to 4.9 (4.2‐5.5) L/min and a reduction in pulmonary vascular resistance from 12.1 (7.2‐15.5) uW to 3.5 (2.6‐5, 2) uW. During the follow‐up, 44% (n=12) of patients had no PH criteria, 44% (n=12) had residual PH and 11% (n = 3) had PH recurrence. There was a reduction of N‐terminal pro‐B‐type natriureticpeptide from 868 (212‐1730) pg/mL to 171 (98‐382) pg/mL. Rright ventricular systolic function parameters revealed an improvement in longitudinal systolic excursion and peak velocity of the plane of the tricuspid ring from 14 (13‐14) mm and 9 (8‐10) cm/s to 17 (16‐18) mm and 13 (11‐15) cm/s, respectively. Of the 26 patients with preoperative right ventricular dysfunction, 85% (n=22) recovered. The proportion of patients on specific vasodilator therapy decreased from 93% to 44% (p<0.001) and the proportion of those requiring oxygen therapy decreased from 52% to 26% (p=0.003). The six‐minute walk test distance increased by about 25% compared to the baseline and only eight patients had significant desaturation during the test.
ConclusionPulmonary endarterectomy performed at an experienced high‐volume center is a safe procedure with a very favorable medium‐term impact on functional, hemodynamic and right ventricular function parameters in CTEPH patients with operable disease. It is possible for PH centers without PEA differentiation to refer patients safely and effectively to an international surgical center in which air transport is necessary.
A hipertensão pulmonar (HP) tromboembólica crónica (TEC) integra o grupo 4da classificação clínica de HP1, juntamente com outras formas de obstrução vascular. Define‐se na presença de um fenótipo hemodinâmico pré‐capilar, resultado da resolução incompleta e transformação fibrótica de material tromboembólico no nível da vasculatura arterial pulmonar, após pelo menos três meses de anticoagulação eficaz. Na sua base etiopatogénica estão provavelmente um ou mais episódios de tromboembolismo pulmonar (TEP) agudo, sendo a considerar eventuais fenómenos de trombose pulmonar in situ. A correta identificação desta entidade nosológica, muitas vezes subdiagnosticada, é de extrema importância, dado o potencial curativo do tratamento. Historicamente, o prognóstico em longo prazo desta patologia era reservado, com uma taxa de sobrevida aos cinco anos na ausência de tratamento adequado estimada em cerca de 10%2. A tromboendarterectomia pulmonar (TP) surge como o gold standard na abordagem da HPTEC em doentes com carga fibrotrombótica acessível cirurgicamente3, com demonstrado benefício sintomático e prognóstico4. De referir que tanto as técnicas imagiológicas de definição de operabilidade como o processo de intervenção cirúrgica deverão ser efetuados em centros de comprovada experiência no diagnóstico e tratamento de HP5,6, com taxas de mortalidade operatória < 5% e melhoria significativa dos sintomas, capacidade funcional e parâmetros hemodinâmicos7–9.
Pretende‐se com este trabalho reportar a experiência inicial de um centro nacional de tratamento de HP em termos de sobrevida e resultados funcionais, hemodinâmicos e de função ventricular direita em médio prazo de doentes submetidos a TP.
MétodosDesenho do estudo e seleção dos doentesEstudo observacional prospetivo de doentes consecutivos com diagnóstico de HPTEC seguidos em centro nacional de tratamento de HP e submetidos a TP em centro de referência cirúrgico internacional – Royal Papworth Hospital NHS Fundation Trust (Cambridge) – entre outubro de 2015 e março de 2019.
O presente estudo foi conduzido respeitando as normas éticas do Acordo de Helsínquia e foi aprovado pela comissão de ética da instituição local. Todos os participantes forneceram consentimento informado.
Algoritmo diagnóstico de HPTECO diagnóstico de HPTEC foi efetuado de acordo com as recomendações internacionais6: HP pré‐capilar [pressão média na artéria pulmonar (PAPm) ≥ 25mmHg e pressão de encravamento capilar pulmonar ≤ 15mmHg] na presença de material tromboembólico crónico na angiografia pulmonar [invasiva ou por tomografia computorizada (TC)], em doentes sob anticoagulação terapêutica há pelo menos três meses.
Todos os doentes com diagnóstico de HPTEC sintomática [classe funcional (CF) da Organização Mundial de Saúde (OMS) ≥ 2] foram discutidos em reunião multidisciplinar intercentros para definição de operabilidade. Consideraram‐se operáveis todos os doentes com carga trombótica acessível cirurgicamente em ramos lobares, segmentares e/ou subsegmentares na ausência de comorbilidades que determinem uma relação risco/benefício desfavorável à intervenção cirúrgica, independentemente da idade ou magnitude de elevação das resistências vasculares pulmonares (RVP). Procedeu‐se à submissão de um pedido eletrónico de assistência médica internacional no Portal da Mobilidade Internacional de Doentes da Direção Geral de Saúde para cada doente com indicação para TP, pela ausência de recursos técnicos especializados nacionais. Todos os pedidos submetidos foram aprovados.
Os doentes considerados não operáveis foram orientados para terapêutica médica com vasodilatadores pulmonares específicos e referenciados a programa de angioplastia pulmonar com balão (iniciado no nosso centro em janeiro de 2018).
Técnica cirúrgicaOs procedimentos de TP foram realizados de acordo com os princípios já descritos10. Todos os doentes foram submetidos a intervenção cirúrgica sob hipotermia profunda e paragem circulatória. Nalguns doentes selecionados foram efetuados procedimentos adicionais, como cirurgia valvular ou de revascularização miocárdica.
Os espécimes cirúrgicos foram classificados em quatro tipos de acordo com a classificação de Jamieson11. O material removido foi sistematicamente enviado para estudo anatomopatológico para exclusão de malignidade, nomeadamente sarcoma da artéria pulmonar.
Abordagem e avaliação pré e pós‐cirurgiaOs parâmetros clínicos, funcionais, laboratoriais, imagiológicos e hemodinâmicos foram obtidos nos 12 meses precedentes à cirurgia e repetidos entre quatro a seis meses após a intervenção no centro de tratamento nacional.
O teste dos seis minutos de marcha foi efetuado de acordo com as recomendações internacionais12.
Definiu‐se a presença de HP residual pós‐TP se a PAPm ≥ 25mmHg e as RVP > 3 uW aquando da primeira avaliação hemodinâmica e HP persistente se os critérios atrás referidos ressurgirem em avaliações subsequentes.
Nos doentes sob terapêutica vasodilatadora específica, a mesma foi sistematicamente suspensa no dia da cirurgia.
Na presença de pelo menos um fator de risco cardiovascular, idade > 40 anos (homens) ou idade pós‐menopausa, dor torácica ou antecedentes de doença aterosclerótica, os doentes foram submetidos a coronariografia (invasiva ou por TC) para exclusão de doença coronária.
Os doentes com hipoxemia em repouso, no nível do mar, com ou sem critérios de oxigenoterapia de longa duração (OLD) e/ou deambulação foram testados para a viagem aérea em Consulta do Aeroviajante. No contexto desta avaliação foi realizado teste de provocação da hipoxia (simulação da hipoxia da cabina das aeronaves comerciais, apesar de normobárica), determinando a necessidade de oxigenoterapia na viagem e os débitos a prescrever. Na programação da viagem clínica foi ainda garantido o transporte terrestre para e do aeroporto.
A anticoagulação foi retomada pós‐cirurgicamente em todos os doentes.
As complicações intra e pós‐operatórias e as causas de mortalidade foram registadas. A sobrevida foi avaliada até à data da última consulta do doente no centro de tratamento de HP.
Análise estatísticaAs variáveis categoriais foram descritas pela sua frequência absoluta e relativa e foram comparadas por testes de qui‐quadrado e exato de Fisher. As variáveis contínuas com distribuição normal foram caracterizadas com a média e desvio‐padrão e comparadas usando‐se teste t de Student, Anova e t de Student para amostras emparelhadas na comparação dos valores pré‐ e pós‐TP. As variáveis contínuas com distribuição não normal foram descritas com a mediana e distribuição interquartil (DIQ), foram comparadas com testes não paramétricos de Mann‐Whitney e de Kruskal‐Wallis, tendo sido empregue o teste de Wilcoxon para amostras emparelhadas para a comparação dos valores pré‐ e pós‐TP. A análise foi efetuada através do softwareSPSS (versão 26.0; SPSS Inc., Chicago, IL, USA).
ResultadosPopulação e resultados pré‐operatóriosA caracterização demográfica e clínica da população é apresentada na Tabela 1. Foram avaliados 29 doentes consecutivos com o diagnóstico de HPTEC. Dois doentes foram excluídos após serem considerados inoperáveis devido à presença de carga fibrotrombótica muito distal. Foram submetidos a TP 27 doentes (59% do sexo feminino) com mediana de 60 (49‐71) anos. Em média, o diagnóstico foi estabelecido 3,3 ± 0,7 anos após o início dos sintomas e entre o diagnóstico e a TP decorreram em média 2,6 ± 1,0 anos. Identificou‐se história prévia de tromboembolismo pulmonar agudo (TEP) em 59% (n = 16) dos doentes. Além disso, 15% (n = 4) tinham critérios diagnósticos13 de síndrome dos anticorpos antifosfolipídicos (SAAF) e 11% (n = 3) tinham trombofilias hereditárias – défice de proteína S.
Caracterização da população submetida a TP no que respeita aos dados demográficos, fatores de risco para HPTEC e comorbilidades
| Frequência (N = 27) | |
|---|---|
| Idade, anos, média ± desvio‐padrão | 60 ± 3 |
| Sexo feminino, n (%) | 16 (59) |
| Fatores de risco identificáveis para HPTEC, N (%) | |
| História de TEP/TVP | 16 (59) |
| Síndrome dos anticorpos antifosfolipídicos | 4 (15) |
| Trombofilia hereditária | 3 (11) |
| Doença inflamatória crónica | 1 (4) |
| Síndrome mieloproliferativa crónica | 2 (7) |
| Neoplasia em remissão | 1 (4) |
| Pacemaker | 0 (0) |
| Terapêutica de reposição hormonal tiroideia | 6 (22) |
| Esplenectomia | 0 (0) |
| Outras comorbilidades, N (%) | |
| Doença coronária* | 1 (4) |
| Fibrilhação auricular | 4 (15) |
| Diabetes mellitus | 2 (7) |
| Doença renal crónica | 7 (26) |
| Anemia | 7 (26) |
| Doença pulmonar parênquimo‐intersticial com significado funcional+ | 3 (11) |
HPTEC: hipertensão pulmonar tromboembólica crónica; TEP/TVP: tromboembolismo pulmonar / trombose venosa profunda.
Na avaliação basal, 74% (n = 20) dos doentes encontravam‐se em CF III da OMS e 93% (n = 25) estavam sob terapêutica vasodilatadora pulmonar específica como estratégia de bridging para cirurgia. Todos os doentes estavam sob anticoagulação oral: 70% (n = 19) com varfarina e 30% (n = 8) com anticoagulantes orais diretos. No total, 52% (n = 14) dos doentes encontravam‐se sob OLD. A distância percorrida no teste dos seis minutos de marcha (dT6MM) foi de 294 ± 23 m e verificou‐se dessaturação periférica significativa durante a prova (≤ 88% de saturação de oxigénio medida por oxímetro de pulso) em 89% (n = 24) dos casos.
Do ponto de vista hemodinâmico, o valor mediano da pressão média na aurícula direita (PADm) era de 11 (9‐16) mmHg, da PAPm era de 48 (42‐59) mmHg, do débito cardíaco (DC) era de 3,3 (2,9‐4,0) L/min e das RVP eram de 12,1 (7,2‐15,5) uW.
Laboratorialmente, o valor mediano de NT‐proBNP foi de 868 (212‐1730) pg/mL e os de hemoglobina de 13,9 (12,5‐15,4) g/dL. De referir que os doentes não apresentavam disfunção renal, sendo a creatininemia mediana de 0,97 (0,81‐1,18) mg/dL.
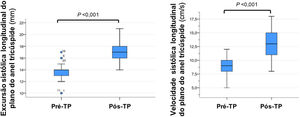
Relativamente aos parâmetros de função sistólica longitudinal do ventrículo direito, os valores medianos da excursão (TAPSE) e velocidade de pico (S’) sistólicas longitudinais do plano do anel tricúspide eram de 14 (13‐14) mm e 9 (8‐10) cm/s, respetivamente. Vinte e seis doentes apresentavam critérios de disfunção ventricular direita, definidos pela presença de TAPSE < 16mm e/ou S’ < 11cm/s.
À exceção de uma doente, que necessitou de aerotransporte medicalizado pela gravidade da insuficiência respiratória, todos os doentes viajaram para o centro cirúrgico através de aviação comercial low cost.
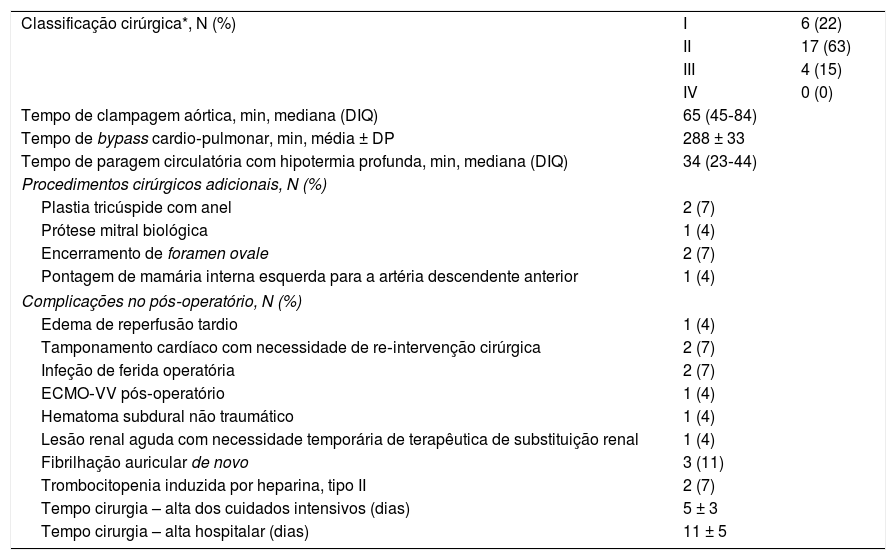
Resultados operatórios e pós‐operatóriosAs caraterísticas relacionadas com o procedimento cirúrgico são apresentadas na Tabela 2. O tempo médio de bypass cardiopulmonar foi de 288 ± 33min e os tempos medianos (DIQ) de clampagem aórtica e paragem circulatória com hipotermia profunda foram de 65 (45‐84) min e 34 (23‐44) min, respetivamente. Todos os doentes tinham importante carga trombótica bilateral. A maioria apresentava doença proximal (tipos 1 e 2), sendo que 15% (n = 4) tinham componente distal. As amostras de alguns dos espécimes de TP são apresentadas na Figura 1.
Dados relacionados com o procedimento cirúrgico
| Classificação cirúrgica*, N (%) | I | 6 (22) |
| II | 17 (63) | |
| III | 4 (15) | |
| IV | 0 (0) | |
| Tempo de clampagem aórtica, min, mediana (DIQ) | 65 (45‐84) | |
| Tempo de bypass cardio‐pulmonar, min, média ± DP | 288 ± 33 | |
| Tempo de paragem circulatória com hipotermia profunda, min, mediana (DIQ) | 34 (23‐44) | |
| Procedimentos cirúrgicos adicionais, N (%) | ||
| Plastia tricúspide com anel | 2 (7) | |
| Prótese mitral biológica | 1 (4) | |
| Encerramento de foramen ovale | 2 (7) | |
| Pontagem de mamária interna esquerda para a artéria descendente anterior | 1 (4) | |
| Complicações no pós‐operatório, N (%) | ||
| Edema de reperfusão tardio | 1 (4) | |
| Tamponamento cardíaco com necessidade de re‐intervenção cirúrgica | 2 (7) | |
| Infeção de ferida operatória | 2 (7) | |
| ECMO‐VV pós‐operatório | 1 (4) | |
| Hematoma subdural não traumático | 1 (4) | |
| Lesão renal aguda com necessidade temporária de terapêutica de substituição renal | 1 (4) | |
| Fibrilhação auricular de novo | 3 (11) | |
| Trombocitopenia induzida por heparina, tipo II | 2 (7) | |
| Tempo cirurgia – alta dos cuidados intensivos (dias) | 5 ± 3 | |
| Tempo cirurgia – alta hospitalar (dias) | 11 ± 5 | |
ECMO‐VV: Extra-Corporeal Membrane Oxygenation ‐ venovenoso.
Foram efetuados procedimentos cirúrgicos adicionais em 22% (n = 6) dos doentes (Tabela 2): duas plastias tricúspides com colocação de anel, uma implantação de bioprótese em posição mitral, dois encerramentos de foramen ovale e uma pontagem de mamária interna esquerda para a artéria descendente anterior.
O estudo anatomopatológico excluiu malignidade em todos os espécimes cirúrgicos, descrevendo a presença de material fibrotrombótico organizado.
O tempo médio de permanência dos doentes na unidade de cuidados intensivos foi de 5 ± 3 dias, tendo tido alta domiciliária 11 ± 5 dias após a TP. Ocorreram complicações pós‐operatórias em 19% (n = 5) dos doentes, com total recuperação durante o seguimento (Tabela 2). Um doente necessitou de suporte respiratório mecânico avançado durante cinco dias, sob a forma de oxigenação por membrana extracorporal veno‐venosa (ECMO‐VV), devido a extenso edema de reperfusão precoce. No mesmo doente verificou‐se lesão renal aguda – estadio III da Kidney Disease Improving Global Outcomes, com necessidade temporária de técnica de substituição renal contínua. Um doente necessitou de três dias de ventilação mecânica invasiva 19 dias após a cirurgia, na sequência de viagem aérea, assumindo‐se o diagnóstico de edema de reperfusão tardio. Dois doentes necessitaram de reintervenção cirúrgica por tamponamento cardíaco pós‐TP. Num doente fez‐se o diagnóstico de hematoma subdural não complicado, manifestado por cefaleias pós‐operatórias. Três doentes apresentaram episódios de fibrilhação auricular de novo pós‐operatória, cardiovertidos quimicamente com amiodarona endovenosa. Dois doentes necessitaram de internamento mais prolongado por infeção de ferida operatória, um deles com necessidade de aplicação de dispositivo para pressão negativa.
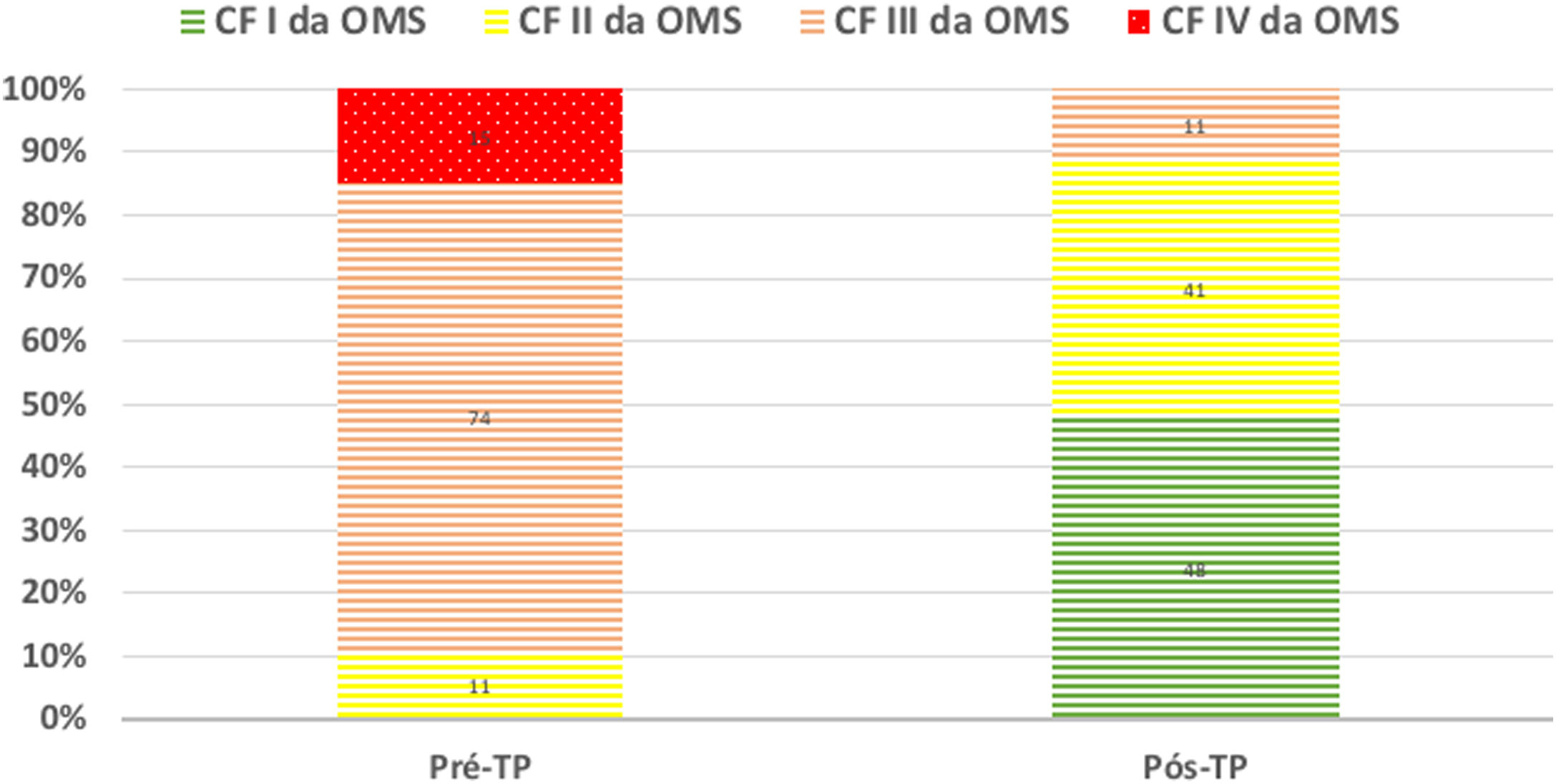
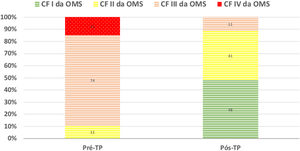
Durante um seguimento mediano de 34 (21‐48) meses, verificou‐se melhoria da CF em todos os doentes (Figura 2). Num caso, apesar da melhoria clínica observada nos primeiros dois anos pós‐TP, verificou‐se deterioração global, acabando o doente por falecer após quatro anos por agravamento da HP residual e consequente falência ventricular direita. Não se documentou recidiva de doença tromboembólica pulmonar aguda ou crónica.
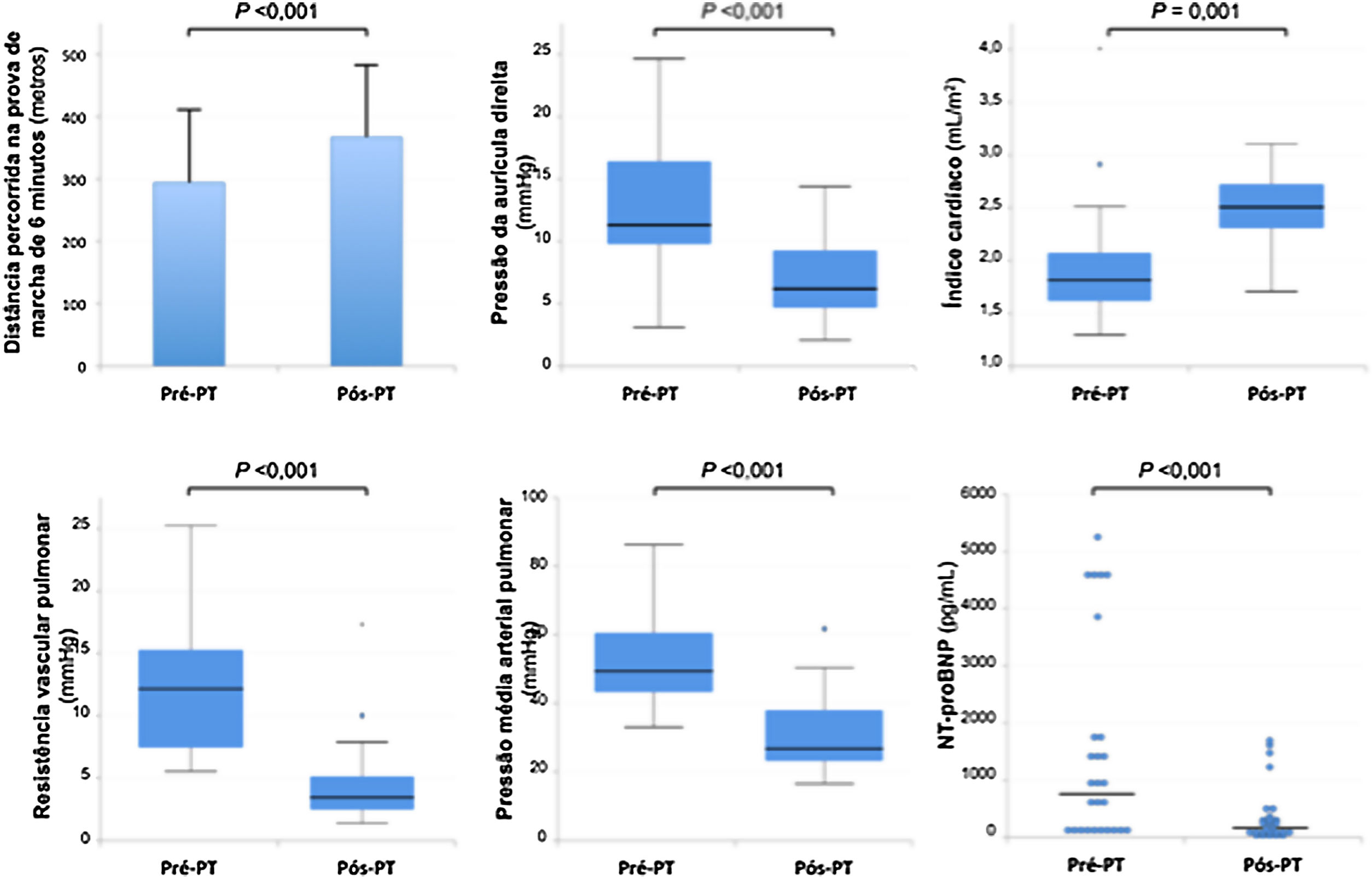
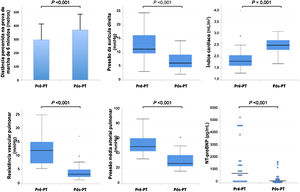
Do ponto de vista hemodinâmico, os valores medianos de PAPm reduziram‐se para 26 (22‐38) mmHg, o DC aumentou para 4,9 (4,2‐5,5) L/min e as RVP diminuíram para 3,5 (2,6‐5,2) uW. Tendo em conta os parâmetros hemodinâmicos avaliados após TP e a sua evolução durante o seguimento clínico, 44% (n = 12) dos doentes deixaram de ter critérios de HP, 44% (n = 12) mantiveram HP e 11% (n = 3) evoluíram com recorrência de HP no seguimento, embora geralmente de menor gravidade comparativamente ao estado pré‐TP. Mais concretamente, a PAPm diminuiu em 93% (n = 25) dos doentes.
O NT‐proBNP reduziu para 171 (98‐382) pg/mL e a hemoglobina para 12,8 (11,8‐14,2) mg/dL. A creatininemia manteve‐se em valores semelhantes ao pré‐TP [0,9 (0,8‐1,1) mg/dL]. A Figura 3 compara os parâmetros funcionais, hemodinâmicos e laboratoriais antes e após TP.
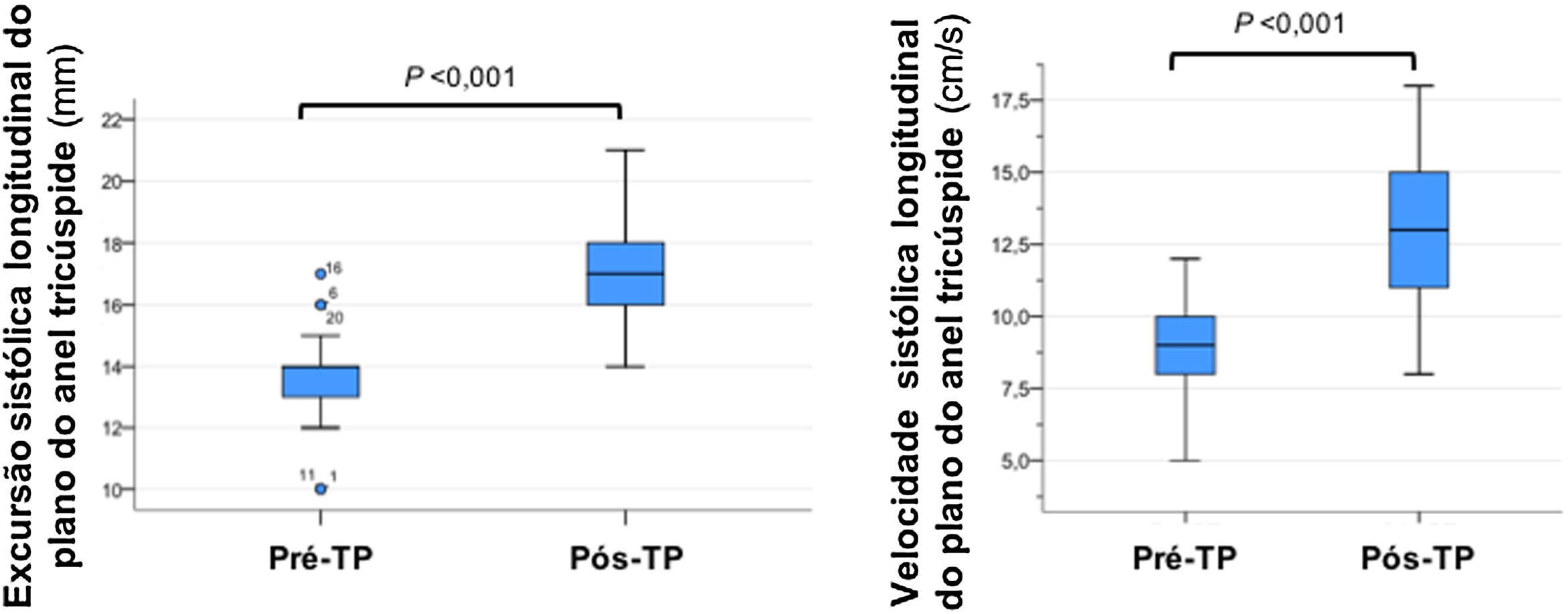
Relativamente aos parâmetros de função sistólica longitudinal do ventrículo direito, a TAPSE aumentou para 17 (16‐18) mm e o S’ tricúspide para 13 (11‐15) cm/s. Dos 26 doentes com critérios de disfunção sistólica ventricular direita pré‐cirurgia, 85% (n = 22) apresentaram critérios de recuperação (Tabela 3). A Figura 4 compara os parâmetros ecocardiográficos de função ventricular direita antes e após TP. Tabela 4
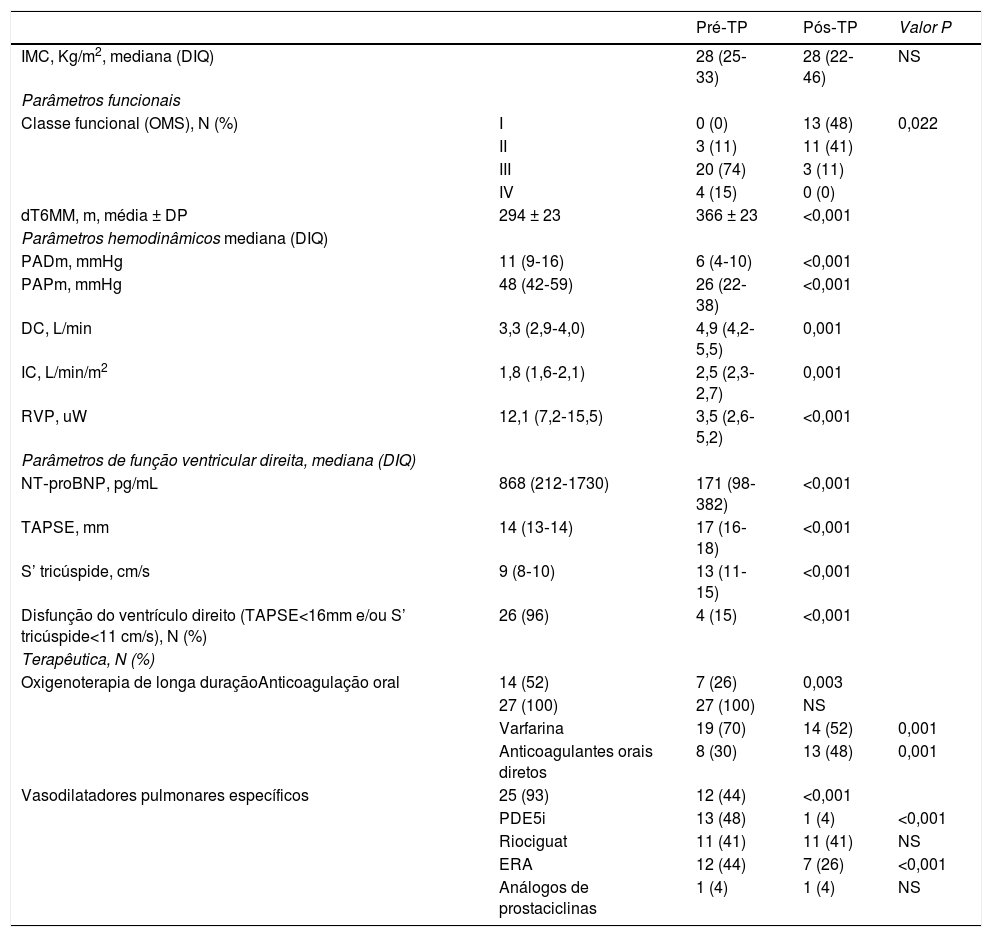
Comparação do estado clínico e dos parâmetros hemodinâmicos e ecocardiográficos antes e após tromboendarterectomia pulmonar
| Pré‐TP | Pós‐TP | Valor P | ||
|---|---|---|---|---|
| IMC, Kg/m2, mediana (DIQ) | 28 (25‐33) | 28 (22‐46) | NS | |
| Parâmetros funcionais | ||||
| Classe funcional (OMS), N (%) | I | 0 (0) | 13 (48) | 0,022 |
| II | 3 (11) | 11 (41) | ||
| III | 20 (74) | 3 (11) | ||
| IV | 4 (15) | 0 (0) | ||
| dT6MM, m, média ± DP | 294 ± 23 | 366 ± 23 | <0,001 | |
| Parâmetros hemodinâmicos mediana (DIQ) | ||||
| PADm, mmHg | 11 (9‐16) | 6 (4‐10) | <0,001 | |
| PAPm, mmHg | 48 (42‐59) | 26 (22‐38) | <0,001 | |
| DC, L/min | 3,3 (2,9‐4,0) | 4,9 (4,2‐5,5) | 0,001 | |
| IC, L/min/m2 | 1,8 (1,6‐2,1) | 2,5 (2,3‐2,7) | 0,001 | |
| RVP, uW | 12,1 (7,2‐15,5) | 3,5 (2,6‐5,2) | <0,001 | |
| Parâmetros de função ventricular direita, mediana (DIQ) | ||||
| NT‐proBNP, pg/mL | 868 (212‐1730) | 171 (98‐382) | <0,001 | |
| TAPSE, mm | 14 (13‐14) | 17 (16‐18) | <0,001 | |
| S’ tricúspide, cm/s | 9 (8‐10) | 13 (11‐15) | <0,001 | |
| Disfunção do ventrículo direito (TAPSE<16mm e/ou S’ tricúspide<11 cm/s), N (%) | 26 (96) | 4 (15) | <0,001 | |
| Terapêutica, N (%) | ||||
| Oxigenoterapia de longa duraçãoAnticoagulação oral | 14 (52) | 7 (26) | 0,003 | |
| 27 (100) | 27 (100) | NS | ||
| Varfarina | 19 (70) | 14 (52) | 0,001 | |
| Anticoagulantes orais diretos | 8 (30) | 13 (48) | 0,001 | |
| Vasodilatadores pulmonares específicos | 25 (93) | 12 (44) | <0,001 | |
| PDE5i | 13 (48) | 1 (4) | <0,001 | |
| Riociguat | 11 (41) | 11 (41) | NS | |
| ERA | 12 (44) | 7 (26) | <0,001 | |
| Análogos de prostaciclinas | 1 (4) | 1 (4) | NS |
DC: débito cardíaco; dT6MM: distância percorrida no teste dos 6 minutos de marcha; ERA: antagonistas dos recetores de endotelina; IC: índice cardíaco; IMC: índice de massa corporal; OMS: Organização Mundial de Saúde; PADm: pressão auricular direita média; PAPm: pressão arterial pulmonar média; PDE5i: inibidores da fosfodiesterase tipo 5; RVP: resistências vasculares pulmonares.
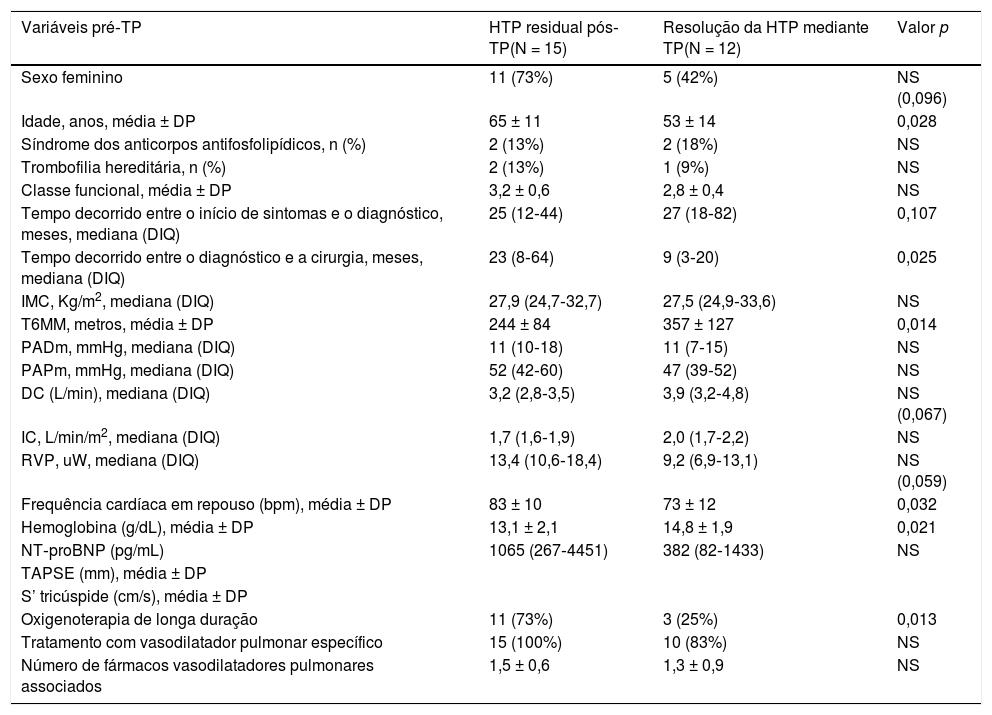
Preditores de hipertensão pulmonar residual após tromboendarterectomia pulmonar
| Variáveis pré‐TP | HTP residual pós‐TP(N = 15) | Resolução da HTP mediante TP(N = 12) | Valor p |
|---|---|---|---|
| Sexo feminino | 11 (73%) | 5 (42%) | NS (0,096) |
| Idade, anos, média ± DP | 65 ± 11 | 53 ± 14 | 0,028 |
| Síndrome dos anticorpos antifosfolipídicos, n (%) | 2 (13%) | 2 (18%) | NS |
| Trombofilia hereditária, n (%) | 2 (13%) | 1 (9%) | NS |
| Classe funcional, média ± DP | 3,2 ± 0,6 | 2,8 ± 0,4 | NS |
| Tempo decorrido entre o início de sintomas e o diagnóstico, meses, mediana (DIQ) | 25 (12‐44) | 27 (18‐82) | 0,107 |
| Tempo decorrido entre o diagnóstico e a cirurgia, meses, mediana (DIQ) | 23 (8‐64) | 9 (3‐20) | 0,025 |
| IMC, Kg/m2, mediana (DIQ) | 27,9 (24,7‐32,7) | 27,5 (24,9‐33,6) | NS |
| T6MM, metros, média ± DP | 244 ± 84 | 357 ± 127 | 0,014 |
| PADm, mmHg, mediana (DIQ) | 11 (10‐18) | 11 (7‐15) | NS |
| PAPm, mmHg, mediana (DIQ) | 52 (42‐60) | 47 (39‐52) | NS |
| DC (L/min), mediana (DIQ) | 3,2 (2,8‐3,5) | 3,9 (3,2‐4,8) | NS (0,067) |
| IC, L/min/m2, mediana (DIQ) | 1,7 (1,6‐1,9) | 2,0 (1,7‐2,2) | NS |
| RVP, uW, mediana (DIQ) | 13,4 (10,6‐18,4) | 9,2 (6,9‐13,1) | NS (0,059) |
| Frequência cardíaca em repouso (bpm), média ± DP | 83 ± 10 | 73 ± 12 | 0,032 |
| Hemoglobina (g/dL), média ± DP | 13,1 ± 2,1 | 14,8 ± 1,9 | 0,021 |
| NT‐proBNP (pg/mL) | 1065 (267‐4451) | 382 (82‐1433) | NS |
| TAPSE (mm), média ± DP | |||
| S’ tricúspide (cm/s), média ± DP | |||
| Oxigenoterapia de longa duração | 11 (73%) | 3 (25%) | 0,013 |
| Tratamento com vasodilatador pulmonar específico | 15 (100%) | 10 (83%) | NS |
| Número de fármacos vasodilatadores pulmonares associados | 1,5 ± 0,6 | 1,3 ± 0,9 | NS |
DC: débito cardíaco; DIQ: distribuição interquartil; IC: índice cardíaco; IMC: índice de massa corporal; PADm: pressão auricular direita média; PAPm: pressão arterial pulmonar média; RVP: resistências vasculares pulmonares; T6MM: teste dos seis minutos de marcha; TAPSE: valores medianos da excursão; TP: tromboendarterectomia pulmonar.
A proporção de doentes sob terapêutica vasodilatadora específica diminuiu de 93% para 44% (p < 0,001) e a proporção daqueles requerendo OLD diminuiu de 52% para 26% (p = 0,003). A dT6MM aumentou para 367 ± 118 m, traduzindo um incremento de 25% relativamente ao valor prévio à intervenção cirúrgica e apenas oito doentes mantiveram dessaturação significativa durante a prova.
DiscussãoO presente estudo observacional prospetivo descreve, pela primeira vez, a experiência inicial de doentes com HPTEC seguidos em centro nacional (Portugal) de tratamento de HP submetidos a TP em centro cirúrgico de referência internacional (Reino Unido).
Constata‐se a segurança e eficácia, em termos de sobrevida e melhoria clínica e hemodinâmica, da TP realizada em centro cirúrgico de elevado volume. Dos três tratamentos específicos da HPTEC, a TP é a que apresenta maior evidência em termos de eficácia5,14–16, possuindo uma classe de recomendação I, nível de evidência C, em doentes operáveis6. As recomendações europeias e o 6.° Simpósio Mundial de HP diferenciam a HPTEC em operável e não operável. Contudo, na prática clínica essa distinção é subjetiva e determinada pela experiência cirúrgica e prática local. A definição de operabilidade constitui um fator primordial na avaliação de doentes com HPTEC, deverá ser efetuada de forma multidisciplinar em centros de comprovada experiência.
No maior estudo publicado com doentes submetidos a TP, a PAPm reduziu de 46mmHg para 26mmHg e as RVP de 9,0 uW para 3,2 uW8. As magnitudes de melhoria hemodinâmica são muito semelhantes às reportadas no presente estudo e naquele do centro onde os doentes foram intervencionados, consistindo na maior série de seguimento em longo prazo e comprovando‐se a excelente sobrevida pós‐TP de doentes com HPTEC4. Nesse trabalho, a HP residual (PAPm ≥ 25mmHg aos 6 meses após TP) foi um achado frequente – 51%, uma taxa semelhante à da nossa série [56% (n = 15)]. Noutras séries registou‐se persistência de HP pós‐cirurgia entre 11% a 35% dos doentes, com importantes implicações prognósticas,15‐20. Importa referir, contudo, que ainda não existe unanimidade quanto à definição de HP residual pós‐TP, quer em termos de valores absolutos de PAPm quer em termos do timing da avaliação. No nosso estudo, os fatores que se associaram à persistência de HP pós‐cirurgia foram o maior atraso desde o início dos sintomas até ao diagnóstico e desde diagnóstico até à TP, a idade mais avançada e a gravidade da insuficiência respiratória. Daí a importância de um diagnóstico e intervenção atempados, essencial à redução do desenvolvimento e progressão de vasculopatia em áreas sem carga fibrotrombótica (arteriopatia “reativa” ou “secundária”).
Não obstante o facto de um significativo número de doentes permanecer com critérios hemodinâmicos de HP após cirurgia, verificou‐se uma melhoria significativa em termos de capacidade funcional. Num grande registo prospetivo internacional de HPTEC, a dT6MM aumentou de 362 para 459 m em 386 doentes operados9. No seguimento em longo prazo de 880 doentes operados no Reino Unido, a dT6MM aumentou de 260 para 353 m e a CF da OMS (% I/II/III/IV) melhorou de 0/9/68/23 para 34/47/15/04. Na nossa experiência, verificámos uma melhoria da capacidade funcional pós‐TP semelhante à dos estudos atrás referidos – a dT6MM aumentou de 294 para 366 m e a CF da OMS (% I/II/III/IV) melhorou de 0/11/74/15 para 48/41/11/0 (Figura 2).
No entanto, apesar da inequívoca eficácia da TP em doentes com HPTEC, o procedimento é complexo, associando‐se a taxas variáveis de mortalidade intra‐hospitalar, que podem chegar a atingir os 16%18,21,22. Porém, o acumular de experiência e a tendência à concentração do procedimento em centros de elevado volume resultam numa comprovada redução significativa da mortalidade intra‐hospitalar, que se cifra < 2,5%, tal como no centro cirúrgico de referenciação dos doentes incluídos no presente trabalho4. Resultados do maior registo prospetivo internacional de HPTEC demonstram que em centros com menos de dez procedimentos por ano as taxas de mortalidade intra‐hospitalar e em longo prazo são o dobro das dos centros de elevado volume23. Na nossa experiência, não se verificou mortalidade. Durante o seguimento, ocorreu um óbito relacionado com a progressão da doença, apesar da melhoria inicial verificada no pós‐cirurgia. Tratava‐se de uma doente com variáveis consideradas preditores independentes de mortalidade em longo prazo: fraca capacidade funcional, PAPm, PADm e RVP elevadas, reduzido índice cardíaco e necessidade precoce de início de terapêutica vasodilatadora pulmonar pós‐cirurgia24,25. No registo prospetivo internacional de HPTEC, registaram‐se complicações perioperatórias em 49,2% dos casos, uma taxa superior à observada na nossa população de doentes, apesar da amostra reduzida. As complicações reportadas na presente análise estão unanimemente contempladas noutras séries. Documentou‐se um caso de hematoma subdural não traumático, uma complicação recentemente descrita como subdiagnosticada nos doentes submetidos a TP26.
Relativamente a um ponto fundamental da cirurgia, o tempo de paragem circulatória com hipotermia profunda obriga por vezes a um compromisso delicado entre uma adequada endarterectomia versus morbilidade pós‐operatórias. Um aumento do tempo de paragem circulatória associa‐se a um aumento de incidência de complicações neurológicas27, mas a uma maior redução das RVP21,22. No registo prospetivo internacional de HPTEC, a duração mediana do tempo de paragem circulatória foi de apenas 35 minutos9, semelhante ao valor da nossa população – 34 minutos.
A HPTEC tem sido descrita segundo um modelo de doença tri‐compartimental: 1) componente de doença vascular proximal abordável por TP; 2) componente de doença obstrutiva trombótica subsegmentar por vezes não acessível cirurgicamente e potencial alvo para angioplastia pulmonar por balão28,29; 3) componente de vasculopatia de pequenos vasos, histologicamente semelhante à hipertensão arterial pulmonar, resultante do hiperfluxo sanguíneo em áreas sem obstrução fibrotrombótica e o principal alvo da terapêutica médica vasodilatadora30,31. Na nossa série, a maioria (85%) dos doentes tinha doença proximal (tipos I e II – Tabela 2), os restantes apresentavam doença mais distal, mas ainda assim considerada abordável cirurgicamente – uma taxa de operabilidade (93%) muito superior à referida habitualmente nas diferentes séries, que varia entre os 10% e 50%32. Contudo, avanços no diagnóstico e a crescente experiência cirúrgica têm sido importantes na redefinição dos limites distais da TP – em centros especializados a cirurgia pode ser realizada com sucesso em doentes selecionados com doença distal. Portanto, as taxas inoperabilidade publicadas poderão sobrestimar a real taxa de inoperabilidade global. Como exemplo, no estudo CHEST‐1 o comité de adjudicação central (cujos membros realizam mais de 50 TP por ano) duplicou a taxa de operabilidade relativamente à considerada pelos comités de adjudicação local33.
Apesar do reduzido número (n = 4), a presença de doença distribuída distalmente associou‐se a pior resultado hemodinâmico e à persistência de HP pós‐cirurgia, como descrito em vários estudos11,22,34. As complicações perioperatórias não foram mais frequentes nesse grupo. Importa referir que os mais recentes desenvolvimentos na TP exigem definições mais refinadas de HPTEC operável. Obstruções mais distais, nomeadamente em nível subsegmentar ou mesmo segmentar distal, podem ser consideradas inoperáveis em centros menos experientes. Contudo, uma equipa com elevada experiência pode considerar esses casos operáveis. É da opinião dos centros de elevado volume que todos os doentes com HPTEC, incluindo os com doença distal, devem ser avaliados para TP5.
A distribuição anatomofuncional da HPTEC atrás referida constitui o racional para o uso de outras estratégias de aprimoramento circulatório. A vasculopatia distal na HPTEC, quer de causa trombótica quer de causa “reativa” ao hiperfluxo em zonas sem carga trombótica, tem sido alvo de estudos com fármacos dirigidos à hipertensão arterial pulmonar. Está indicada a terapêutica com fármacos vasodilatadores em doentes sintomáticos com HPTEC inoperáveis ou com HP residual/recorrente pós‐TP. O uso de fármacos vasodilatadores na HPTEC operável previamente à TP pode melhorar a hemodinâmica antes do procedimento35–37, mas não parece afetar o prognóstico e a hemodinâmica pós‐cirurgia38. Apesar da ausência de evidência que suporte essa prática, vários centros recorrem ao bridging farmacológico com o objetivo de melhoria hemodinâmica e funcional6. O grupo da Universidade da Califórnia (San Diego, EUA) publicou que cerca de 45% dos doentes com HPTEC operável foram tratados com pelo menos um fármaco vasodilatador antes da referenciação a TP8. No registo prospetivo internacional de HPTEC, 29% dos doentes operados receberam terapêutica de bridging. Esses doentes tinham pior CF e maior compromisso hemodinâmico comparativamente aos não medicados. No nosso centro, medicámos a maioria dos doentes (93%; n = 25) previamente à cirurgia, com base no status funcional e nos resultados hemodinâmicos. Essa prática, atualmente já não utilizada, reflete de certa forma o modus operandi de um centro onde a TP não estava previamente contemplada.
Cerca de quatro a seis meses pós‐TP, foi decidido iniciar terapêutica vasodilatadora pulmonar específica com pelo menos um fármaco em 44% (n = 12) dos doentes, uma taxa superior à reportada pela maior série de seguimento em longo prazo de doentes com HPTEC operados – 21%4. Essa decisão teve por base parâmetros que têm sido independentemente associados ao início de terapêutica, tanto funcionais (CF da OMS e dT6MM) como hemodinâmicos (PAPm e PADm).
O estimulador da guanilato ciclase solúvel – riociguato – e os antagonistas dos recetores de endotelina – bosentano e macitentano – proporcionaram melhoria sintomática, hemodinâmica e funcional em curto‐médio prazo em estudos clínicos randomizados recentes30,31,39,40. No estudo CHEST‐1, a PAPm e as RVP reduziram cerca de 10% e 33%, respetivamente, enquanto a dT6MM aumentou pouco mais de 10% no braço do riociguato e 33% dos doentes reportaram um ponto de melhoria na CF. A segurança e eficácia do riociguato parece estender‐se para além dos dois anos40,41, apesar de ainda não terem sido demonstrados benefícios em termos de mortalidade em longo prazo. Um efeito positivo nas RVP bastante similar foi demonstrado no estudo MERIT‐1 com o uso do macitentano31. Estes fármacos podem ser usados em monoterapia ou em combinação com outras classes (off‐label) – inibidores da fosfodiesterase ou análogos de prostanoides. Contudo, a salientar que os seus efeitos não modificam as obstruções mecânicas tromboembólicas/fibróticas subjacentes e devem ser tomados ad eternum, implicando custos significativos e alguma morbilidade associada aos seus efeitos secundários.
No que respeita à terapêutica anticoagulante, os antagonistas da vitamina K são os fármacos classicamente indicados nos doentes com HPTEC, não existindo muitos dados de segurança e eficácia com os anticoagulantes orais diretos, apesar do seu uso crescente e generalizado. Um estudo recente retrospetivo do grupo de Papworth, o maior até à data na área dos anticoagulantes na HPTEC (794 doentes pós‐TP), constatou que em 2017‐2018, 55% da população estavam medicados com anticoagulantes orais diretos42, uma taxa comparável de outros centros43, inclusive o do presente estudo (48%). Verificaram que os outcomes pós‐TP em termos de funcionais, hemodinâmicos, incidência de hemorragias e sobrevida foram independentes do tipo de anticoagulante. Houve, contudo, uma maior incidência de recorrência de tromboembolismo venoso com o uso dos anticoagulantes orais diretos (4,62% versus 0,76%/pessoa‐ano; p = 0,008). Serão necessários mais estudos nesta área para a definição da melhor estratégia de anticoagulação nos doentes com HPTEC.
Doentes com HPTEC frequentemente necessitam de OLD, sendo os mecanismos de insuficiência respiratória multifatoriais – estado de baixo débito cardíaco e mismatch ventilação‐perfusão. Na nossa série, a TP proporcionou uma redução significativa do número de doentes sob OLD – 14 versus 7. Adicionalmente, a presença de OLD no pré‐TP associou‐se à persistência de HP. Importa referir que se verificou uma dissociação entre a melhoria hemodinâmica e da insuficiência respiratória, sendo a primeira mais precoce, como descrito noutros estudos44,45. Como exemplo, Ishida et al. observaram que apesar de 92% dos doentes retornarem a classes funcionais I e II da OMS no pós‐TP, 37% ainda estariam dependentes de OLD25. Como potenciais mecanismos subjacentes salienta‐se a presença de restrição pulmonar pós‐cirurgia e a maior latência no restabelecimento da ventilação/perfusão em áreas previamente obstruídas, devido ao edema de reperfusão e ao efeito de «roubo circulatório» de áreas obstruídas e com maiores RVP para áreas desobstruídas.
A incidência, prevalência e epidemiologia da HPTEC em Portugal ainda não são amplamente conhecidas. Tais dados são de difícil obtenção, uma vez de que se trata de uma entidade nosológica subdiagnosticada46, refletindo as características inespecíficas dos sintomas e sinais, o reconhecimento limitado da doença e a aplicação ineficiente de testes de diagnóstico23,47,48. Dados provenientes de registos sugerem uma prevalência na população geral de 3‐30/milhão de habitantes49. No primeiro registo prospetivo multicêntrico português50 de doentes com hipertensão arterial pulmonar e HPTEC, os casos de HPTEC representavam 41,8% da população.
No presente estudo, os tempos medianos desde o início dos sintomas até ao diagnóstico e desde o diagnóstico até à cirurgia foram de 26 (14‐53) e 16 (8‐48) meses, respetivamente. Por forma a proporcionar a melhor abordagem a doentes com HPTEC é fundamental aumentar a consciencialização da classe médica da doença, evitando‐se assim atrasos diagnósticos e terapêuticos.
Classicamente, a HPTEC é considerada uma complicação do TEP agudo, com uma prevalência descrita entre 2% a 4% após o evento14,44,51. Contudo, nem todos os doentes com HPTEC apresentam história de TEP agudo. Na nossa série, 16 (59%) dos doentes referiam história de TEP agudo. Um grande registo prospetivo internacional de HPTEC reportou que 75 a 80% dos doentes incluídos tinham antecedentes de TEP agudo23,47. Porém, esta frequência está provavelmente sobrestimada, uma vez que o diagnóstico de TEP agudo não ficou convenientemente documentado num significativo número de doentes. Adicionalmente, admite‐se que diversos casos descritos como TEP agudo poderiam ser manifestações iniciais de HPTEC
Comentários finaisA principal limitação deste estudo foi a dificuldade de compilação dos dados clínicos, uma vez que decorreu em dois centros localizados em países diferentes. Contudo, este é o único estudo até à data que apresenta a articulação internacional no tratamento multidisciplinar desta patologia.
Foi recentemente nomeado pela autoridade de saúde nacional um centro português para o tratamento cirúrgico da HPTEC. Contudo, ainda não existem publicados dados objetivos acerca dos resultados hemodinâmicos pós‐cirurgia, o gold standard fundamental da eficácia e qualidade da cirurgia na HPTEC, por forma a possibilitar a importante comparação pela nossa comunidade científica de ambos os resultados. Tal possibilitará aos clínicos que seguem estes doentes decidirem qual a melhor solução em cada caso particular.
A experiência nacional de cooperação com outro país mostra a segurança do protocolo abrindo caminho no advento do centro português – o mesmo poderá ser aplicado em Portugal, agora como centro cirúrgico, possibilitando a referenciação das ilhas e de outros países, nomeadamente PALOP, como é tradição no nosso país.
ConclusãoA revisão da literatura e a experiência atual demonstram que a TP realizada em centro cirúrgico de elevada diferenciação e experiência é um procedimento seguro e com impacto muito favorável em médio prazo nos parâmetros funcionais, hemodinâmicos e de função ventricular direita em doentes com HPTEC operável.
A primeira etapa do sucesso cirúrgico começa com o diagnóstico precoce da HPTEC, terapêutica dirigida e estabilização dos doentes de forma a permitir a cirurgia, também aqui o papel de um centro médico diferenciado é fundamental nos resultados finais de morbimortalidade.
O presente estudo revela que é possível, para centros clínicos especializados no tratamento de HP sem diferenciação em TP, a referenciação dos doentes com segurança e efetividade a um centro cirúrgico internacional em que para tal seja necessário aerotransporte.
Conflitos de interesseOs autores declaram não haver conflitos de interesse.