A biópsia endomiocárdica continua a ser o principal método de monitorização da rejeição em recetores de transplante cardíaco. No entanto, este procedimento pode estar associado, ainda que raramente, a complicações potencialmente graves.
Descreve-se o caso de um doente com enfarte anterior extenso não revascularizado, com evolução em choque cardiogénico e necessidade de transplante cardíaco. Na fase pós-transplante é detetada fístula coronária para o ventrículo direito com aneurisma associado e duas comunicações interventriculares restritivas.
Endomyocardial biopsy is still the principal method for diagnosing cardiac allograft rejection. However, this procedure can be associated, albeit rarely, with potentially serious complications.
We describe the case of a patient with extensive anterior myocardial infarction without revascularization, who developed cardiogenic shock and required heart transplantation. Post-transplantation, a coronary artery fistula to the right ventricle associated with an aneurysm and two restrictive ventricular septal defects were detected.
A biópsia endomiocárdica permanece o método de rastreio gold standard na deteção de rejeição em recetores de transplante cardíaco ortotópico. Esta deve ser realizada com uma periodicidade semanal no primeiro mês e de forma regular no primeiro ano pós-transplante1. Têm sido relatadas complicações associadas ao procedimento, embora raras e habitualmente sem sequelas a longo prazo2: as mais frequentes são complicações do acesso vascular, mas também estão descritas reações alérgicas, perfuração cardíaca como tamponamento, embolia, arritmias3, perturbações da condução, lesão do aparelho valvular tricúspide com regurgitação associada4 e fístulas coronárias5–7. A propósito de um caso de fístula coronária para o ventrículo direito com aneurisma associado e duas comunicações interventriculares restritivas após múltiplas biópsias endomiocárdicas em doente transplantado cardíaco, discutimos as várias opções terapêuticas possíveis e questionamos o recurso sistemático à biopsia endomiocárdica como forma de detetar rejeição do aloenxerto.
Caso clínicoDoente de sexo masculino de 52 anos de idade, com hipertensão, dislipidemia, tabagismo e história familiar de doença coronária como fatores de risco cardiovasculares. Foi admitido no nosso serviço em abril de 2008 por enfarte agudo do miocárdio da parede anterior com dois dias de evolução, não revascularizado. À entrada, o doente não apresentava qualquer sopro à auscultação cardíaca e a auscultação pulmonar revelava fervores crepitantes bibasais. A pressão arterial era de 105/89mmHg e a frequência cardíaca de 122 bpm. O eletrocardiograma mostrava taquicardia sinusal, bloqueio incompleto de ramo direito e ondas Q nas derivações precordiais V1 a V4 e avL a traduzir cicatriz de enfarte anterior. O ecocardiograma transtorácico revelou um ventrículo esquerdo com acinésia apical e hipocinesia de todo o território anterior, lateral e septo interventricular a condicionar depressão grave da função sistólica global. Realizou coronariografia no primeiro dia de admissão que revelou sistema esquerdo trifurcado e dominante e artéria descendente anterior (DA) ostial ocluída sem coto visível, com enchimento retrógrado de um curto segmento distal. Face ao tempo de evolução, à anatomia apresentada e à situação clínica com insuficiência cardíaca incipiente, optou-se pela colocação de balão de contrapulsação intra-aórtica. A cintigrafia de perfusão miocárdica mostrou predomínio de não viabilidade por necrose de grau severo em todo o território da artéria descendente anterior, após a qual se sugeriu realização de ressonância magnética cardíaca. Mas ao 10.° dia de internamento tem episódio de paragem cardiorrespiratória em taquicardia ventricular, tendo sido reanimado. É ventilado, inicia terapêutica endovenosa com inotrópicos e é colocada assistência ventricular esquerda BiomedicsTM, que é mais tarde substituída por uma assistência tipo Berlin HeartTM. A evolução foi em choque cardiogénico com múltiplos episódios de arritmias malignas com necessidade de vários antiarrítmicos (amiodarona, lidocaína e esmolol). Durante o internamento na unidade de cuidados intensivos teve como intercorrências o desenvolvimento de choque séptico, esofagite a candida albicans, anemia hemolítica e episódio de isquémia aguda por embolização para a artéria femoral comum, tendo sido submetido a embolectomia. A Anatomia Patológica revelou mais tarde ser um trombo fibrino-eritro-granulocitário com aspergilus, tendo iniciado terapêutica antifúngica com voriconazol.
Esteve sob assistência ventricular durante 135 dias e foi transplantado em setembro de 2008. A evolução pós-operatória foi não complicada e teve alta após 2 meses, medicado com imunossupressão tripla (tacrolimus, micofenolato mofetil e prednisolona), associada a verapamil 180mg, bisoprolol 2,5mg e pravastatina. Durante os primeiros 24 meses foram realizadas 13 biópsias do endomiocárdio.
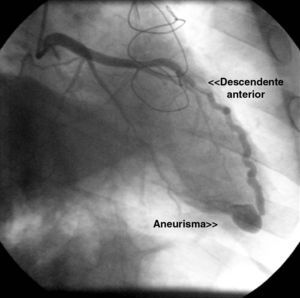
Na primeira coronariografia realizada após 2 anos do transplante é detetada imagem sugestiva de pequena fístula da artéria descendente anterior distal para o ventrículo direito com aneurisma associado (Figura 1). Realizou nova cintigrafia de perfusão miocárdica que excluiu isquémia e revelou ventrículo esquerdo não dilatado e com normal função sistólica. Repetiu cateterismo direito e esquerdo após 15 dias que revelou uma pressão sistólica na artéria pulmonar de 32mmHg, pressão na aurícula direita de 10mmHg e um débito cardíaco sistémico elevado (9,2 l/min; índice cardíaco 4,8 l/min/m2). Não ocorreu queda de pressão arterial na artéria pulmonar após oclusão da fístula com balão 4/9mm e não se detetou shunt significativo com QP/QS 1,39.
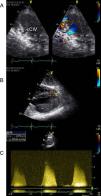
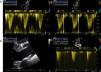
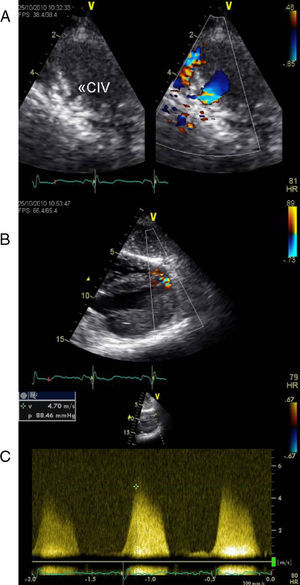
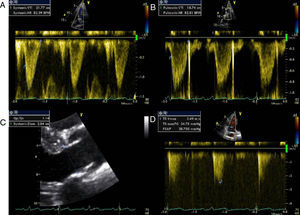
A avaliação ecocardiográfica revelou ainda a presença de duas comunicações interventriculares (CIV) restritivas no apex e no segmento médio do septo interventricular (Figura 2) e confirmou não existir shunt significativo (Figura 3). O doente apresenta-se sem insuficiência cardíaca ou angina, pelo que se optou por estratégia conservadora.
Ecocardiograma transtorácico dois anos após transplante cardíaco revela a presença de duas soluções de continuidade (A e B) com dois jatos de alta velocidade (máximo 5m/seg) (C) do ventrículo esquerdo para o ventrículo direito localizados no apex e na região do septo interventricular que parecem corresponder a duas comunicações interventriculares (CIV) restritivas.
As fístulas coronárias constituem uma anomalia cardíaca rara, cuja incidência se pensa ser inferior a 0,2%. Tem sido descrita uma incidência um pouco superior em doentes transplantados cardíacos (5 a 8%)6,7. A causa pode ser congénita ou adquirida. Neste caso particular, a localização da fístula na artéria descendente anterior distal para o ventrículo direito favorece uma causa adquirida, provavelmente pós-traumática no decorrer de múltiplas biópsias. A presença em simultâneo de duas CIV pequenas, restritivas, poderá levar a pensar que ambas as anomalias possam ser adquiridas. No entanto, a presença concomitante destes achados num mesmo doente transplantado cardíaco não se encontra descrita na literatura e a possibilidade de preexistirem no coração do dador não pode ser completamente excluída.
A angiografia coronária permanece o gold standard para o diagnóstico e avaliação hemodinâmica de fístulas coronárias, e neste caso, excluiu qualquer repercussão significativa quer da fístula quer das CIV. Os shunts resultantes destas duas entidades são pequenos e por isso não estiveram associados a sintomas. Na verdade, a deteção de fístula coronária é na maior parte dos casos acidental no decurso da realização da primeira angiografia coronária pós-transplante cardíaco8. A história natural das fístulas coronárias resultantes de biopsias endomiocárdicas nos doentes transplantados cardíacos é habitualmente benigna9. Na maior parte das situações, a opção é a abordagem conservadora. O encerramento eletivo poderá ser adoptado se a fístula estiver associada a shunt hemodinamicamente significativo ou a sintomas, nomeadamente, insuficiência cardíaca, isquémia do miocárdio por fenómeno de roubo, trombose e embolização, arritmias ou endocardite9. Se houver indicação para encerrar, as opções terapêuticas incluem a cirúrgica e a intervenção percutânea9,10. Nos últimos anos, o encerramento percutâneo tem sido mais frequentemente adotado e a sua execução é possível através da utilização de produtos de embolização, balões ou coils11, e mais recentemente têm sido descritos casos de encerramento com o uso de dispositivos Amplatzer12. No presente caso, o doente apresentava-se assintomático, sem documentação de isquémia por cintigrafia de perfusão miocárdica, pelo que a terapêutica conservadora parece ter sido a melhor estratégia. No entanto, por se associar a risco acrescido de endocardite, a sua profilaxia é mandatória13. Não existem recomendações para o seguimento destas situações, mas provavelmente será justificável um seguimento angiográfico para vigilância de progressiva dilatação proximal da artéria coronária envolvida.
Como descrito, a biópsia endomiocárdica não está isenta de riscos, e por isso poderá ser discutido o papel de novos métodos não invasivos recentemente descritos baseados em testes genéticos, principalmente nos doentes com baixo risco de rejeição14.
O presente caso ilustra ainda a evolução maligna de um enfarte anterior extenso não revascularizado. Não deixa de ser um caso de sobrevivência que demonstra a importância de se instituir precocemente suporte circulatório mecânico como ponte para transplante cardíaco. Embora a biópsia endomiocárdica realizada por rotina pós transplante cardíaco constituir um método de rastreio invasivo, associado a desconforto para o doente, as suas complicações são um «mal menor» e esta continua a ser o principal método de monitorização da rejeição do aloenxerto.
Conflito de interessesOs autores declaram não haver conflito de interesses.
Os autores agradecem à Dr.a Maria João Andrade e aos restantes elementos do departamento de ecocardiografia do Hospital de Santa Cruz pela colaboração na obtenção das imagens.