Permanece controverso se os indivíduos com hipertensão da bata branca (HBBs) exibem alterações hemodinâmicas e estruturais diferentes dos indivíduos normotensos (NTs) e hipertensos (HTs).
MétodosComparamos marcadores de prognóstico cardiovascular (CV): velocidade da onda de pulso (VOP), índice rigidez aórtica (AASI) e as alterações da onda de pressão aórtica (índice de aumentação [AIx], pressão de aumentação [AugP] e amplificação central periférica da pressão de pulso [PPA]) entre NTs (n=175), HBBs (n=315) e HTs tratados (n=691) todos com pressão arterial (PA) de 24h<130/80 e PA noturna<120/70mm Hg, após emparelhamento para idade, género e IMC. Os grupos foram ainda comparados para PA 24h<120mm Hg e PA 24h de 120‐129mm Hg.
ResultadosA percentagem de non dippers foi 40,1% nos NTs, 34,5% nos HBBs e 38,3% nos HTs. Para idêntica PA sistólica de 24h e PA sistólica noturna (NT 109/64+7/5, HBB 110/66+7/6, HT 109/64+7/5mm Hg), a rigidez aórtica foi mais elevada nos HTs (n=691, VOP=10,8+2,6m/s e AASI 0,33+0,16, p<0,01) do que nos HBBs (n=316, PWV=9,7+2,4m/s e AASI 0,28+0,17) e NTs (n=175, VOP=9,5+2,0m/s e AASI 0,29+0,15); AugP e AIx foram mais elevadas (p<0,01) nos HTs (13,9+8,2mm Hg e 29,6+12,6) que nos HBBs (11,5+8,5mm Hg e 24,9+15,2) e NTs (11,0+6,4mm Hg e 26,6+11,5). A PPA foi mais baixa P<0,01 nos HTs 11,3+5,5 do que nos HBBs 13,2+7,1 e do que nos NTs 12,4+4,9mm Hg. Os dados foram semelhantes quando os subgrupos de PA 24h<120mm Hg ou entre 120‐129mm Hg foram analisados separadamente.
ConclusõesOs resultados sugerem que, para valores semelhantes da idade, IMC, género, PA ambulatória de 24h e PA noturna, os HBBs apresentam valores da rigidez aórtica, da pressão central e das ondas refletidas mais próximos dos NTs do que dos HTs controlados. Estes dados permitem sugerir que a HBB constitui uma entidade relativamente benigna face à hipertensão sustentada para idênticos valores da PA de 24h e, particularmente, da PA noturna.
There is disagreement whether white coat hypertensives (WCH) have different hemodynamic and structural characteristics compared to normotensives (NT) and hypertensives (HT).
MethodsWe compared cardiovascular prognostic markers (pulse wave velocity [PWV] and aortic stiffness index [ASI]) and data on central hemodynamics and central pressures (augmentation index [AIx], augmentation pressure [AugP] and pulse pressure amplification [PPA]) from aortic pulse wave analysis between NT (n=175), WCH (n=315) and treated HT (n=691), all with 24‐h blood pressure (BP) <130/80 and nocturnal BP <120/70 mmHg after matching for age, gender, body mass index (BMI) and and nocturnal BP. The groups were also compared separately in terms of 24‐h systolic BP <120 mmHg and 120‐129 mmHg.
ResultsThe percentage of non‐dippers was 40.1% in NT, 34.5% in WCH and 38.3 in HT. For similar 24‐h and nocturnal systolic BP (NT 109/64±7/5, WCH 110/66±7/6, HT 109/64±7/5 mmHg), aortic stiffness was greater in HT (n=691, PWV 10.8±2.6 m/s and ASI 0.33±0.16, p<0.01) than in WCH (n=316, PWV 9.7±2.4 m/s and ASI 0.28±0.17) and NT (n=175, PWV 9.5±2.0 m/s and ASI 0.29±0.15); AugP and AIx were higher (p<0.01) in HT (13.9±8.2 and 29.6±12.6 mmHg) than in WCH (11.5±8.5 mmHg and 24.9±15.2) and NT (11.0±6.4 mmHg and 26.6±11.5). PPA was lower (p<0.01) in HT (11.3±5.5 mmHg) than in WCH (13.2±7.1 mmHg) and in NT (12.4±4.9 mmHg). The findings were similar when the 24‐h systolic BP <120 mmHg and 120‐129 mmHg subgroups were analyzed separately.
ConclusionOur data suggest that for similar age, gender distribution, BMI, and 24‐h and nocturnal BP, aortic stiffness, central aortic pressures and wave reflection in WCH are closer to those of NT than to those with treated HT. This supports the idea that white coat hypertension may be a more benign condition than treated hypertension for similar 24‐h and particularly nocturnal BP levels.
É reconhecido que a PA avaliada por pressurometria de 24h (MAPA) tem um valor preditivo do risco cardiovascular superior à da pressão arterial (PA) medida ocasionalmente no consultório1. Os indivíduos não medicados com anti‐hipertensores que exibem uma elevação persistente da PA no consultório (>140/e ou 90mm Hg) e uma pressão normal fora do consultório apresentam o que se designa por hipertensão da bata branca (HBB)2. As orientações europeias e americanas3,4 da hipertensão consideram que o diagnóstico da HBB implica a confirmação daqueles valores da PA casual em pelo menos três ocasiões distintas paralelamente à demonstração de valores da PA diurna ou no domicílio inferiores a 135/85mm Hg. Apesar destes critérios de diagnóstico serem3,5 os mais utilizados nos estudos, como referido numa recente meta‐análise6, alguns autores sugerem que a confirmação de HBB deveria exigir a realização de dois registos de MAPA. A HBB, que parece ocorrer em 20% ou mais da população hipertensa de consultório7,8, tem sido alvo de acesa controvérsia relativamente ao seu significado prognóstico comparativamente a indivíduos com normotensão (NT) ou com hipertensão sustentada (HT). Em vários estudos9–15, a HBB associou‐se a baixa prevalência de alterações metabólicas e de lesão dos órgãos‐alvo comparativamente a doentes com HT. Por contraste, outros estudos documentaram maiores alterações estruturais e funcionais dos órgãos‐alvo na HBB11,16–24, por comparação com indivíduos normotensos (NTs). Uma possível maior tendência dos indivíduos com HBB para desenvolverem mais tarde HT foi referida por alguns25 mas não por outros26–28. Em estudos longitudinais, a HBB associou‐se a menor mortalidade6 e menor incidência de eventos cardiovasculares do que a população com HT29–31, a qual num outro estudo não diferiu da dos NTs30. Por contraste, em dois estudos longitudinais32,33 observou‐se uma incidência de eventos na HBB semelhante à dos doentes com HT e que foi superior à dos indivíduos com NT. Contudo, num destes estudos32, muitos doentes com HBB eram diabéticos e previamente tratados com anti‐hipertensores, o que não corresponde à habitual definição de HBB, enquanto noutro estudo, a idade mais elevada dos hipertensos da bata branca (HBBs) versus controlos poderá explicar o risco mais elevado33. Estes resultados aparentemente contraditórios poderão explicar‐se por diferenças nas populações estudadas e nos critérios utilizados no diagnóstico da HBB. Dois aspetos têm estado ausentes na abordagem da questão do risco da HBB. O primeiro tem a ver com o facto de os valores da PA noturna não terem, até agora, entrado nos critérios de diagnóstico da HBB. Este facto pode ser importante, visto que de todos os valores tensionais é a PA noturna aquela que apresenta o maior valor preditivo de risco CV1,34. É assim possível que indivíduos com idêntica PA diurna possam apresentar diferentes valores da PA noturna com importante influência no risco CV. O segundo relaciona‐se com a possibilidade de ocorrerem diferenças entre NT, HBB e HT ao nível da pressão aórtica e onda de pressão central e da reflexão das ondas arteriais periféricas, independentemente dos valores da PA casual e diurna usadas no diagnóstico de HBB. Vários estudos35,36 demostraram que o aumento da pressão diferencial (PP) e da rigidez aórtica, bem como a reflexão precoce das ondas arteriais periféricas, associam‐se de forma independente ao aumento do risco cardiovascular igualmente independente da PA periférica. Assim, o presente estudo pretendeu avaliar a rigidez aórtica, a pressão central e as ondas refletidas em indivíduos com NT, HBB e HT tratados, mas emparelhados para idade, género, PA de 24h e particularmente para a PA noturna.
MétodosO presente estudo foi aprovado pela Comissão de Ética do Hospital Pedro Hispano. A população alvo deste estudo descritivo, transversal e retrospetivo, foi a integrante das bases de dados da unidade de hipertensão da ULS Matosinhos, que corresponde ao registo de todos os indivíduos que, entre 1999‐2014, foram submetidos a MAPA de 24h e a quem simultaneamente foi executada a avaliação da velocidade da onda de pulso ([VOP], Complior) e a análise da curva de pressão central pelo Sphygmocor. A base de dados compreendia, em 2014, cerca de 19000 registos de MAPA, cerca de 11000 determinações de VOP e cerca de 6000 registos da curva de pressão central. Para o presente estudo só foram considerados registos de indivíduos>18 anos que no momento dos exames apresentavam função renal normal (creatinemia<1,2mg/dl), sem diabetes e sem história prévia de eventos cardiovasculares.
Seleção da população estudadaOs indivíduos a incluir no presente estudo foram classificados no momento de realização da MAPA e da VOP em NTs, HBBs e hipertensos (HTs). Os indivíduos NTs eram os que apresentavam PA no consultório<140/90mm Hg em três medições, que foram recrutados ao longo dos anos do pessoal hospitalar e seus familiares, sendo considerados saudáveis após exame clínico, sem doença conhecida e sem história prévia de medicação cardiovascular e que na MAPA a que foram submetidos, numa lógica de voluntariado, apresentavam valores da PA diurna<135/85mm Hg. Consideraram‐se como HBBs os indivíduos com PA casual>140 ou>90mm Hg confirmada em três momentos diferentes, na ausência de terapêutica e com PA diurna<135/85mm Hg. Consideraram‐se como HTs os indivíduos com prévio diagnóstico de hipertensão essencial, encontrando‐se medicados há pelo menos seis meses no momento da realização da MAPA de 24h. De entre os registos de MAPA, selecionados segundo estes critérios, foram incluídos somente os indivíduos com valores médios das 24h na MAPA<130/80mm Hg e com PA noturna<a 120/70 (o que significa que na população hipertensa apenas foram considerados indivíduos adequadamente controlados pela terapêutica). A partir daí, os registos individuais foram introduzidos numa matriz de aleatorização de quatro entradas, de forma a permitir uma estratificação e emparelhamento dos vários grupos. Na entrada da matriz, a proporção de indivíduos em cada célula de estratificação foi de 1×2x4, i.e. para cada NTs, entravam dois HBBs e quatro HTs. Todos os indivíduos foram divididos em dois grupos: A) com PA sistólica (PAS) de 24h<120mm Hg e B) com PAS de 24h compreendida entre 120‐129mm Hg. Em ambos os grupos A e B, procedeu‐se a distribuição estratificada nas quatro entradas da matriz por: grupo (NT, HBB e HT), género (dois grupos, masculino e feminino), idade (três grupos: 25‐40 anos, 41‐65 anos e 65‐80 anos) e índice de massa corporal ([IMC] três grupos: 20‐24,9Kg/m2, 25‐a 29,9Kg/m2 e 30‐35Kg/m2). No final, após este processo de seleção, foram finalmente selecionados 175 indivíduos com NT, 315 indivíduos com HBB e 691 doentes com HT. A desproporção numérica entre os grupos (NT, HBB e HT) reflete a diferente expressão quantitativa destes na base de dados (maior numero de HT que HBB e que NT). Assim, o método de emparelhamento usado pretendeu minimizar um possível bias de seleção, que inevitavelmente ocorreria se, nos HBBs e HTs, se escolhesse uma dimensão amostral idêntica à do grupo (NT) com menor representatividade numérica.
PA casual e MAPA de 24h:A pressão casual foi avaliada segundo as orientações da OMS, com aparelho validado (Omrom HEM 705‐CP, Omron Inc, Vernon, IL), pela média de três registos com o doente sentado antes da realização da MAPA, sendo este o valor considerado para o presente estudo. Todos estes indivíduos foram submetidos a um registo da PA ambulatória (SpaceLabs 90207) durante um dia normal de trabalho (20/20min durante o dia, 30/30min durante a noite), utilizando‐se para cálculo da PA diurna e noturna os horários definidos pelo doente no diário (deitar e levantar). Apenas se consideraram registos com>85% de medições válidas. Em cada registo de 24h procedeu‐se ao cálculo da FC e da PA média de 24h, diurna, noturna e descida percentual noturna, tal como descrito em outras publicações do grupo37–39. Os períodos diurno e noturno foram os resultantes dos diários dos indivíduos avaliados.
Índice rigidez aórticaO índice rigidez aórtica (AASI) é considerado um índice de rigidez arterial com significado prognóstico40,41. É um índice derivado dos valores da PA ambulatória, sendo calculado por (1–[declive dos valores da pressão diastólica versus valores da pressão sistólica das 24h])40,41.
Velocidade da onda de pulsoO valor da VOP carótido‐femoral (como índice de distensibilidade aórtica) foi determinado em todos os indivíduos, com o sistema automatizado Complior (COLSON, Garges les Gonesse, France), segundo a técnica anteriormente descrita13,27,37–39,42,43.
Onda de pressão centralA curva da onda de PA aórtica obteve‐se por derivação, segundo função previamente validada, das ondas de PA radial e carotídea, medidas diretamente por tonometria de aplanação com o sistema Sphygmocor (Atcor Medical, Sidney, Austrália), tal como anteriormente descrito37–39. Para além do cálculo da PP periférica braquial (PPp), calculou‐se na onda de PA aórtica, obtida por derivação e após calibração com a PA braquial, a PAS e a PP central (PPc), a PA no ponto de aumentação (Pinc na 1ª incisura da fase sistólica da curva), a pressão de aumentação (ΔP) acrescentada à Pinc (que se atribui à projeção na curva de PA das ondas de pressão refletidas). Calculou‐se também o tempo de demora (ΔTp) da projeção das ondas refletidas (decorrido entre o início da sístole até ao ponto de aumentação), a duração total da ejeção ventricular (LVED) e o índice de aumentação (AIx, em %) ajustado para a frequência cardíaca de 75/min, calculado pela relação ΔP/PP na curva de pressão aórtica, como indicador do efeito das ondas refletidas sobre as artérias centrais.
Análise estatísticaOs resultados são expressos em média+desvio‐padrão. A análise comparativa dos dados entre os vários grupos processou‐se primariamente por análise de variância (ANOVA) para medições repetidas, seguida de análise pos‐hoc de comparações múltiplas com teste de Tukey na determinação do significado das diferenças entre pares de grupos. Em todos os casos, considerou‐se estatisticamente significativo sempre que P foi inferior a 0,05.
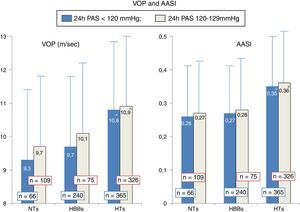
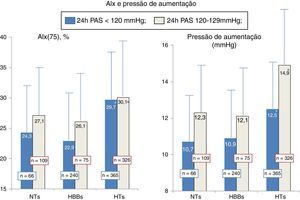
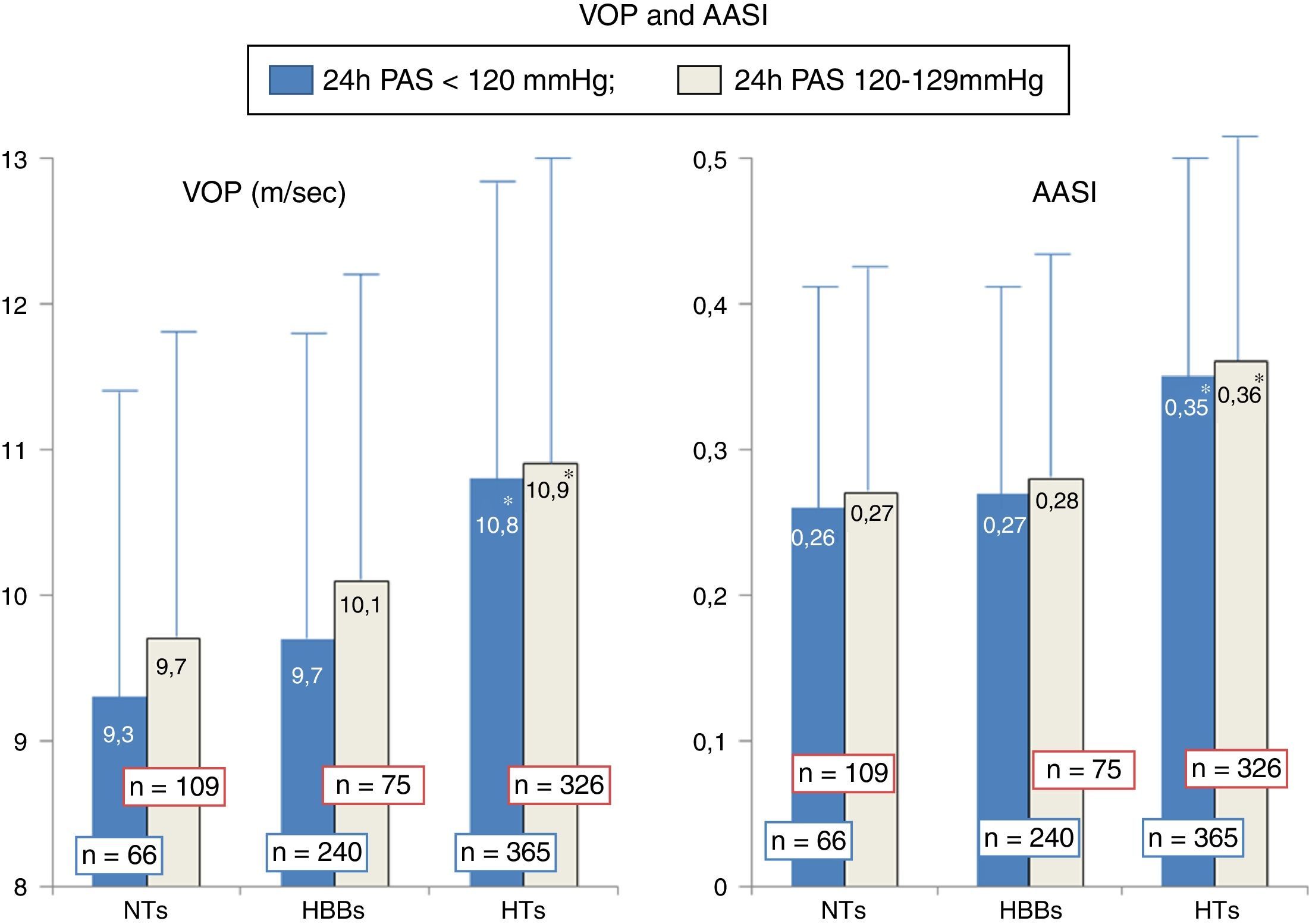
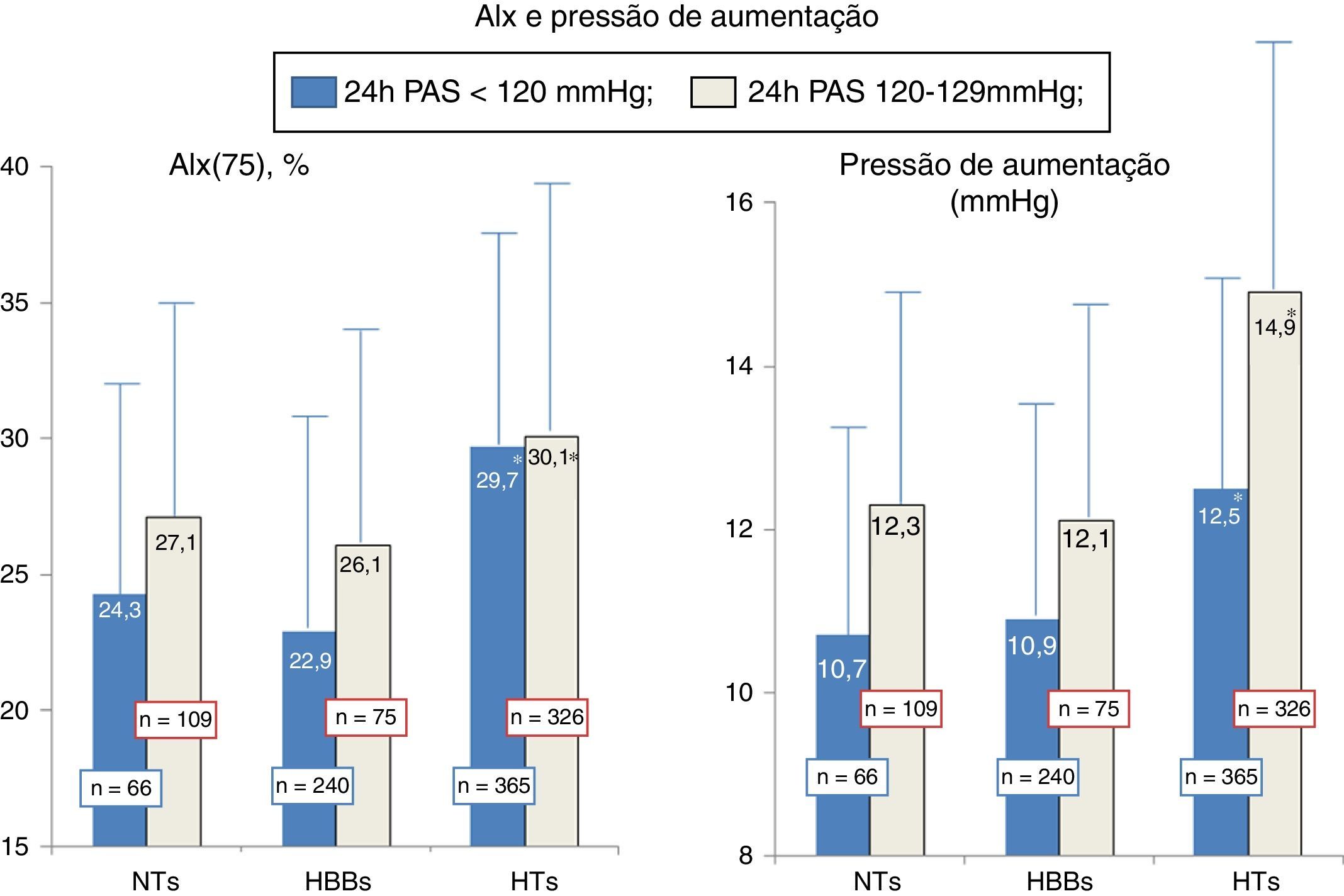
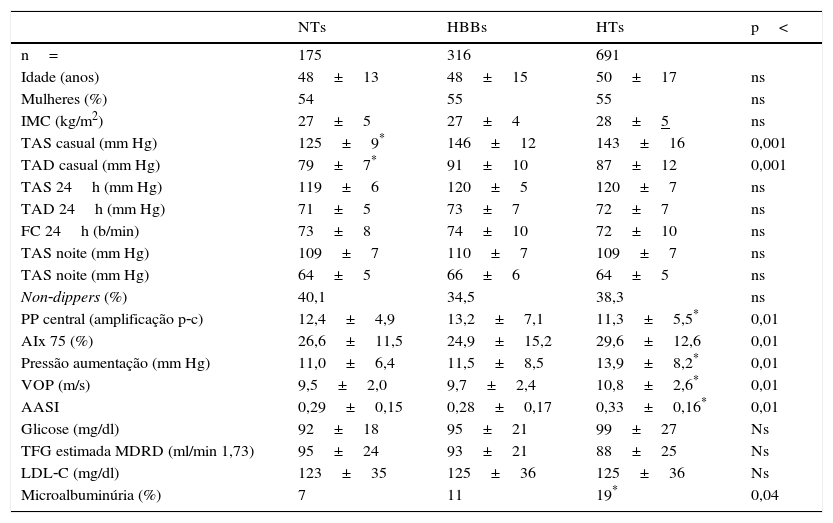
ResultadosNo final da seleção e estratificação foram escolhidos 175 indivíduos com NT, 315 indivíduos com HBB e 691 doentes com HT. A Tabela 1 mostra os dados comparativos entre os três grupos. Em função do emparelhamento efetuado, os três grupos não foram diferentes na idade, no género, no IMC, na LDL‐C, nem nos valores da PA de 24h e noturna. Como esperado, os NTs apresentaram valores da PA casual inferiores aos restantes grupos. O grupo de HTs apresentou valores mais elevados dos dois índices de rigidez arterial (VOP e AASI) que não foram diferentes entre os NTs e HBBs. Relativamente aos parâmetros avaliados na onda de pressão central, o grupo de HTs apresentou relativamente aos NTs e HBBs valores mais elevados da PPc, dos AIx e da ΔP, valores mais baixos da amplificação central‐periférica da PP e maior percentagem de doentes com microalbuminúria. Todos estes parâmetros não foram significativamente diferentes entre os NTs e HBBs. A Figura 1 mostra a distribuição dos valores da PAS de 24h e PAS noturna dos três grupos. Fruto dos limites considerados na seleção dos grupos, observou‐se uma distribuição uniforme «gaussiana» nos NTs, mas não nos HBBs e HTs, apesar dos valores médios observados nos três grupos não diferirem entre si. A Figura 2 mostra os valores da VOP e do AASI nos três grupos divididos pelos limites da PAS de 24h, os mais baixos (<120mm Hg) e mais elevados (120‐129mm Hg). Como se observa, nos três grupos (NTs, HBBs e HTs), a presença de valores significativamente mais elevados nos HTs versus NTs e HBBs manteve‐se nos indivíduos com PAS 24h<120mm Hg e PA 24h (120‐129mm Hg), tal como ocorreu na população globalmente avaliada na Tabela 1. A Figura 3 mostra os valores do AIx e da ΔP nos três grupos divididos pelos limites da PAS de 24h mais baixos (<120mm Hg) e mais elevados (120‐129mm Hg). De forma idêntica à Figura 2, nos três grupos (NTs, HBBs e HTs), a presença de valores significativamente mais elevados nos HTs versus NTs e HBBs manteve‐se nos indivíduos com PAS 24h<120mm Hg e PA 24h (120‐129mm Hg), tal como ocorreu na população globalmente avaliada.
Características da população estudada e valores da PA casual e ambulatória, da velocidade da onda de pulso (VOP) nos três grupos normotensos (NTs), hipertensos da bata branca (HBBs) e hipertensos (HTs)
| NTs | HBBs | HTs | p< | |
|---|---|---|---|---|
| n= | 175 | 316 | 691 | |
| Idade (anos) | 48±13 | 48±15 | 50±17 | ns |
| Mulheres (%) | 54 | 55 | 55 | ns |
| IMC (kg/m2) | 27±5 | 27±4 | 28±5 | ns |
| TAS casual (mm Hg) | 125±9* | 146±12 | 143±16 | 0,001 |
| TAD casual (mm Hg) | 79±7* | 91±10 | 87±12 | 0,001 |
| TAS 24h (mm Hg) | 119±6 | 120±5 | 120±7 | ns |
| TAD 24h (mm Hg) | 71±5 | 73±7 | 72±7 | ns |
| FC 24h (b/min) | 73±8 | 74±10 | 72±10 | ns |
| TAS noite (mm Hg) | 109±7 | 110±7 | 109±7 | ns |
| TAS noite (mm Hg) | 64±5 | 66±6 | 64±5 | ns |
| Non‐dippers (%) | 40,1 | 34,5 | 38,3 | ns |
| PP central (amplificação p‐c) | 12,4±4,9 | 13,2±7,1 | 11,3±5,5* | 0,01 |
| AIx 75 (%) | 26,6±11,5 | 24,9±15,2 | 29,6±12,6 | 0,01 |
| Pressão aumentação (mm Hg) | 11,0±6,4 | 11,5±8,5 | 13,9±8,2* | 0,01 |
| VOP (m/s) | 9,5±2,0 | 9,7±2,4 | 10,8±2,6* | 0,01 |
| AASI | 0,29±0,15 | 0,28±0,17 | 0,33±0,16* | 0,01 |
| Glicose (mg/dl) | 92±18 | 95±21 | 99±27 | Ns |
| TFG estimada MDRD (ml/min 1,73) | 95±24 | 93±21 | 88±25 | Ns |
| LDL‐C (mg/dl) | 123±35 | 125±36 | 125±36 | Ns |
| Microalbuminúria (%) | 7 | 11 | 19* | 0,04 |
TAS: pressão arterial sistólica; TAD: pressão arterial diastólica; FC: frequência cardíaca; PP: pressão diferencial; PP central amplificação: amplificação central‐periférica da PP; AIx: índice de aumentação ajustado à FC 75/min; TFG: taxa de filtração glomerular; AASI: índice rigidez aórtica; Non‐dippers: percentagem de indivíduos com descida noturna da TAS<10%; microalbuminúria (%): percentagem de indivíduos com excreção urinária de albumina>29mg/24h.
Valores da velocidade da onda de pulso e do AASI (índice de rigidez aórtica) nos indivíduos NTs (n=175), HBBs (n=316) e HTs (n=691) separadamente nos dois subgrupos com PA sistólica de 24h<120mm Hg e entre 120‐129mm Hg. Em subgrupo, o número de indivíduos encontra‐se expresso sobre as respetivas colunas. * P<0,04 significativamente diferente dos NTs e HBBs do mesmo subgrupo.
Valores do índice de aumentação (AIx) e da pressão de aumentação calculados na onda de pressão aórtica nos indivíduos NTs (n=175), HBBs (n=316) e HTs (n=691), separadamente nos dois subgrupos com PA sistólica de 24h<120mm Hg e entre 120‐129mm Hg. Em subgrupo, o número de indivíduos encontra‐se expresso sobre as respetivas colunas. * P<0,04 significativamente diferente dos NTs e HBBs do mesmo subgrupo.
O presente estudo avaliou as pressões centrais e a rigidez arterial de uma população de HBBs comparativamente a populações de NTs e HTs controlados. Estas populações foram rigorosamente emparelhadas para variáveis como género, idade, IMC e valores da PA ambulatória. Dentro destes requisitos verificamos que, quer os índices de rigidez aórtica (VOP e AASI), quer a pressão aórtica central e as ondas refletidas da periferia dos HBB, não diferem dos NTs, sendo porém significativamente inferiores aos dos HTs. A HBB ocorre frequentemente nas consultas médicas, com uma prevalência superior a 20% na população hipertensa de consultório7,8. Porém, com base em estudos clínicos e meta‐análises, existe uma acentuada controvérsia se a HBB comporta um prognóstico benigno6,9–15,26–29,31 ou se, pelo contrário, se associa a um risco cardiovascular relativamente elevado16–20,22–25,32,33, sobretudo por comparação com a população normotensa e hipertensa sustentada. Uma vez que as meta‐análises34,44 que reúnem a maioria dos estudos comparativos da MAPA com a PA causal provam que o valor prognóstico da MAPA é superior ao da PA de consultório, pelo menos teoricamente, esperar‐se‐ia que a HBB, ao apresentar valores normais de MAPA, se associasse a um prognóstico relativamente benigno. Uma das principais razões para a existência de resultados contraditórios reside na heterogeneidade das populações de HBB e na presença de fatores determinantes45,46, quer do efeito de bata branca, quer do risco cardiovascular, tais como idade, género, IMC, diabetes, etc. Assim, com o objetivo de tentarmos minimizar a influência de diferenças nestas variáveis no processo comparativo, optamos por um emparelhamento tão rigoroso quanto possível das variáveis idade, género, IMC e valores da PA ambulatória na comparação entre HBBs com NTs e HTs. No presente estudo, também os valores de LDL‐C não foram diferentes entre os três grupos, embora não possamos excluir que tal possa ter sido influenciado por diferente percentagem de utilização de agentes hipolipemiantes nos três grupos. No nosso conhecimento, apenas um estudo46 avaliou as ondas refletidas em indivíduos com HBB, mas sem que houvesse um emparelhamento capaz para aqueles determinantes da HBB. No nosso estudo os doentes com HT, apesar do bom controlo tensional, apresentaram índices de rigidez aórtica (VOP e AASI) superiores aos HBBs e NTs. Do mesmo modo, os índices extraídos da análise da onda de pulso central (PPc, amplificação central‐periférica da PP e AIx) encontraram‐se desfavoravelmente alterados nos HTs, comparativamente aos NTs e HBBs, quer na população global, quer quando se procedeu à análise nos subgrupos com PAS de 24h<120mm Hg e com PAS de 24h 120‐129mm Hg. Apesar de haver tendência para os HBBs apresentarem valores da rigidez aórtica e das alterações da hemodinâmica central ligeiramente superiores às dos NTs, no presente estudo essas tendências não assumiram significado estatístico. Vários estudos demostraram que o aumento da PP, o aumento da rigidez aórtica e a reflexão precoce das ondas arteriais periféricas associam‐se de forma independente ao aumento do risco cardiovascular35,36. Sabe‐se que o aumento da rigidez aórtica aumenta a PA, a PP e a VOP arterial, que, por sua vez, origina que as ondas refletidas da periferia ocorram mais precocemente (na sístole e não na diástole)47,48. Assim, a ocorrência precoce das ondas refletidas (por exemplo, típicas do envelhecimento e da hipertensão) traduz‐se num aumento predominante da PP nas artérias centrais (mais que nas periféricas), gerando a perda da normal amplificação da PP entre a aorta e as artérias periféricas. Os nossos dados sugerem que os HBBs apresentam um figurino mais favorável de distensibilidade aórtica e de PA central, relativamente aos indivíduos HTs. Observamos nos HBBs e NTs uma semelhança na dinâmica e de estrutura vascular com reflexos semelhantes sobre a PA aórtica central. Nestes grupos, os índices de menor rigidez aórtica (valores mais baixos da VOP aórtica e AASI) e a presença de menor PP a nível central (para idêntica PA braquial) que nos HTs determinaram um perfil mais favorável de amplificação central‐periférica da PP. No presente estudo, pela análise da onda de pressão na aorta ascendente avaliada por tonometria de aplanação, observou‐se nos NTs e HBBs um menor valor do índice e da ΔP relativamente aos HTs, o que pode sugerir que nos HBBs existe uma menor intensidade das ondas refletidas provenientes das artérias periféricas. Vários estudos vêm sugerindo que a PP nas artérias centrais depende, de entre outros fatores, da intensidade e tempo da reflexão das ondas arteriais periféricas e da LVED, e que a redução específica das ondas arteriais refletidas pode conduzir especificamente à diminuição da PAS central sem modificação importante das pressões periféricas49. No nosso estudo, o achado mais relevante foi a constatação de que nos HBBs a rigidez aórtica e as alterações da dinâmica central se aproximam mais do registado nos NTs que o observado nos HTs, para idêntica idade, IMC, género e valores da PA ambulatória diurna e noturna. Os nossos dados contrastam com os de outros estudos51,52 em que foi observado na HBB um aumento da rigidez aórtica, quer intermédia entre os NTs e HTs51, quer semelhante aos doentes com hipertensão mascarada52. Porém, há que salientar que nestes estudos o emparelhamento entre os grupos não foi rigoroso para variáveis como idade, comorbilidades ou pressão arterial diurna avaliada por MAPA, nem o diagnóstico de HBB foi adequado, pois alguns doentes encontravam‐se sob terapêutica. A quase totalidade dos estudos que avaliaram indivíduos com HBB utilizaram como critério de diagnóstico somente os valores da PA diurna (<135/85), tal como proposto nas orientações internacionais3,5. Tanto quanto é do nosso conhecimento, este é o primeiro estudo em que a normalidade (<120/70mm Hg) da pressão noturna (e não somente da PA diurna) foi exigida na identificação da HBB. O facto de a pressão noturna ser reconhecidamente o indicador tensional com maior valor preditivo de risco cardiovascular5,34,44,50, é possível que esta nossa exigência se tenha repercutido num perfil mais benigno da HBB. Na medida em que os índices de rigidez arterial e da pressão central são importantes marcadores de lesão órgão‐alvo e preditores de risco cardiovascular35,36,41, a relativa normalidade destes índices é a favor da benignidade da HBB, embora não se possa excluir que comparativamente aos NTs possa existir algum risco acrescido. Estes dados reforçam a recomendação das guidelines3–5, em que a situação de HBB exige vigilância, mas dispensa tratamento farmacológico face à ausência de provas de benefício com essa intervenção terapêutica. O nosso estudo tem limitações. A primeira é a limitação comum aos estudos transversais em que os juízos de causalidade são de valor limitado. O segundo tem a ver com o exigente exercício de emparelhamento efetuado, o qual poderá ter selecionado populações de relativo baixo risco, que podem não representar inteiramente o universo da população dos HBBs. De qualquer forma, os nossos dados sugerem que para idêntica idade, género, IMC e pressão ambulatória de 24h e sobretudo noturna, os indivíduos com HBB apresentam valores de rigidez aórtica, pressão central e ondas refletidas mais próximos do observado em NT que em HT. Estes dados poderão significar que os HBBs com PA ambulatória de 24h e PA noturna normal configuram uma situação relativamente benigna quando comparada aos indivíduos HTs, embora não se possa excluir que algum acréscimo de risco possa existir relativamente aos indivíduos NTs.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que os procedimentos seguidos estavam de acordo com os regulamentos estabelecidos pelos responsáveis da Comissão de Investigação Clínica e ética e de acordo com os da Associação Médica Mundial e da Declaração de Helsinki.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados identificadores de pacientes neste artigo
Conflito de interessesOs autores declaram não haver conflito de interesses.
Os autores agradecem à doutora Maria Helena Silva a revisão gramatical e sintática do texto.


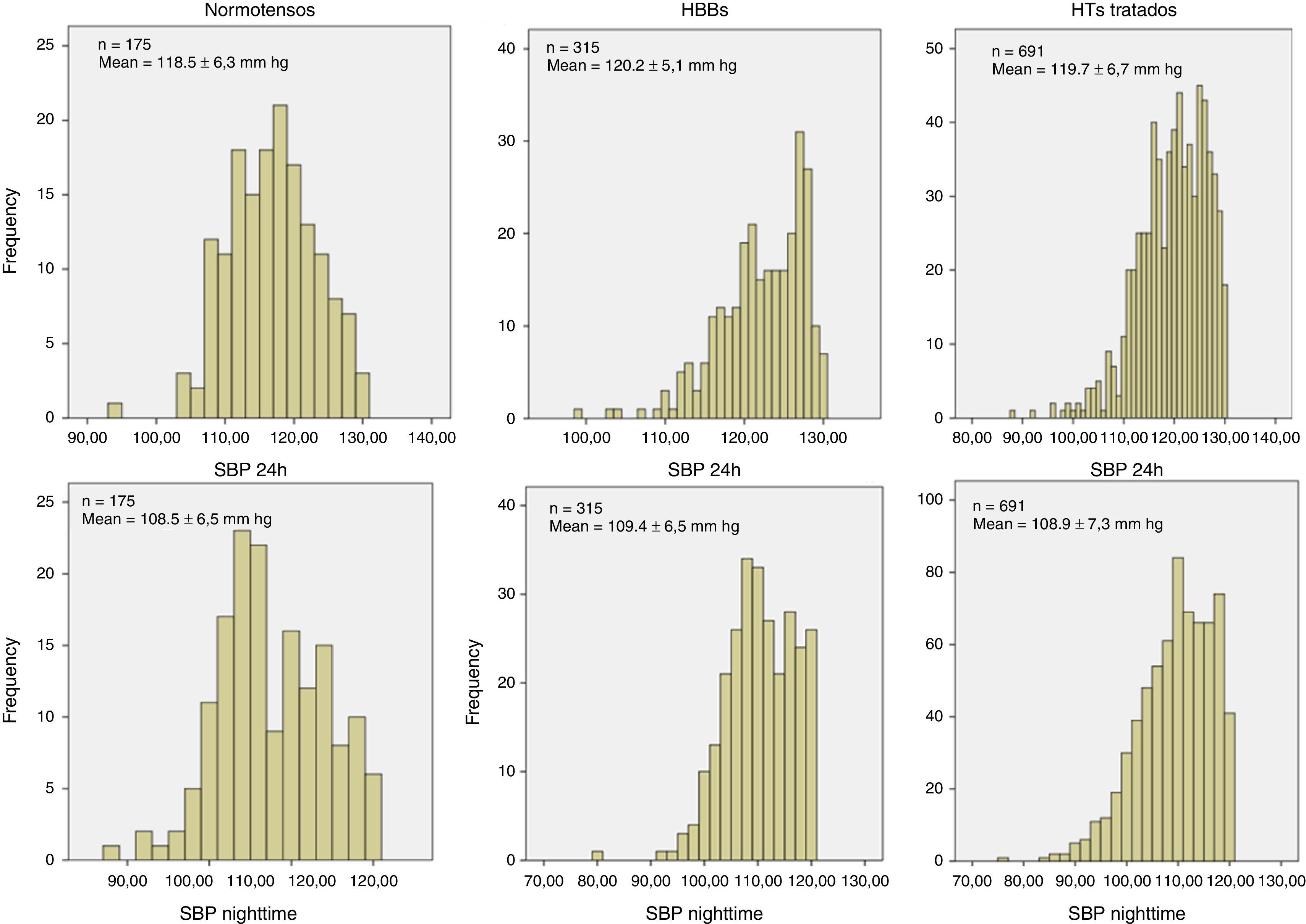
![Distribuição dos valores da pressão arterial (PA) sistólica de 24h e PA sistólica noturna nos indivíduos normotensos ([NTs] n=175), hipertensos da bata branca ([HBBs] n==316) e hipertensos tratados ([HTs] n=691) emparelhados para idade, género, IMC e PA de 24h e PA noturna. Distribuição dos valores da pressão arterial (PA) sistólica de 24h e PA sistólica noturna nos indivíduos normotensos ([NTs] n=175), hipertensos da bata branca ([HBBs] n==316) e hipertensos tratados ([HTs] n=691) emparelhados para idade, género, IMC e PA de 24h e PA noturna.](https://static.elsevier.es/multimedia/08702551/0000003500000011/v1_201610280519/S0870255116301494/v1_201610280519/pt/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w9znTMwFdb/TnkS0koegILxs=)