O benefício da trombectomia aspirativa manual (TbA) na reperfusão do enfarte de miocárdio com elevação de ST (EAMST) tem sido muito debatida. Na maioria das séries, a ineficácia da TbA tem sido pouco evidenciada. Os nossos objetivos visaram conhecer a taxa, os preditores e o impacto na mortalidade cumulativa da TbA ineficaz (TbANE) numa série de doentes submetidos a intervenção coronária percutânea primária (ICPP).
MétodosEstudo retrospetivo, unicêntrico, consecutivo, de doentes com EAMST submetidos a ICPP com TbA. Considerou‐se TbANE se após a TbA e antes de prosseguir a angioplastia se se obtivesse fluxo coronário TIMI<2. Identificaram‐se preditores independentes de TbANE por regressão logística multivariada. Os preditores de mortalidade cumulativa foram identificados por modelo de Cox.
ResultadosDentre 574 doentes, utilizou‐se a TbA em 417 (72,6%), que foi eficaz em 365 (87,5%), ineficaz em 52 (12,5%). Na análise multivariada, o score SYNTAX (OR=1,049, 95% CI: 1,015‐1,084, p=0,005) e o tempo isquémico total (OR=1,001, 95% CI: 1,000‐1,003, p=0,02) foram os preditores independentes de TbANE. A disfunção ventricular esquerda moderada/severa (HR=6,256, 95% CI: 1,896‐20,644, p=0,003), o score APPROACH (HR=1,094, 95% CI: 1,016‐1,177, p=0,017), a classe 3‐4 de Killip (HR=2,953, 95% CI: 1,122‐7,770, p=0,028) e a clearance da creatinina na admissão (HR=0,973, 95% CI: 0,953‐0,994, p=0,011), relacionaram‐se de forma independente com a mortalidade cumulativa (24±0,82 meses).
ConclusõesO tempo de sintomas e o score SYNTAX foram preditores independentes de TbANE. Contudo, a TbANE não teve impacto independente com a mortalidade cumulativa a médio prazo.
The benefit of manual thrombus aspiration (TA) in the reperfusion of patients with ST‐elevation myocardial infarction (STEMI) has been hotly debated. In most series, failure of TA has been largely unreported. Our objectives were to assess the rate, predictors, and impact on cumulative mortality of failed TA during primary percutaneous coronary intervention (PPCI).
MethodsThis was a single‐center, retrospective study of consecutive STEMI patients undergoing PPCI with TA. TA was considered ineffective if, before angioplasty, coronary flow was TIMI <2. Independent predictors of TA failure were assessed by logistic regression, and predictors of cumulative mortality were assessed by Cox regression analysis.
ResultsOf 574 patients, TA was used in 417 (72.6%), and was effective in 365 (87.5%) and ineffective in 52 (12.5%). On multivariate analysis, SYNTAX score (OR=1.049, 95% CI: 1.015–1.084, p=0.005) and total ischemic time (OR=1.001, 95% CI: 1.000–1.003, p=0.02) were independent predictors of TA failure. Moderate or severe left ventricular dysfunction (HR=6.256, 95% CI: 1.896–20.644, p=0.003), APPROACH score (HR=1.094, 95% CI: 1.016–1.177, p=0.017), Killip class III/IV (HR=2.953, 95% CI: 1.122–7.770, p=0.028) and creatinine clearance on admission (HR=0.973, 95% CI: 0.953–0.994, p=0.011) were independently related to cumulative mortality at 24±0.82 months.
ConclusionsTotal ischemic time and SYNTAX score were independent predictors of TA failure. However, in medium‐term follow‐up, ineffective manual TA was not independently related to cumulative mortality.
Trombectomia aspirativa
Enfarte agudo de miocárdico com elevação de ST
Intervenção coronária percutânea primária
Thrombolysis in Myocardial Infarction
Trombectomia aspirativa eficaz
Trombectomia aspirativa não eficaz
Ressonância Magnética Cardíaca
Clearance da creatinina
Global Registry of Acute Coronary Events
Synergy between PCI with TAXUS drug‐eluting stent and Cardiac Surgery
Alberta Provincial Project for Outcome Assessment in Coronary Heart Disease
Tempo isquémico total
Fracção de ejecção do ventrículo esquerdo
O benefício da trombectomia aspirativa (TbA) manual como técnica adjuvante na reperfusão de doentes com enfarte agudo de miocárdio com elevação de ST (EAMST) tem sido alvo de intenso debate. A vantagem da TbA durante a intervenção coronária percutânea primária (ICPP) reside na aspiração do trombo coronário por forma a reduzir a embolização distal de material trombótico durante a angioplastia. Com isto pretende‐se melhorar a microperfusão coronária e, consequentemente, reduzir a área total de enfarte1–6. Comparativamente aos dispositivos de aspiração mecânica, a TbA manual é mais simples de utilizar e de igual ou superior eficácia7–9.
A introdução da TbA manual revestiu‐se de grande entusiasmo e popularidade na área da cardiologia de intervenção, tendo‐lhe sido atribuída classe IIa/B nas recomendações europeias para o tratamento do EAMST10. Contudo, assiste‐se a grande variabilidade na utilização desta técnica como adjuvante na reperfusão11. Num registo recente, a TbA manual não atingiu 20% das ICPP nos Estados Unidos da América (EUA)12. Apesar de alguns estudos aleatorizados demonstrarem benefícios clínicos ao reduzir eventos cardiovasculares major13–15, que foram posteriormente reafirmados em meta‐análises8,16–18, algumas séries (onde se inclui uma de grande dimensão) não têm confirmada a mesma eficácia clínica19–22. No entanto, nalguns casos, a TbA pode ser difícil de utilizar (10% dos doentes alocados para TbA no estudo TAPAS13). Assim, o efeito que a ineficácia da aspiração do trombo possa ter em doentes onde a TbA fora considerada, a priori, necessária, tem sido pouco explorado.
O objetivo principal deste trabalho foi conhecer os preditores da ineficácia da TbA durante a ICPP numa série consecutiva de doentes com EAM orientados para ICPP, onde a TbA tenha sido sistematicamente utilizada e como primeira intenção (excluem‐se situações de bail out). Como objetivo secundário, conhecer os preditores de mortalidade cumulativa (cardíaca e não cardíaca) no médio prazo pós‐EAMST.
MétodosPopulação estudada e definiçõesSérie retrospetiva de um centro, consecutiva, de doentes com EAMST admitidos para ICPP entre janeiro de 2008 e dezembro de 2013. Excluíram‐se doentes com bypass aorto‐coronário. As variáveis clínicas, laboratoriais e relacionadas com o procedimento desde a admissão até à alta hospitalar foram compiladas através da consulta da base eletrónica de dados hospitalar. O estado vital do doente em seguimento foi avaliado pela consulta do processo clínico eletrónico, através do contacto com o médico assistente, do doente ou familiares. O diagnóstico de EAMST baseou‐se em critérios clínicos, suportados pelas seguintes alterações no eletrocardiograma: elevação de segmento ST ≥0,15mV em V2‐V3 ou ≥0,1mV nas outras em pelo menos duas das outras derivações, depressão de ST em V2‐V3 ≥0,15mm com onda T positiva (enfarte posterior) ou bloqueio completo de ramo esquerdo de novo. Para este estudo, foram apenas considerados os doentes com artéria coronária epicárdica com imagem de trombo e fluxo Thrombolysis in Myocardial Infarction (TIMI) 0 ou 1, onde foi utilizada a TbA manual.
O fenómeno de no‐reflow foi considerado se após a angioplastia não se obtivesse fluxo coronário distal TIMI ≥2 ou fluxo TIMI 2‐3, mas com impossibilidade de o contraste perfundir território capilar miocárdico (grau de perfusão miocárdica=0), ou se após a perfusão houvesse estagnação de contraste (grau de perfusão miocárdica=1), na ausência de espasmo, dissecção, ou de trombo coronário epicárdico, que persistissem após administração intracoronária de nitroglicerina e adenosina. Depois da utilização do dispositivo de aspiração manual e antes de prosseguir com a angioplastia (balão e/ou stent), a TbA foi considerada ineficaz (TbANE) se se obtivesse fluxo coronário TIMI<2 e eficaz (TbAE) se fluxo TIMI 2‐3.
O tempo isquémico total (TIT) foi o tempo decorrido desde o início das queixas do doente (altura em que as queixas se tornaram intensas e persistentes) até à passagem do fio guia durante a ICPP. A clearance da creatinina (ClCreat) foi calculada através da fórmula de Cockroft‐Gault.
A estratificação do risco através dos scores Global Registry of Acute Coronary Events (GRACE)23 (pontuação para mortalidade hospitalar/seis meses) e TIMI (para EAMST)24 foi determinada para todos os doentes. A classificação anatómica através do score Synergy between PCI with TAXUS drug‐eluting stent and cardiac surgery (SYNTAX)25 v 2.11 foi realizada com ajuda do sítio web, considerando‐se todas as lesões com estenoses>50% em vasos de calibre>1,5mm. A oclusão da artéria responsável pelo enfarte foi classificada como oclusão com menos de três meses. A área miocárdica em risco foi calculada através do score Alberta Provincial Project for Outcome Assessment in Coronary Heart Disease (APPROACH) modificado26. Resumidamente, este score angiográfico permite estimar a percentagem de miocárdio que é nutrida por um segmento coronário, tendo em atenção a dominância e o calibre dos vasos que dele provêm. É uma classificação simples de implementar e com boa correlação com a área em risco avaliada por ressonância magnética cardíaca (RMC)27,28. Tomando como exemplo a artéria descendente anterior proximal, a área em risco estimada é de 47,75% na presença de importante vaso diagonal a jusante da oclusão e de 41,25% se a diagonal for pequena ou inexistente. Toda a análise angiográfica foi realizada por dois cardiologistas seniores de intervenção. Em caso de dúvida, os scores foram atribuídos por consenso ou pela média das observações individuais.
A fração de ejeção do ventrículo esquerdo (FEVE) foi calculada por ecocardiografia 2‐D (Phillips iE33, Eindhoven, Holanda) pelo método de Simpson. A FEVE foi considerada como preservada se valores ≥55%, depressão ligeira entre valores ≥45% e<55%, depressão moderada entre ≥30% e<45%, depressão severa se<30%. Para efeitos de análise estatística, dicotomizou‐se a FEVE em dois grupos: FVE preservada/disfunção ligeira e disfunção moderada/severa.
Consideramos a mortalidade cumulativa global (cardíaca e não cardíaca, hospitalar e no seguimento) como evento cardiovascular major. Nesta análise, apenas foram considerados doentes com tempo mínimo de seguimento superior ou igual a 12 meses após o EAMST.
Procedimento e medicaçãoTodos os doentes foram medicados com aspirina 300mg e clopidogrel 600mg antes da ICPP, a não ser que já se encontrassem sob essa medicação. O calibre do introdutor arterial foi seis ou sete French. Durante o procedimento, foi administrada heparina não fracionada (70UI/kg). A utilização de inibidores da glicoproteína 2b/3a, tipo de stent, e outros dispositivos adjuvantes na angioplastia foram deixados ao critério do operador. A TbA manual foi exclusivamente efetuada pelo cateter de aspiração de trombos Export 6F (Medtronic, Minneapolis, MN, EUA). Após a ICPP, os doentes foram admitidos em unidades de cuidados coronários. Procedeu‐se à colheita de marcadores de necrose miocárdica (troponina T [TnT], creatina kinase (CK) e CK‐massa) às seis, 12, 24 e 48h após reperfusão. No momento da alta hospitalar, aspirina 100mg/dia e clopidogrel 75mg/dia foram prescritos a todos os doentes, além da medicação considerada apropriada segundo as recomendações.
Análise estatísticaUtilizou‐se o teste de Kolmogorov‐Smirnov para testar a distribuição da normalidade das variáveis contínuas, que foram expressas em média±desvio padrão (SD) ou intervalo interquartil (IQR), respetivamente, para variáveis de distribuição normal ou não normal. Variáveis contínuas de distribuição normal foram comparadas pelo teste t‐Student para amostras independentes, variáveis contínuas de distribuição não normal foram comparadas pelo teste Mann‐Whitney. As variáveis categóricas foram expressas em número e percentagens e comparadas pelo teste do qui‐quadrado ou pelo teste exato de Fisher. Os picos de TnT, de CK e CK‐massa foram transformados em logaritmo para permitir testes paramétricos. Para identificar preditores de TbANE utilizou‐se um modelo de regressão logística com a TbANE como variável dependente. As variáveis com p<0,1 na análise univariada, foram incluídas na análise multivariada a fim de identificar os preditores independentes. A mortalidade não ajustada associada à eficácia da TbA foi calculada através do método de Kaplan‐Meyer, sendo a diferença obtida através do teste Log‐Rank. A mortalidade cumulativa ajustada para variáveis confundidoras foi avaliada por um modelo de Cox. Variáveis com valor de p<0,1 na análise univariada foram incluídas na análise multivariada. Para evitar sobreajustamento, os scores GRACE e TIMI não foram incluídos nas regressões. Todos os testes foram considerados significativos se valor de p<0,05 para duas caudas. A análise estatística foi efetuada em SPSS v.20 (SPSS, Chicago, IL, EUA).
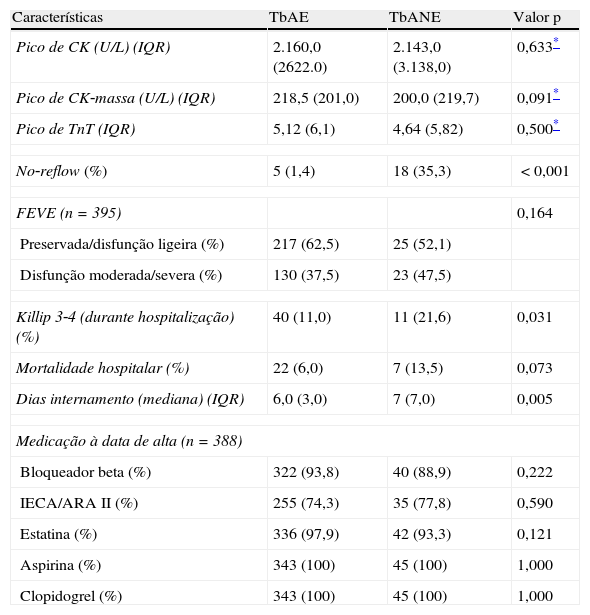
ResultadosDentre 614 doentes com EAMST, excluíram‐se 40 por informação insuficiente. Dos 574 doentes estudados, a TbA foi utilizada em 417 doentes (72,6%), considerando‐se eficaz em 365 (87,5%) e ineficaz em 52 (12,5%). No grupo TbANE, em quatro casos (4/52=7,7%) a TbA foi ineficaz por impossibilidade de ultrapassar a lesão. O operador procedeu à dilatação da lesão com balão e apenas num caso a TbA foi novamente utilizada, igualmente sem sucesso. As Tabelas 1 e 2 resumem as características clínicas e as relacionadas com o procedimento, consoante a eficácia da TbA. Em geral, a TbANE esteve significativamente associada a não fumadores, scores GRACE, SYNTAX e classe Killip na admissão mais elevados, e TIT mais longo. Relativamente ao procedimento, encontraram‐se diferenças da artéria responsável pelo enfarte (a circunflexa menos prevalente no grupo TbANE) e colocação mais frequente de balão intra‐aórtico (BIA) no grupo TbANE. Encontrou‐se uma tendência para maior taxa de pré‐medicação com nitratos e bloqueadores da entrada do cálcio no grupo TbANE, e menor concentração de hemoglobina na admissão. Relativamente aos resultados na fase hospitalar (Tabela 3), a taxa de fenómeno de no‐reflow foi mais elevada no grupo TbANE. Não se encontraram diferenças significativas nos picos enzimáticos nem nas diferenças de FEVE antes da alta hospitalar, ressalvando‐se que em 21 (3,7%) doentes não foi possível obter pico enzimático nas primeiras 24h, em que a principal causa foi o falecimento precoce após o procedimento (n=19 [90,5%]). Nos 21 doentes, utilizou‐se a TbA em 12 (57,1%), que foi eficaz em 7 (58,3%) e ineficaz em 5 (41,7%). A duração do internamento no grupo TbANE foi mais longa. A taxa de mortalidade foi nominalmente mais elevada (13,5 versus 6%, p=0,073) no grupo TbANE, mas sem atingir significado estatístico.
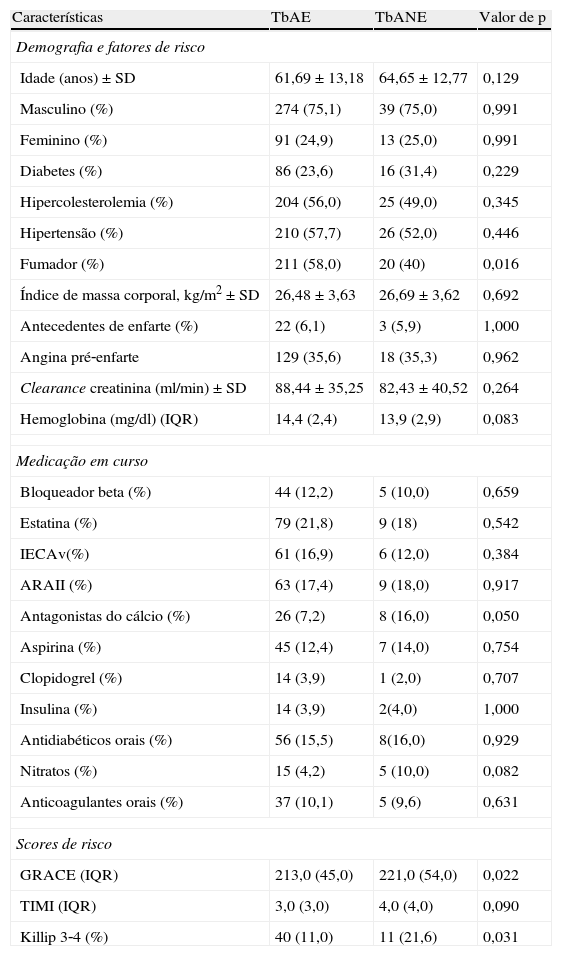
Variáveis demográficas e scores de risco
| Características | TbAE | TbANE | Valor de p |
| Demografia e fatores de risco | |||
| Idade (anos)±SD | 61,69±13,18 | 64,65±12,77 | 0,129 |
| Masculino (%) | 274 (75,1) | 39 (75,0) | 0,991 |
| Feminino (%) | 91 (24,9) | 13 (25,0) | 0,991 |
| Diabetes (%) | 86 (23,6) | 16 (31,4) | 0,229 |
| Hipercolesterolemia (%) | 204 (56,0) | 25 (49,0) | 0,345 |
| Hipertensão (%) | 210 (57,7) | 26 (52,0) | 0,446 |
| Fumador (%) | 211 (58,0) | 20 (40) | 0,016 |
| Índice de massa corporal, kg/m2±SD | 26,48±3,63 | 26,69±3,62 | 0,692 |
| Antecedentes de enfarte (%) | 22 (6,1) | 3 (5,9) | 1,000 |
| Angina pré‐enfarte | 129 (35,6) | 18 (35,3) | 0,962 |
| Clearance creatinina (ml/min)±SD | 88,44±35,25 | 82,43±40,52 | 0,264 |
| Hemoglobina (mg/dl) (IQR) | 14,4 (2,4) | 13,9 (2,9) | 0,083 |
| Medicação em curso | |||
| Bloqueador beta (%) | 44 (12,2) | 5 (10,0) | 0,659 |
| Estatina (%) | 79 (21,8) | 9 (18) | 0,542 |
| IECAv(%) | 61 (16,9) | 6 (12,0) | 0,384 |
| ARAII (%) | 63 (17,4) | 9 (18,0) | 0,917 |
| Antagonistas do cálcio (%) | 26 (7,2) | 8 (16,0) | 0,050 |
| Aspirina (%) | 45 (12,4) | 7 (14,0) | 0,754 |
| Clopidogrel (%) | 14 (3,9) | 1 (2,0) | 0,707 |
| Insulina (%) | 14 (3,9) | 2(4,0) | 1,000 |
| Antidiabéticos orais (%) | 56 (15,5) | 8(16,0) | 0,929 |
| Nitratos (%) | 15 (4,2) | 5 (10,0) | 0,082 |
| Anticoagulantes orais (%) | 37 (10,1) | 5 (9,6) | 0,631 |
| Scores de risco | |||
| GRACE (IQR) | 213,0 (45,0) | 221,0 (54,0) | 0,022 |
| TIMI (IQR) | 3,0 (3,0) | 4,0 (4,0) | 0,090 |
| Killip 3‐4 (%) | 40 (11,0) | 11 (21,6) | 0,031 |
ARA: antagonista dos recetores da angiotensina II; IECA: inibidor da enzima conversora da angiotensina; TbAE: trombectomia aspirativa eficaz; TbANE: trombectomia aspirativa não eficaz.
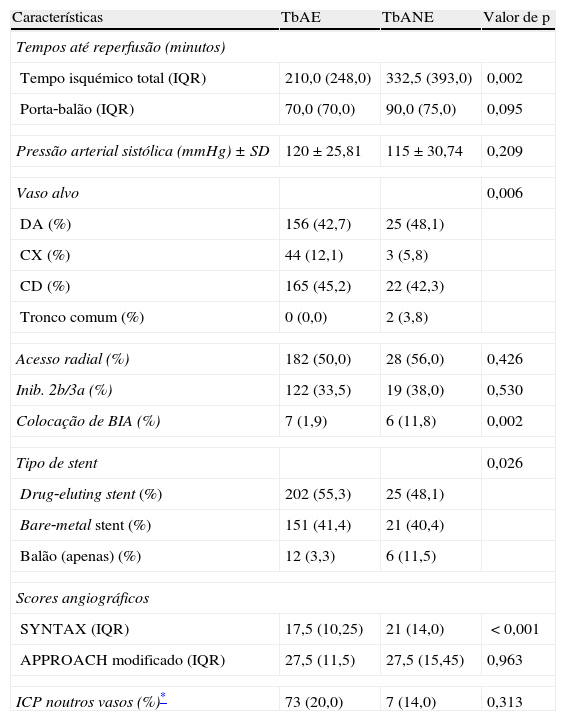
Variáveis relacionadas com o procedimento
| Características | TbAE | TbANE | Valor de p |
| Tempos até reperfusão (minutos) | |||
| Tempo isquémico total (IQR) | 210,0 (248,0) | 332,5 (393,0) | 0,002 |
| Porta‐balão (IQR) | 70,0 (70,0) | 90,0 (75,0) | 0,095 |
| Pressão arterial sistólica (mmHg)±SD | 120±25,81 | 115±30,74 | 0,209 |
| Vaso alvo | 0,006 | ||
| DA (%) | 156 (42,7) | 25 (48,1) | |
| CX (%) | 44 (12,1) | 3 (5,8) | |
| CD (%) | 165 (45,2) | 22 (42,3) | |
| Tronco comum (%) | 0 (0,0) | 2 (3,8) | |
| Acesso radial (%) | 182 (50,0) | 28 (56,0) | 0,426 |
| Inib. 2b/3a (%) | 122 (33,5) | 19 (38,0) | 0,530 |
| Colocação de BIA (%) | 7 (1,9) | 6 (11,8) | 0,002 |
| Tipo de stent | 0,026 | ||
| Drug‐eluting stent (%) | 202 (55,3) | 25 (48,1) | |
| Bare‐metal stent (%) | 151 (41,4) | 21 (40,4) | |
| Balão (apenas) (%) | 12 (3,3) | 6 (11,5) | |
| Scores angiográficos | |||
| SYNTAX (IQR) | 17,5 (10,25) | 21 (14,0) | <0,001 |
| APPROACH modificado (IQR) | 27,5 (11,5) | 27,5 (15,45) | 0,963 |
| ICP noutros vasos (%)* | 73 (20,0) | 7 (14,0) | 0,313 |
BIA: balão intra‐aórtico; CD: artéria coronária direita; CX: artéria circunflexa; DA: artéria descendente anterior; ICP: intervenção coronária percutânea; Inib: inibidores da glicoproteína 2b/3a.
Resultados hospitalares
| Características | TbAE | TbANE | Valor p |
| Pico de CK (U/L) (IQR) | 2.160,0 (2622.0) | 2.143,0 (3.138,0) | 0,633* |
| Pico de CK‐massa (U/L) (IQR) | 218,5 (201,0) | 200,0 (219,7) | 0,091* |
| Pico de TnT (IQR) | 5,12 (6,1) | 4,64 (5,82) | 0,500* |
| No‐reflow (%) | 5 (1,4) | 18 (35,3) | <0,001 |
| FEVE (n=395) | 0,164 | ||
| Preservada/disfunção ligeira (%) | 217 (62,5) | 25 (52,1) | |
| Disfunção moderada/severa (%) | 130 (37,5) | 23 (47,5) | |
| Killip 3‐4 (durante hospitalização) (%) | 40 (11,0) | 11 (21,6) | 0,031 |
| Mortalidade hospitalar (%) | 22 (6,0) | 7 (13,5) | 0,073 |
| Dias internamento (mediana) (IQR) | 6,0 (3,0) | 7 (7,0) | 0,005 |
| Medicação à data de alta (n=388) | |||
| Bloqueador beta (%) | 322 (93,8) | 40 (88,9) | 0,222 |
| IECA/ARA II (%) | 255 (74,3) | 35 (77,8) | 0,590 |
| Estatina (%) | 336 (97,9) | 42 (93,3) | 0,121 |
| Aspirina (%) | 343 (100) | 45 (100) | 1,000 |
| Clopidogrel (%) | 343 (100) | 45 (100) | 1,000 |
ARA: antagonista dos recetores da angiotensina; CK: creatina kinase; CK‐mass: fração massa da CK; FEVE: fração de ejeção do ventrículo esquerdo; IECA: inibidor da enzima conversora da angiotensina; TbAE: trombectomia aspirativa eficaz; TbANE: trombectomia aspirativa não eficaz; TnT: troponina T.
Na análise univariada, a idade, o score SYNTAX, o tabagismo ativo, a concentração de hemoglobina na admissão, a medicação prévia com nitratos ou bloqueadores da entrada de cálcio, o TIT e a classe 3 ou 4 de Killip na admissão correlacionaram‐se com a TbANE. Na análise multivariada, apenas o score SYNTAX (OR=1,049, 95% CI: 1,015‐1,084, p=0,005) e o TIT (OR=1,001, 95% CI: 1,000‐1,003, p=0,02) se mantiveram como preditores independentes.
Identificamos 331 doentes com pelo menos 12 meses de seguimento desde o EAMST. Em dois (0,6%) doentes não foi possível obter o estado vital. Foi então possível estudar 329 doentes incluídos na análise de mortalidade a médio prazo (média=24±0,82 meses, taxa de mortalidade cumulativa=13,9%). A mortalidade cumulativa não ajustada foi mais elevada nos doentes onde a trombectomia foi não eficaz (Figura 1). Após ajustamento para covariáveis com p<0,1 na análise univariada (género, idade, eficácia da trombectomia, scores APPROACH e SYNTAX, fumo ativo, TIT, ClCreat, vaso alvo, colocação de BIA, hemoglobinemia, tensão arterial sistólica e classe Killip 3‐4 na admissão e FEVE no momento da alta), a FEVE com disfunção moderada/severa (HR=6,256, 95% CI: 1,896‐20,644, p=0,003), o score APPROACH (HR=1,094, 95% CI: 1,016‐1,177, p=0,017), e a classe 3‐4 de Killip (HR=2,953, 95% CI: 1,122‐7,770, p=0,028) correlacionaram‐se de forma positiva com a mortalidade, enquanto valores crescentes da ClCreat tiveram efeito protetor (HR=0,973, 95% CI: 0.953‐0,994, p=0,011).
DiscussãoNesta série, a TbA foi utilizada como primeira intenção na maioria (72,6%) dos doentes, tendo sido eficaz na grande maioria dos casos (87,5%). Parece‐nos razoável que quanto mais organizado se encontrar o trombo, menor será a eficácia da TbA, não surpreendendo que quanto maior for o atraso desde o início dos sintomas até à reperfusão, menor será a eficácia da TbA. Neste particular, a relação entre o TIT e a organização do trombo como preditores de eventos adversos fora já anteriormente descrita29–32. Desconhecíamos, contudo, a relação entre o score SYNTAX e a TbANE. Supõe‐se que em condições anatómicas mais desfavoráveis a técnica de aspiração fique comprometida, por exemplo, devido a tortuosidades ou calcificação, ou mesmo devido à maior quantidade de placa com risco de embolização distal e consequente microperfusão inadequada. Nalgumas séries de doentes submetidos a ICPP já se demonstrou a relação entre o score SYNTAX e o risco de no‐reflow33.
Tendo excluído da análise os doentes em que a TbA não fora utilizada, porventura em vasos de menor calibre ou com menor quantidade de trombo em que se previa menor vantagem da TbA, a utilização desta técnica de forma sistemática perspetivaria menor área de enfarte se fosse eficaz. Esse pressuposto não se confirmou nesta série de doentes. Sendo certo que o pico enzimático pode apenas estimar a extensão do enfarte, sabe‐se que a correlação entre os picos enzimáticos e a área de enfarte avaliada por RMC tem sido muito razoável34,35. Nalgumas séries onde a RMC foi utilizada para avaliar a área de necrose, os doentes submetidos a TbA não tiverem menor extensão do enfarte22,36, mesmo nos casos onde se demonstrou ser menor a obstrução microvascular20.
Em termos de mortalidade, não seria de esperar grande diferença face à dimensão reduzida da amostra para avaliar endpoints clínicos. Contudo, a tendência verificada na mortalidade hospitalar poderá tornar‐se mais evidente em séries de dimensão mais robusta. No subgrupo avaliado para a mortalidade cumulativa, e sem surpresa, a FEVE moderada/severa e a classe Killip 3‐4 foram fortes preditores independentes para a mortalidade a médio prazo. Estas duas características37–39, a par da área miocárdica em risco40, têm sido referenciadas como marcadores de prognóstico adverso. Facto interessante é que o impacto da TbA pode ser significativo apenas em doentes com maior área em risco41, mas faltam estudos prospetivos dirigidos para confirmar esta hipótese. A insuficiência renal tem sido várias vezes apontada como causa independente de mortalidade no doente com EAMST42,43. É pois de esperar que valores mais elevados de ClCreat se associem a efeito protetor.
A discussão em torno da TbA na reperfusão está longe de chegar a consenso44. A divergência encontrada nas publicações até à data poderá dever‐se a séries de dimensão modesta para avaliação de endpoints clínicos e a metodologias distintas para avaliar a microperfusão coronária. Por outro lado, parece que nem todos os doentes beneficiam da mesma forma da TbA, o que espelha bem a heterogeneidade dos doentes com EAMST. Relativamente aos endpoints clínicos mais importantes, apenas em séries de grande dimensão ou em meta‐análises se poderão encontrar respostas sólidas, pelo que os nossos resultados referentes à mortalidade devem ser interpretados com cautela. É sabido que doentes com fenómeno de no‐reflow têm taxas acrescidas de mortalidade a longo prazo45. A relação significativa encontrada entre o no‐reflow e a TbANE poderá traduzir‐se em mortalidade cumulativa acrescida em séries de maior dimensão, que permitam estudar esta relação com maior detalhe. Na globalidade, os resultados deste estudo observacional aproximam‐se das últimas séries em que a TbA é comparada com a ICPP convencional. Com exceção da menor taxa de no‐reflow, a TbAE não se traduziu num benefício inequívoco face à TbANE.
LimitaçõesAlgumas limitações devem ser consideradas: trata‐se de estudo unicêntrico e retrospetivo, com número modesto de doentes para avaliar impacto na mortalidade a médio prazo. A taxa de ineficácia da TbA foi muito baixa (<15%), o que pode ter implicações nos resultados.
ConclusõesNa nossa série, a TbANE em 12,5% dos casos, em que o tempo de sintomas até à reperfusão e o score SYNTAX foram os preditores independentes. Na análise mutlivariada, a ineficácia da TbA não se relacionou com maior área de enfarte ou com aumento de mortalidade a médio prazo.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos do seu centro de trabalho acerca da publicação dos dados de pacientes.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.


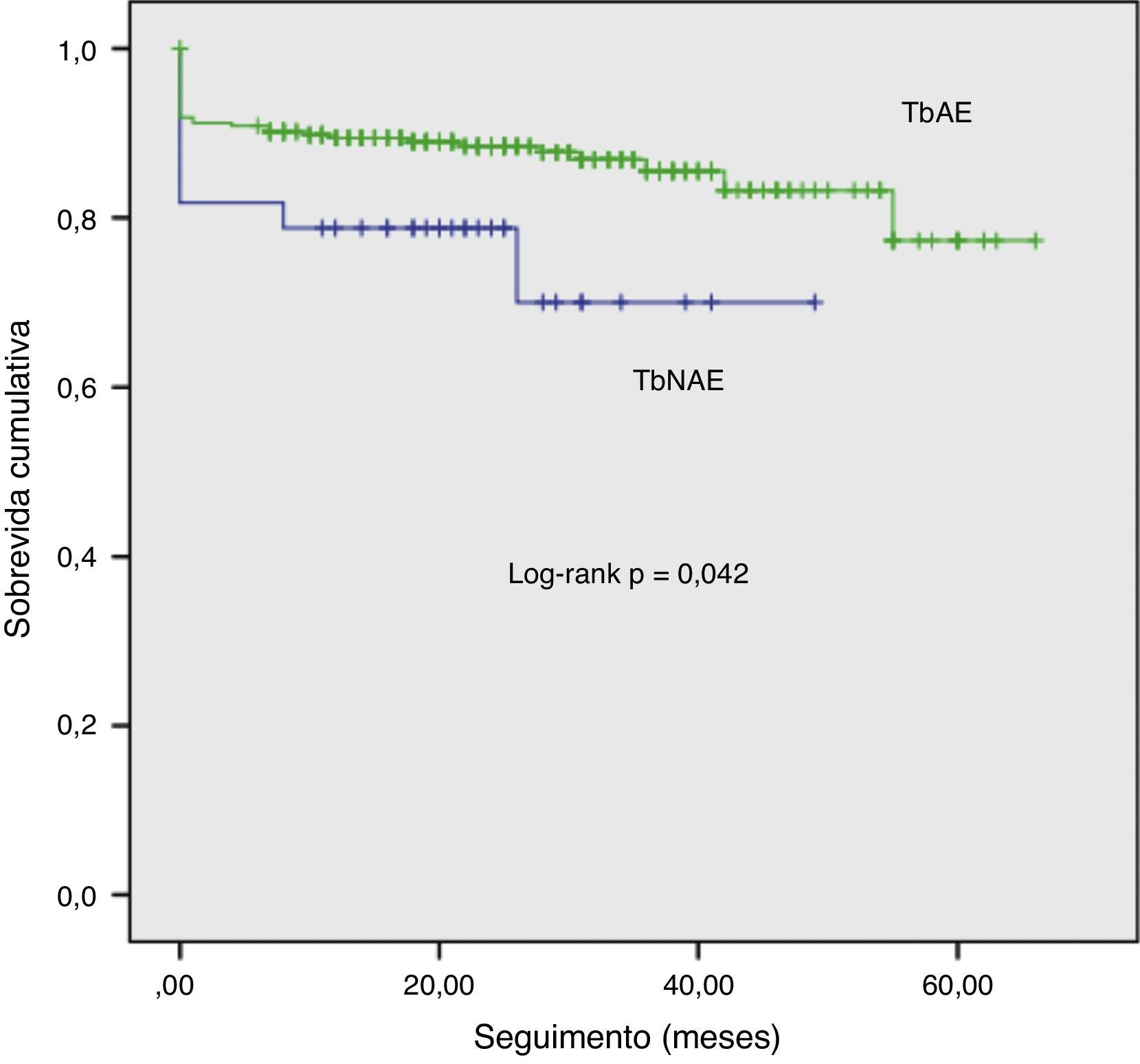
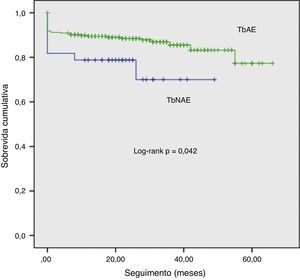 TbAE: trombectomia aspirativa eficaz.
TbAE: trombectomia aspirativa eficaz. 
